Медичний експерт статті
Нові публікації
Мігруюча еритема
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
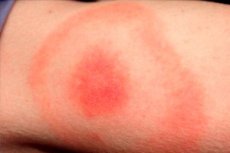
Останні місяці весни, літа та теплої осені є сезоном активності багатьох комах, зокрема іксодових кліщів. Відповідно, це також час пікової захворюваності на інфекції, що переносяться такими кліщами. Найпоширенішою такою інфекцією вважається бореліоз Лайма, або кліщовий бореліоз, або хвороба Лайма. Типовою ознакою цієї патології є мігруюча еритема – шкірний прояв захворювання, що виникає в області укусу інфікованого кліща. Збудник проникає в шкіру людини зі слинною рідиною комахи. Інфекцію діагностують та лікують в інфекційному відділенні з використанням антибіотиків та симптоматичної терапії. [ 1 ]
Епідеміологія
Мігруюча еритема – це інфекційне ураження шкіри, яке виникає переважно після укусу комахи, що переносить бореліоз. Інфекція поширюється дуже швидко, тому еритема має тенденцію до швидкого збільшення.
Хвороба розвивається незалежно від віку, раси чи статі людини. Більшість випадків трапляються у людей віком від 21 до 60 років.
Найчастішим місцем розвитку мігруючої еритеми є верхня та нижня частини тулуба, голова та верхні кінцівки.
Мігруюча еритема – це початкова стадія бореліозу, який є ендемічним у США, Австралії, європейських країнах та Сибіру. У переважній більшості випадків захворювання реєструється в теплу пору року.
Перший опис мігруючої еритеми було зроблено понад століття тому лікарем Афцеліусом, а дещо пізніше доктором Ліпшутцем. Однак суть захворювання була з'ясована лише відносно недавно - у 70-80 роках XX століття, коли був виділений збудник та описана інфекція бореліоз. На сьогоднішній день мігруюча еритема практично пов'язана з цією інфекцією та вважається своєрідним індикатором хвороби Лайма (друга назва бореліозу).
Причини мігруючої еритеми
Найпоширенішим збудником мігруючої еритеми є спірохета роду Borrelia, яка безпосередньо пов'язана з іксодовими кліщами. Разом зі слинним секретом комахи під час укусу спірохета потрапляє в тканини людини. На шкірі в ураженій ділянці розвиваються характерні ознаки.
Із зони проникнення з потоком лімфи та крові інфекція поширюється на внутрішні органи, суглоби, лімфатичні вузли, нервову систему. Загиблі спірохети виділяють у тканини ендотоксичну речовину, що тягне за собою низку імунопатологічних процесів.
Загалом, можна назвати дві основні (найпоширеніші) причини розвитку мігруючої еритеми, і всі вони зумовлені нападом кліщів:
- Укус зараженого кліща Ixodes dammini або pacificus;
- Укус кліща-одиночки, або Amblyomma americanum.
Кліщ може «присмоктатися» до шкіри людини під час прогулянки в парку чи лісі. Ці комахи можуть жити в траві, на кущах і деревах, а також переноситися на птахах, гризунах та інших тваринах. Переносники інфекції досить поширені: у нашій країні їх можна знайти майже скрізь, особливо в літній сезон. [ 2 ]
Фактори ризику
До основної групи ризику розвитку мігруючої еритеми можна віднести працівників лісогосподарських організацій, мисливців та рибалок, людей, які працюють на дачних ділянках, у садах та городах, а також тих, хто регулярно відвідує лісові насадження для збору ягід та дикорослих трав.
Від укусів кліщів та розвитку мігруючої еритеми можуть постраждати як туристи, так і звичайні відпочивальники, які люблять проводити вільний час ближче до природи. Фахівці не радять відвідувати ділянки можливого проживання комах без особливої потреби, а особливо в період з травня по липень. Якщо все ж таки доводиться йти до лісу, бажано вибирати второвані стежки, не занурюючись у зарості. До речі, кліщі більш помітні на світлих предметах одягу.
Імунний захист людини має велике значення в розвитку мігруючої еритеми. На тлі сильного імунітету еритема часто не проявляється: однак це не означає, що потрапляння збудника бореліозу в тканини не спричинить інфікування та подальшого розвитку інфекційно-запального процесу. [ 3 ]
Патогенез
Збудником мігруючої еритеми найчастіше є грамнегативна бактерія Borrelia spirochete, яку переносять інфіковані кліщі.
Зазвичай у природі ці комахи живуть у лісопарках, на берегах річок та озер, поблизу масових трав'янистих та квіткових плантацій. Людина здатна заразитися через укус: саме з цього місця на шкірі починається розвиток мігруючої еритеми. Не має значення, як швидко кліщ буде видалений з організму: інфекція потрапляє в організм одразу в момент укусу разом зі слинним секретом комахи.
Під час атаки кліщ кусає шкіру, порушуючи її цілісність. Частина збудника осідає безпосередньо в ранці, решта поширюється з потоком крові та лімфи по всьому організму, затримуючись у лімфатичних вузлах.
Мігруюча еритема вважається однозначною та типовою ознакою початку бореліозу, або хвороби Лайма. Розширення клінічної картини з початком поліорганного ураження відзначається приблизно через чотири тижні після початку еритеми. Однак приблизно у 30% пацієнтів з бореліозом мігруюча еритема не проявляється. Фахівці пояснюють це індивідуальними особливостями імунітету людини, а також обсягом інфільтрованої інфекції та вірулентністю бактерій.
Інфекційний агент проникає в тканини, а в найглибші шари – завдяки лімфатичним судинам. Розвивається запальний процес з алергічним компонентом. Відбуваються ексудативні, проліферативні процеси за участю клітин захисної та ретикуло-ендотеліальної системи, лімфоцитів та макрофагів. Збудник зв'язується, оскільки сприймається структурами як чужорідний агент. При цьому стимулюється проліферація клітин, пошкодження тканин у зоні укусу загоюється.
Безпосередньо мігруюча еритема є наслідком надмірної реакції шкірної судинної мережі, пригнічення кровообігу та підвищеного тиску плазми на капілярні судини. В результаті певна кількість плазми викидається в дерму, починається набряк, і розвивається пляма, що виступає над здоровою шкірою. Далі до дерми відбувається міграція Т-лімфоцитів судинної системи: вони здійснюють контроль над «непрошеними гостями» та знищують залишки збудника. Еритема бере початок з центральної зони укусу. В області початкового ураження запальна реакція стихає, а межі продовжують збільшуватися за рахунок Т-лімфоцитів та клітинних структур дерми. Мігруюча еритема має тенденцію до відцентрового збільшення.
Симптоми мігруючої еритеми
На шкірі в місці укусу утворюється червонувата папула, яка щодня збільшується в діаметрі («розтікається»). Це збільшення може тривати від одного до кількох тижнів. Діаметр плями часто перевищує 50 мм. У міру збільшення папули центральна частина еритеми стає блідою.
Подібна реакція виникає в області укусу: найчастіше уражається верхня частина тулуба, сідниці та кінцівки. Межі плями зазвичай сплющені, без ознак лущення. Патологія майже ніколи не виявляється на підошовній та долонній поверхнях.
Хронічна мігруюча еритема – це вид інфекційного дерматозу, що викликається бореліями, що потрапили в тканини після укусу кліща. У деяких постраждалих, окрім мігруючої еритеми, спостерігаються більш серйозні прояви захворювання, зокрема, менінгіт.
Ділянка укусу зазвичай являє собою пурпурно-червонувату пляму, яка дає про себе знати через певний проміжок часу після ураження. Патологічний елемент швидко розширюється та набуває овальної, напівкруглої або кільцеподібної форми. Середній розмір плями становить 50-150 мм. Як правило, людину кусає лише одна комаха, тому пляма зазвичай поодинока.
Суб'єктивні відчуття здебільшого відсутні, скарг на тлі почервоніння шкіри немає. Через деякий час мігруюча еритема поступово зникає, часто залишаючи після себе своєрідний слід у вигляді пігментованої плями, яка також з часом сплющується та світлішає.
Окремі пацієнти можуть скаржитися на поколювання, легкий свербіж та загальний дискомфорт. Якщо приєднуються ускладнення, клінічна картина розширюється та доповнюється новими актуальними симптомами. [ 4 ]
Перші ознаки
Кліщова мігруюча еритема зазвичай з'являється через 3-30 днів після укусу кліща. Однак у деяких випадках інкубаційний період може тривати до 90 днів.
Ділянка еритеми має вигляд рожевої або червонуватої плями з папулою в області укусу комахи. Утворення має невелику опуклість, контури постійно збільшуються та змінюються. При дотику до нього можна відчути легке тепло. У міру збільшення центральна зона стає світлішою, еритема набуває вигляду кільця. Початкова стадія у окремих пацієнтів може супроводжуватися легким свербінням, ниючим дискомфортом.
Інші фонові симптоми можуть включати:
- Порушення сну;
- Незначне підвищення температури;
- Слабкість, постійне відчуття втоми;
- Головний біль, запаморочення.
Стадії
Мігруюча еритема при хворобі Лайма має 3 стадії:
- Локалізується рано;
- Поширюється рано;
- Пізно.
Між ранньою та пізньою стадіями зазвичай минає певний проміжок часу без явних симптоматичних проявів.
Давайте розберемо кожен з етапів окремо.
- Мігруюча еритема при бореліозі є основним раннім симптомом і виявляється у більшості пацієнтів. Початком її розвитку є поява червонуватої плями, схожої на папулу, в ділянці шкіри після укусу кліща. Ознака з'являється приблизно через місяць після укусу, але може проявитися і раніше - навіть на третій-четвертий день. Важливо, що не всі пацієнти знають, що на них напала комаха: багато хто цього не усвідомлює і тому спочатку не звертає уваги на почервоніння. З часом почервоніла ділянка "розтікається", між центральною та периферичною частинами утворюється зона просвічування. Центр іноді потовщується. Якщо не лікувати, мігруюча еритема зазвичай проходить приблизно протягом одного місяця.
- Дисемінована рання стадія демонструє ознаки поширення збудника по всьому організму. Після завершення першої стадії та зникнення мігруючої еритеми, яка не була належним чином пролікована, на шкірі з'являються численні кільцеподібні вторинні елементи без ущільненої центральної частини. Крім того, з'являються нейроміалгія та грипоподібні ознаки (загальний дискомфорт, скутість потиличних м'язів, лихоманка). Такі симптоми іноді тривають кілька тижнів. Через неспецифічність клінічної картини захворювання часто неправильно діагностується, тому лікування призначається неправильно. У деяких пацієнтів, крім вищезазначених симптомів, спостерігаються біль у попереку, диспепсія, біль у горлі, збільшення селезінки та лімфатичних вузлів. Клінічна картина другої стадії мігруючої еритеми часто нестабільна та швидко змінюється, але постійними ознаками є загальне погіршення самопочуття та занепад сил, які тривають досить довго - більше місяця. У деяких пацієнтів спостерігається фіброміалгічний синдром, що характеризується поширеним болем, втомою. Відразу ж ознаки мігруючої еритеми на шкірі можуть знову з'явитися, але в легшій варіації. Неврологічні розлади приєднуються (близько 15% випадків), передуючи розвитку артриту. Найчастіше такі розлади представлені лімфоцитарним менінгітом, краніальним невритом, радикулоневропатіями. Міокардіальні розлади (міоперикардит, атріовентрикулярні блокади) відзначаються менш ніж у 10% випадків.
- Якщо подальшого лікування немає, мігруюча еритема та інфекційні ураження прогресують до наступної, пізньої стадії, яка розвивається через кілька місяців або навіть років після кліщового ураження. У більшості пацієнтів розвивається артрит, а суглоби стають набряклими та болючими. Можливе утворення і навіть розрив кіст Бейкера. Серед поширених ознак захворювання – загальний дискомфорт, слабкість, незначне підвищення температури. За подальшої відсутності терапії розвивається атрофія у вигляді хронічного акродерматиту, полінейропатії, енцефалопатії.
Форми
Еритема — це аномальне почервоніння шкіри або червонуваті висипання, спричинені посиленим кровотоком до капілярів, і не у всіх випадках проблема пов’язана з потраплянням спірохет Borrelia у тканини. Мігруюча еритема поділяється на кілька видів, кожен з яких має свої специфічні ознаки та причини.
- Мігруюча еритема Дар'є – рідкісне та маловивчене захворювання. Воно проявляється на тлі симптомів загострення латентної вірусної інфекції, спровокованої вірусом Епштейна-Барр. Патогенез цього типу еритеми досі не з'ясований.
- Мігруюча вузлувата еритема – це специфічний вид запального процесу в жировій тканині (панікуліт), який характеризується появою пальпованих болючих підшкірних вузликів червонуватого або фіолетово-червоного відтінку, частіше в гомілках. Патологія виникає в результаті провокування системного захворювання стрептококовою інфекцією, ентероколітом та саркоїдозом.
- Некролітична мігруюча еритема провокується розвитком глюкагономи, яка виникає з α-клітин підшлункової залози у пацієнтів з цукровим діабетом. Патологія проявляється циклічним еритематозним висипом з поверхневими пухирцями по краях, що супроводжується відчуттям свербіння або печіння. Гістологічне дослідження визначає некроз верхніх шарів епідермісу з набряком та некротизованими кератиноцитами.
- Мігруюча еритема Афцеліуса Ліпшутца – найпоширеніший тип патології, який є початковою стадією розвитку кліщового бореліозу (хвороби Лайма).
- Мігруюча еритема Гаммеля – це специфічний шкірний висип, що свербить, смугастий, гірляндний, що виникає на тлі онкологічних процесів в організмі. Еритема має вигляд сотень кільцеподібних елементів, що нагадують кропив'янку, але розкидані по всьому тулубу. Часто пляма схожа на поріз дерева або тигрячу шкуру. Головною ознакою захворювання є швидка зміна обрисів, що повністю виправдовує назву мігруючої (мінливої) червоності.
Ускладнення і наслідки
Мігруюча еритема найчастіше зникає приблизно через місяць після початку (іноді через кілька місяців). На шкірі залишаються тимчасові лущення, пігментні плями. Протягом деякого часу пацієнт відчуватиме легкий свербіж, оніміння та знижену чутливість до болю.
Якщо мігруючу еритему не лікувати або лікувати неправильно, патологія трансформується в хронічну форму: наростаючий запальний процес сприяє розвитку атрофічних та дегенеративних розладів – насамперед у нервовій системі. У пацієнтів починаються проблеми зі сном, погіршується увага та пам'ять, виникає емоційна лабільність, постійне відчуття тривоги. Оскільки такі реакції є наслідком демієлінізації нервових волокон, у пацієнта прогресує енцефаломієліт, розвивається енцефалопатія з епілептоподібними нападами. Можуть уражатися черепно-мозкові нерви (зоровий, вестибулокохлеарний). Такі патологічні симптоми, як шум у вухах, запаморочення, зниження гостроти зору, спотворення зорового сприйняття. При подальшому пошкодженні спинного мозку порушується чутливість і виникає оніміння в будь-якому з хребцевих відділів.
Діагностика мігруючої еритеми
Діагноз мігруючої еритеми ставить лікар-інфекціоніст, враховуючи інформацію, отриману під час огляду та опитування пацієнта. У більшості випадків для постановки діагнозу достатньо візуального огляду, особливо у випадку доведеного укусу кліща. На ранній стадії лабораторна діагностика не така інформативна, оскільки мігруюча еритема виявляється до появи позитивних результатів серологічних тестів. [ 5 ]
Для підтвердження інфекційної природи захворювання проводяться аналізи крові (антитіла до борелій, імуноферментний аналіз або ІФА). Дослідження вважається позитивним, якщо виявлені такі показники:
- IgM до борелій становить 1:64 або більше;
- IgG до борелій становить 1:128 або більше.
Такі дослідження не завжди є показовими, тому їх проводять кілька разів, з певним часовим інтервалом.
В районах, ендемічних щодо хвороби Лайма, багато пацієнтів звертаються до лікарів зі схожими симптомами захворювання, але без ознак мігруючої еритеми. У таких осіб підвищений титр IgG проти нормального титру IgM може свідчити про перенесену інфекцію, але не про гостру чи хронічну інфекцію. Такі випадки можуть призвести до тривалої та непотрібної антибіотикотерапії, якщо їх неправильно інтерпретувати.
Інструментальна діагностика включає мікроскопію різних біоматеріалів: крові, спинномозкової рідини, лімфи, внутрішньосуглобової рідини, зразків тканинної біопсії тощо. Культуральні дослідження проводяться відносно рідко, оскільки пророщування культур бореліозу є досить трудомістким та тривалим процесом.
Якщо немає висипу у вигляді мігруючої еритеми, поставити правильний діагноз стає складніше.
Диференціальна діагностика
Залежно від клінічних проявів, мігруючу еритему часто доводиться відрізняти від інших захворювань:
- Гостра респіраторна інфекція;
- Рожевий лишай;
- Набряк еритематозного типу;
- Алергічний процес у відповідь на укус комахи.
У штатах Південної Америки та на Атлантичному узбережжі укуси комах Amblyomma americanum можуть викликати висип, подібний до мігруючої еритеми, що супроводжується неспецифічними системними ознаками. Однак розвиток бореліозу в цій ситуації виключений.
До кого звернутись?
Лікування мігруючої еритеми
Пацієнти з помірним або ускладненим перебігом мігруючої еритеми госпіталізуються до інфекційного відділення для стаціонарного лікування. Легкі випадки можуть лікуватися амбулаторно.
Для нейтралізації збудника захворювання використовуються антибіотики групи тетрацикліну або напівсинтетичні пеніциліни (ін'єкції та внутрішнє введення ліків). При хронічній мігруючій еритемі доцільно використовувати цефалоспоринові препарати останнього покоління (зокрема, цефтриаксон ). [ 6 ]
Обов'язковим є проведення та симптоматичної терапії:
- Дезінтоксикаційне лікування, корекція кислотно-лужного балансу (введення глюкозо-сольових розчинів);
- Протинабрякове лікування (призначення сечогінних засобів у вигляді Фуросеміду, Реоглуману).
Для оптимізації капілярного кровообігу в тканинах призначають:
- Серцево-судинні препарати ( Кавінтон, Трентал, Інстенон);
- Антиоксиданти (токоферол, аскорбінова кислота, актовегін );
- Ноотропні препарати, вітаміни групи В;
- Знеболювальні та протизапальні препарати ( Індометацин, Парацетамол, Мелоксикам);
- Засоби, що оптимізують нервово-м'язові процеси (Прозерин, Дистигмін).
Лікування тривале, призначається лікарем в індивідуальному порядку.
Профілактика
Основні методи профілактики мігруючої еритеми такі ж, як і для профілактики зараження бореліозом.
Необхідно звертати увагу на правильний підбір одягу, вирушаючи на роботу або відпочиваючи на свіжому повітрі, прогулюючись у парку чи лісосмузі. Обов'язкове використання головного убору, будь то шапка, панама чи шарф. Одяг краще вибирати світлих кольорів, з довгими рукавами. Оптимально, якщо манжети в області рук і гомілок будуть щільними, на гумці. Взуття має бути закритим.
На одяг та відкриті частини тіла (крім обличчя) рекомендується наносити спеціальні репеленти – зовнішні препарати, що відлякують комах, зокрема кліщів.
Коли ви повертаєтеся додому — після прогулянки, відпочинку або після робочої зміни — слід ретельно оглянути свій одяг, тіло та волосся на наявність кліщів.
Також необхідно знати основні правила видалення комахи, якщо вона все ж проникла в організм. Кліща слід щільно схопити на рівні його проникнення в шкіру, використовуючи чистий пінцет, або просто чистими пальцями утримувати комаху під прямим кутом, повернути його та витягнути. Місце укусу слід обробити антисептичним розчином (наприклад, будь-яким спиртовим лосьйоном, горілкою тощо). Бажано помістити кліща в чисту банку та віднести до найближчої санітарно-епідеміологічної станції (СЕС) для оцінки ймовірності зараження. Якщо немає можливості оглянути комаху, її припікають.
Утворену рану регулярно оглядають і протягом чотирьох тижнів вимірюють температуру тіла. Це необхідно для того, щоб своєчасно виявити перші ознаки патології. Звернення до лікаря має стати обов'язковим, якщо на ураженій ділянці виявлені такі симптоми:
- Почервоніння з яскраво окресленими контурами, діаметральним розміром 30 мм і більше;
- Біль у голові, запаморочення невідомого походження;
- Біль у поперековому відділі;
- Підвищення температури понад 37,4°C.
Деякі фахівці рекомендують профілактичний прийом антибіотиків (пеніцилін, тетрацикліновий ряд, цефалоспорини) після укусу кліща:
- Протягом п'яти днів, якщо антибіотикотерапія була розпочата з першого дня укусу;
- Протягом 14 днів, якщо з моменту укусу минуло три дні або більше.
Самостійне призначення антибіотиків неприпустимо: ліки призначає лікар-інфекціоніст на основі підозр та симптомів.
Прогноз
Прогноз для життя сприятливий. Однак, якщо не лікувати, захворювання може перейти в хронічну форму, з подальшим ураженням нервової системи, суглобів, порушенням працездатності та інвалідністю. У багатьох випадках пацієнтам доводиться обмежувати свою професійну діяльність, якщо вона супроводжується надмірними навантаженнями на уражені органи.
Сучасний підхід до лікування мігруючої еритеми завжди передбачає комплексний вплив: саме за таких умов можна говорити про найбільшу ефективність та сприятливий прогноз для пацієнтів.

