Медичний експерт статті
Нові публікації
Міофасціальний больовий синдром: обличчя, шийного, грудного, поперекового відділів хребта
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
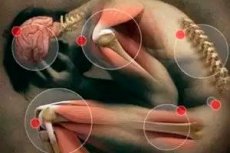
Той, хто хоч раз стикався з невеликими ущільненнями в м’язах, які викликають нестерпний біль при натисканні, звичайно ж, знає, що таке міофасціальний синдром, і не порадив би нікому зіткнутися з чимось подібним у своєму житті. Хоча діагноз міг звучати зовсім інакше. Наприклад, міофасціт, міогелоз або міофіброзит, синдром м’язів тазового дна або м’язовий ревматизм тощо.
Правда, вищезгадані назви, застосовані до однієї й тієї ж патології, не зовсім коректно відображають суть проблеми. Адже напруга та біль у м'язах при міофасціальному больовому синдромі пов'язані не зі структурними змінами в м'язах, а з їх дисфункцією. Тому правильніше було б назвати цей патологічний стан больовою м'язово-фасціальною дисфункцією.
 [ 1 ]
[ 1 ]
Епідеміологія
Статистичні дослідження хронічного болю в організмі людини дають нам чітке уявлення про поширеність м'язового болю, який також характерний для міофасціального синдрому. За різними даними, від 7,5 до 45% населення планети страждає від хронічного болю різної локалізації.
Близько 64-65% пацієнтів скаржаться на м’язовий біль у спині, шиї, руках і ногах, який вважається найпоширенішим після головного болю. Але дві третини від цього числа – це пацієнти з міофасціальним синдромом.
Біль у м’язах найчастіше зустрічається у літньому віці, але люди похилого віку скаржаться на біль у м’язах рідше; на перший план виходять біль та обмежена рухливість у суглобах.
Крім того, вважається, що жінки дещо більш схильні до болю, ніж чоловіки (особливо в молодому та зрілому віці), тому вони часто звертаються до лікарів з цією проблемою та відзначають вищу інтенсивність болю порівняно з чоловіками. Причому не враховуються перейми та дискомфорт під час менструації.
Причини міофасціального синдрому
Незважаючи на те, що біль відчувається в м'язах, патологія насправді має неврологічний характер. Адже причиною м'язового спазму є сигнал, що надходить з центральної нервової системи.
Коли організм здоровий, м'язи отримують правильний ланцюг сигналів, які сприяють регулярному скороченню та розслабленню м'язових волокон. Однак деякі патології здоров'я можуть перешкоджати нормальному проходженню сигналу, і м'язи можуть довго залишатися в одному положенні.
Тривалий розслаблений стан м'язів заважає їм виконувати свою рухову функцію, але м'язові спазми можуть викликати сильний больовий синдром, який називається міофасціальним (МФПС).
Наступні захворювання можуть спричинити розвиток міофасціального синдрому:
- Остеохондроз хребта. Локалізація болю залежить від розташування відділу хребта, де спостерігаються дегенеративно-дистрофічні зміни. Так, шийний остеохондроз провокує больовий синдром у шиї, потилиці, ключицях, плечовому поясі, руках. А ось патологічні зміни хребтового стовпа в області грудини та попереку викликають біль, схожий на ниркову кольку, напади стенокардії або больові прояви гострої стадії панкреатиту.
- Дистрофічні або запальні зміни в суглобах з локалізацією м'язового болю в тій самій ділянці, що й пошкоджений суглоб.
- Захворювання органів, розташованих усередині грудної або черевної порожнини: серця, нирок, печінки, яєчників тощо. У цьому випадку існує рефлекторний механізм захисту ураженого органу, через що м'язи поруч знаходяться в напруженому стані. Плюс біль, пов'язаний з основною патологією, змушує людину приймати вимушене положення, в якому стає трохи легше. Це знову ж таки викликає перенапруження певних груп м'язів.
- Вроджені та прижиттєві дефекти скелета. Різниця в довжині лівої та правої ніг більше 1 см, сколіоз, плоскостопість, асиметрія кісток тазу та інші патології опорно-рухового апарату можуть викликати сильну напругу окремих м'язів, особливо під час ходьби.
- Різні запальні захворювання з набряковим синдромом, в результаті яких відбувається здавлення прилеглих нервів, що погіршує провідність нервових імпульсів.
- Інтоксикація організму, спричинена тривалим курсом прийому певних груп препаратів (серцеві глікозиди та антиаритмічні засоби, антагоністи кальцію та β-блокатори, що використовуються для лікування серцево-судинних патологій, анестетики, такі як лідокаїн та новокаїн).
- Патології нервово-м'язової системи (міопатія, міотонія тощо).
- Ревматичні патології, що характеризуються системним запаленням сполучної тканини (фасцій): червоний вовчак, еритематозний дерматит, ревматоїдний артрит, поліартрит тощо.
Фактори ризику
Факторами ризику розвитку MFBS є:
- погана постава,
- Незручний одяг та аксесуари, що сприяють стисканню нервів і м'язової тканини,
- надмірна вага,
- малорухливий спосіб життя,
- «сидяча» робота, тривале перебування в статичному положенні за комп'ютером,
- нервова напруга, схильність до стресу, чутливість,
- постійно важка фізична праця,
- професійний спорт (особливо під час прийому препаратів, що стимулюють ріст м'язів),
- інфекційні захворювання,
- пухлинні процеси,
- дистрофічні процеси, пов'язані зі старінням організму,
- травми м’яких тканин,
- переохолодження, часте перебування на протягах (особливо фізична праця за несприятливих погодних умов),
- вимушене тривале обмеження рухової активності як наслідок травм або операцій.
Патогенез
Наше тіло – це складний механізм, рухова активність якого забезпечується опорно-руховим апаратом, що включає кістки, сухожилля, м’язи, фасції (сполучна тканина, що оточує м’яз). Рухи рук, ніг, тіла, міміка, дихання, розмова – все це можливо лише завдяки м’язам.
Будь-який рух базується на здатності м'язів скорочуватися. І це не хаотичні скорочення, а систематизовані за допомогою центральної нервової системи. Імпульс до роботи м'язів надходить від мозку.
Якщо в організмі все гаразд, нервово-м'язова система працює без збоїв. Але під впливом вищезазначених факторів може порушитися передача нервових імпульсів, відбутися або повне розслаблення м'язів (параліч), або перенапруження (тривалий спазм) м'язів, що супроводжується сильним болем. Саме на тлі надмірного напруження м'язів спостерігається міофасціальний синдром.
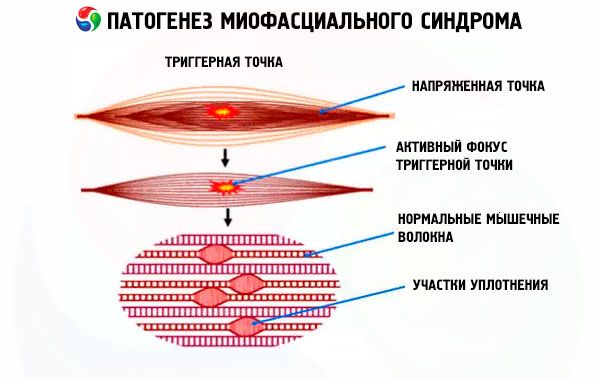
У товщі м'яза, що піддається негативному впливу провокуючих факторів, поблизу рухового нерва утворюється невелике ущільнення, яке характеризується підвищеним тонусом навіть за розслаблення інших частин м'яза. Таких ущільнень може бути одне або кілька, що утворюються в області одного м'яза або в певній частині тіла. Ці ущільнення називаються тригерними точками, які при міофасціальному синдромі пов'язані з больовими відчуттями.
Механізм утворення таких ущільнень м'язової тканини до кінця не вивчений. Однак вчені чітко визначили, що ущільнення – це не що інше, як спазмована тканина, структурні зміни в якій (такі як запальні процеси або розростання сполучної тканини) можуть з'являтися лише на певній стадії патології, не будучи справжніми причинами м'язових спазмів і болю.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Особливості тригерних точок при міофасціальному синдромі
Поява щільних вузликів м'язової тканини є відмінною рисою міогелозу, який характеризується розвитком міофасціального синдрому. Вузлики, або тригерні точки, навряд чи можна побачити під час зовнішнього огляду, але вони чудово розпізнаються під час пальпації, помітно виділяючись на тлі решти м'язової тканини, навіть якщо вона знаходиться в напруженому стані.
Деякі вузлики розташовані ближче до шкіри, інші ж знаходяться в глибоких шарах м’язів (такі тригерні точки можна відчути лише тоді, коли м’яз розслаблений).
Крім того, тригерні точки при міофасціальному синдромі можуть бути як активними, що супроводжуються сильним болем як при натисканні, так і в стані спокою, так і пасивними (латентними). Латентні точки характеризуються больовими відчуттями меншої інтенсивності, що з'являються лише при натисканні на вузлик або при сильному напрузі м'язів.
Як би дивно це не звучало, незважаючи на виражений біль, активні тригерні точки не завжди легко виявити. Річ у тім, що вони характеризуються відбитим болем, що іррадіює в різні частини тіла вздовж м'яза, в якому розташована точка, що є джерелом болю. Дифузний біль не дозволяє визначити точне місце розташування тригерної точки, тому іноді доводиться пальпувати весь м'яз.
Під час натискання на активну точку лікарі часто стикаються з так званим «ефектом стрибка», коли пацієнт від сильного болю зстрибує з місця. Іноді біль настільки сильний, що людина може втратити свідомість.
Однак, ці точки мають певну користь. Вони запобігають надмірному розтягненню вже пошкодженого м’яза та обмежують його скоротливу функцію, доки не буде усунено вплив негативних факторів.
Для більшої кількості латентних точок такий інтенсивний біль не є типовим. Однак пасивні точки під впливом несприятливих факторів, як правило, активуються із симптомами, типовими для цієї групи тригерів.
Симптоми міофасціального синдрому
Першими ознаками міофасціального синдрому будь-якої локалізації є болі різної інтенсивності, що посилюються при напрузі ураженого м'яза або тиску на тригерну точку. Де очікувати біль, залежить від розташування тригерних точок, а також від розміру ураженого м'яза. Адже біль не завжди буде локалізованим, відбиті болі можуть відчуватися по всій довжині цього м'яза.
Міофасціальний больовий синдром (МБС) можна розділити на кілька типів залежно від локалізації м'яза з руховою дисфункцією. Водночас локалізовані та відбиті болі, залежно від типу МБС, можуть супроводжуватися іншими неприємними симптомами.
Голова та обличчя
Міофасціальний больовий синдром в області обличчя – це патологія з досить широким спектром симптомів. Окрім тупого, розлитого болю, він характеризується множинними симптомами, які змушують пацієнтів звертатися за допомогою до різних лікарів: ЛОР, невролога, стоматолога.
Пацієнти можуть скаржитися на утруднення відкривання рота, клацання у скронево-нижньощелепному суглобі, швидку м’язову стомлюваність під час пережовування їжі, біль під час ковтання. Самі больові відчуття можуть поширюватися на ясна, зуби, глотку, піднебіння та вуха.
Рідше при діагностуванні міофасціального синдрому пацієнти скаржаться на такі симптоми, як частіше моргання, нервові тики в різних частинах обличчя, закладеність в одному або обох вухах, зрідка супроводжувана шумом або дзвоном у них.
Іноді відзначається також підвищена чутливість зубів. Саме цією проблемою в стоматології відомий міофасціальний синдром. Однак решта симптомів свідчать не лише про неврологічну природу патології, але й про те, що основна причина все ж таки криється в м'язовій дисфункції.
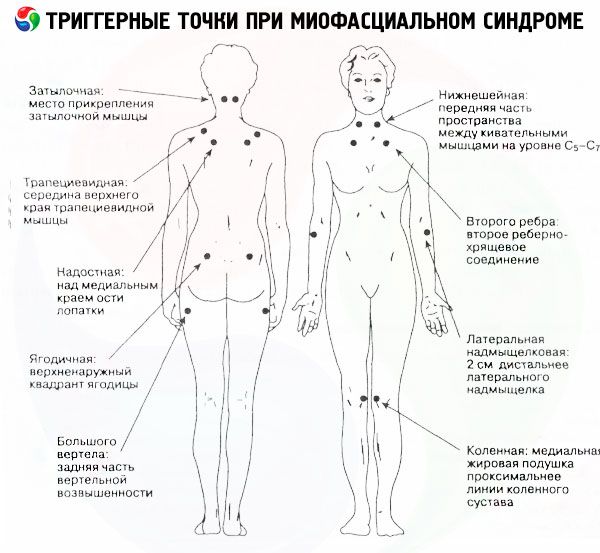
При цій патології тригерні точки можна знайти в області жувальних м’язів, крилоподібних відростків клиноподібної кістки з обох боків носа, в області скронево-нижньощелепного суглоба, а також у верхній частині трапецієподібного м’яза (іррадіація болю в скроневу ділянку).
Шия та плечі
Шийний міофасціальний синдром також починається з болю, який може локалізуватися в шиї або потилиці, або поширюватися на голову, обличчя та передпліччя. На наступному етапі до них приєднуються вегето-судинні розлади: запаморочення, порушення зору та слуху, дзвін у вухах, непритомність. Також може з'явитися «безпричинний» нежить та підвищене слиновиділення.
Хоча в більшості випадків тригерні точки шийного міофасціального синдрому розташовані переважно вздовж шийного відділу хребта та верхнього плечового пояса, ізольовані вогнища напруги також можуть бути знайдені в області:
- сходові м'язи,
- косі та селезінкові м'язи голови (пекучий біль у потилиці та очах, вегетативні розлади),
- середній відділ грудино-ключично-соскоподібного м'яза (біль з одного боку обличчя, що супроводжується сльозотечею, підвищеним слиновиділенням, ринітом),
- в області лопаток або ключиць,
- верхні частини трапецієподібного м'яза (пульсуючий біль у скронях),
- грудні та підключичні м'язи.
Близько половини пацієнтів з цією патологією страждають від різних порушень сну, психоемоційних розладів та повідомляють про зниження працездатності. Близько 30% розвивалися панічні атаки.
Грудна клітка
Виникнення сильного болю в грудях найчастіше пов'язане із захворюваннями серця, і зокрема з інфарктом міокарда. Однак діагностичні дослідження не завжди це підтверджують. Причиною болю в грудях може бути утворення ущільнень у м'язах передньої частини грудної клітки, і тоді мова йде про певний тип міофасціального синдрому грудної області, який називається синдромом передньої грудної стінки. Він характеризується тупим ниючим болем, найчастіше з лівого боку грудини, що посилюється при поворотах тіла, піднятті важких предметів, розведенні рук у сторони, кашлі.
Незважаючи на те, що при такій локалізації тригерних точок симптоми переважно обмежуються болем у грудях, поява больових вогнищ може бути наслідком деяких захворювань органів грудної клітки або навіть спини, що саме по собі є приводом для проходження обстеження в медичному закладі.
Іншим різновидом грудного міофаціального синдрому є синдром малого грудного м'яза з локалізацією тригерних точок у його товщі. Він характеризується болем у підключичній ділянці, який може іррадіювати в плече або ліву руку. Біль часто супроводжується появою мурашок по шкірі та тимчасовою втратою чутливості кінцівки.
Назад
Міофаціальний синдром у м'язах спини розвивається на тлі появи болючих вузликів у м'язі, що проходить уздовж грудного відділу хребта, у найширшому м'язі спини, у ромбоподібному та підостному м'язах. Локалізація болю в цьому випадку – область між лопатками або під ними, а також над плечима.
У цьому випадку біль гострий і виникає раптово, особливо при перенапруженні або переохолодженні м’язів.
Міофасціальний синдром поперекового відділу хребта характеризується болем у попереку, який може поширюватися на пахову область або сідничний нерв. Біль у попереку може бути викликаний грижами міжхребцевих дисків, остеомієлітом, захворюваннями травної системи і навіть раком, який метастазував у цю область. Але найчастіше це зводиться до розтягнення м'язів під час важких фізичних навантажень (наприклад, підняття важких предметів) або до зміщення хребців у поперековому відділі хребта.
Якщо вчасно не вжити заходів щодо лікування основних захворювань, у поперековій ділянці утворюються тригерні точки, які провокують нестерпний больовий синдром.
Тазова область та стегно
Симптоми міофасціального тазового синдрому більше нагадують симптоми кишкових або сечостатевих патологій. Іноді скарги зводяться до того, що пацієнт починає відчувати, ніби в його кишечнику є стороннє тіло. Больові відчуття виникають під час ходьби або коли людина довго не змінює положення сидячи. Локалізація неприємних відчуттів переважно в поперековій області або нижній частині живота.
Багато пацієнтів повідомляють про почастішання сечовипускання. Жінки також можуть скаржитися на дискомфорт у ділянці внутрішніх статевих органів та ануса.
Всі ці симптоми змушують людей звертатися до гінеколога, уролога, андролога, які ставлять відповідні діагнози: цистит, простатит, уретрит, аднексит тощо. Тривалі обстеження та лікування за вищезазначеними діагнозами залишаються безуспішними, поки лікарям не вдасться з'ясувати справжню причину дискомфорту та болю в області малого тазу.
Але все виявляється набагато простіше, і біль у ділянці тазу провокується спазмом м'язів, що утримують такі органи, як сечовий міхур, пряма кишка, матка, а у жінок і т.д., розташовані в малому тазі. Залежно від того, який м'яз уражається (m.piriformis, m.levator ani, m.obturatorius int або поверхневі м'язи), біль може локалізуватися в різних частинах тазу та іррадіювати в стегно.
Так, при синдромі грушоподібної м'язи біль у сідницях та задній поверхні стегна супроводжується дискомфортом під час ходьби та статевого акту, болем під час дефекації та неприємним ниючим болем у прямій кишці та промежині, що виникає при найменшому напрузі м'язів промежини.
Синдром внутрішнього запирательного м'яза та анального м'яза, який іноді називають міофасціальним синдромом уретри, характеризується болем у піхві, анусі або уретрі, частим болісним сечовипусканням, утрудненим випорожненням та дискомфортом внизу живота, особливо під час сидіння.
Міофасціальний синдром у дітей
Сильний біль у м’язах у дитинстві здається чимось незвичайним, проте ця проблема набагато актуальніша, ніж може здатися на перший погляд. Так, хронічні патології у дітей з міофасціальним синдромом навряд чи виявляться. Але в цьому випадку акцент робиться не на них, а на родових травмах хребта та, зокрема, його шийного відділу.
Трохи менше третини новонароджених дітей мають травми спинного мозку, пов'язані з періодом народження дитини, тобто проходженням плода через родові шляхи. Понад 85% таких дітей отримують різні травми шийного відділу хребта. Близько 70% немовлят з різними травмами хребта діагностують міофасціальний синдром.
У дітей старшого віку та підлітків міофасціальний біль найчастіше виникає або внаслідок переохолодження м’язів з подальшим спазмом та утворенням тригерних точок, або внаслідок неправильної постави (сколіоз та інші подібні патології). Біль у м’язах часто провокується рухливістю, характерною для дітей, та недостатнім турботою про їхнє здоров’я. В результаті маємо больовий синдром, пов’язаний з травмами шиї, хребта та кульшового суглоба, або переохолодження м’язів, коли дитина після активних ігор з підвищеним потовиділенням деякий час перебуває на протязі або в недостатньо опалювальному приміщенні.
Шийний міофаціальний синдром у дітей найчастіше проявляється головним болем, болем в області очей, запамороченням, втратою рівноваги. Травми плечового пояса та хребта проявляються болем у спині та верхніх кінцівках, а травми кульшового та колінного суглобів – болем під коліном, в області гомілки, в передній та зовнішній поверхні стегна, в паху.
Ускладнення і наслідки
Біль у м’язах, попри всі неприємні відчуття, багатьом пацієнтам не здається небезпечним станом. Думка про те, що позбувшись його причини, можна вирішити всі проблеми одним махом, набирає все більшої популярності, і люди воліють не доводити лікування до кінця або взагалі не вдаватися до нього.
Іноді такий підхід до проблеми, особливо на початку захворювання, дає хороші результати. Немає причини – немає болю. Але в запущених випадках, коли вже є виражений міофасціальний синдром з характерним для нього точковим ущільненням м’язів та фіброзними змінами, що відбуваються в них, його наслідки навряд чи можна назвати безпечними.
Ускладненнями міофасціального синдрому можна вважати не лише структурні зміни в м'язах, що сприяють хронізації процесу. Сам факт того, що напруга м'язів протягом тривалого часу призводить до накопичення в них молочної кислоти, що перешкоджає нормальному обміну речовин у тканинах організму та викликає їх кисневе голодування, не може не викликати тривоги.
Важкі випадки міофасціального синдрому з поступовим формуванням кількох тригерних точок можуть з часом призвести не лише до психоемоційних відхилень, пов'язаних з порушеннями сну та постійним болем, або порушенням працездатності. Нерідко трапляються випадки здавлення нервів і судин ураженими м'язами, що посилює больовий синдром і призводить до порушення кровообігу з наслідками, що випливають з цієї ситуації.
Діагностика міофасціального синдрому
Скарги на біль у м’язах можуть бути пов’язані з різними причинами. І лише зрозумівши причину, можна призначити відповідне лікування ситуації. А оскільки міофасціальний больовий синдром є симптомом багатьох серйозних захворювань, діагностика цих захворювань – справа честі для лікаря.
Діагностика починається, як завжди, з огляду пацієнта та збору анамнезу. Можливо, на момент появи болю сам пацієнт вже знав про наявність деяких захворювань, про які він може розповісти лікарю. Маючи інформацію про хронічні патології в організмі пацієнта, лікар може попередньо визначити можливу причину болю та відштовхуватися від неї в подальших дослідженнях.
Під час огляду пацієнта лікар звертає особливу увагу на пальпацію болючого місця. Для визначення тригерних точок м'яз у зоні локалізації болю розтягують поздовжньо та пальпують. Під пальцями намацується шнуроподібний тяж. Тригерні точки або ущільнення слід шукати саме вздовж цього «шнура». Натискання на м'язовий вузлик під час пальпації викликає сильний біль, від якого пацієнти зстрибують або кричать. Це свідчить про те, що тригерна точка знайдена правильно.
Під час пошуку тяжів та тригерних точок лікар може глибоко зануритися в м'яз, рухаючи кінчиками пальців по волокнах або перекочуючи м'яз між пальцями. Під час пальпації та спілкування з пацієнтом зверніть увагу на наступне:
- Чи є зв'язок між початком болю та фізичним навантаженням або переохолодженням м'язів?
- Чи є атрофія або інші зміни в м'язах, що вказують, наприклад, на запальний характер патології?
- Чи є якісь вузлуватие утворення в м'язах, чи це просто загальне м'язове напруження?
- Біль локалізований чи він іррадіює в інші місця?
- Чи сприяє тиск або проколювання м'язових вузликів виникненню віддаленого болю?
- Чи є симптом стрибка?
- Чи зменшує масаж або тепло інтенсивність болю?
- Чи зникають симптоми після м'язової блокади?
Серед іншого, лікар звертає увагу на те, як пацієнт переносить біль, як він ставиться до свого стану, чи є порушення сну та ознаки депресії.
Щоб виключити фактор запалення, проводяться аналізи крові та сечі. Вони також допоможуть призначити безпечне лікування. Аналіз сечі дозволить диференціювати міофасціальний біль у попереку та ниркову кольку.
До інструментальної діагностики лікарі вдаються у випадках, коли є підозра на серцеві патології, при яких спостерігаються болі, схожі на міофасціальні. Лікар може призначити електро- або ехокардіографію, короно- або гістографію, моніторинг ЕКГ протягом дня за Холтером та інші методи.
Як уже згадувалося, біль при міофасціальному синдромі може бути двох типів: локалізований та відбитий. Саме наявність останнього викликає труднощі в діагностиці патології.
Показовим у цьому плані є правосторонній міофасціальний синдром з болем під лопаткою. Сильний больовий синдром у цій області може виникати з різних причин. Це може бути защемлення нервових корінців, напад гострого панкреатиту або холециститу, жовчнокам'яна хвороба або дискінезія жовчовивідних шляхів, ниркова колька, пієлонефрит, злоякісні процеси в печінці, підшлунковій залозі, нирках з правого боку.
 [ 24 ]
[ 24 ]
Що потрібно обстежити?
Які аналізи необхідні?
Диференціальна діагностика
Завдання диференціальної діагностики полягає у виявленні або виключенні зв'язку між патологіями, які є можливими причинами болю в певній ділянці, та міофасціальним болем. Дуже важливо з'ясувати справжню причину такого болю, щоб одночасно лікувати і причину, і наслідок. Тільки так лікування дасть очікувані результати.
Після огляду пацієнта дільничним терапевтом, його можуть направити на консультацію до невролога, кардіолога, гастроентеролога або травматолога. Остаточний діагноз ставиться на основі результатів огляду цими спеціалістами. Одночасно призначається ефективне лікування самого больового синдрому та виявлених під час діагностики патологій, які можуть провокувати м’язовий біль.
До кого звернутись?
Лікування міофасціального синдрому
Міофасціальний синдром часто викликається своєрідним дуетом: причиною м'язового болю (зазвичай якась патологія здоров'я) та провокуючим фактором (емоційний стрес, переохолодження тощо). Боротися доводиться з обома, а це означає, що підхід до лікування міофасціального больового синдрому має бути комплексним.
Іноді вдається виправити ситуацію без прийому ліків. Це можливо, якщо причиною м’язового болю є неправильна постава, важка фізична праця, спорт, робота за комп’ютером тощо. Лікар дає такому пацієнту рекомендації щодо режиму роботи, корекції постави, зміцнення м’язів спини тощо.
Якщо причиною МФБС є серйозне захворювання, паралельно зі знеболювальним лікуванням проводиться комплексна терапія наявної патології здоров'я.
Полегшення болю досягається за допомогою медикаментозної терапії та альтернативних методів лікування. Як медикаментозне лікування використовуються такі види препаратів:
- для знеболення: препарати з протизапальною та знеболювальною дією, такі як Диклофенак, Німесил, Ібупрофен, Вольтарен Емульгель тощо, як для перорального, так і для місцевого застосування,
- для зняття м'язової напруги та болю: препарати з групи міорелаксантів центральної дії (Белофен, Тизанідин, Мідокалм, Сірдалуд, Флексин),
- для стабілізації психоемоційного стану пацієнтів: ноотропні та гамкерні препарати (Пікамілон, Піридитол, Ноофен та ін. по 1-2 таблетки 3 рази на день), седативні та вегетотропні препарати, антидепресанти,
- загальнозміцнювальні засоби та засоби для покращення трофіки м'язових тканин: вітаміни та вітамінно-мінеральні комплекси з акцентом на препарати, що містять вітаміни групи В та магній,
- для виконання блокади: найчастіше, бюджетні анестетики «Новокаїн» або «Лідокаїн».
Окрім медикаментозної терапії міофасціального синдрому, використовуються різні альтернативні методи та фізіотерапія. Остання особливо актуальна при міофасціальному синдромі обличчя. У цьому випадку хороші результати дають електростимуляція та термомагнітна терапія, а також кріоаналгезія.
Масаж відіграє важливу роль у лікуванні міофасціального болю, який може зняти м’язову напругу та покращити кровообіг у ураженій ділянці, дозволяючи лікам безперешкодно досягати місця дії. Методи мануальної терапії особливо показові в цьому плані, оскільки вони виступають діагностичною та лікувальною процедурою. Важливо лише, щоб її проводив професіонал, який знає свою справу.
Такі методи рефлексології, як точковий масаж та акупунктура, також допомагають полегшити гіпертонус м’язів та пов’язаний з ним біль. Ін’єкції ліків у м’язовий вузол для зменшення його активності (фармакопунктура) та розтягування ураженого м’яза з тією ж метою (остеопатія) також дають хороші результати при MFBS.
Коли гострий біль вщухне, можна вдатися до баночного масажу, роблячи його раз на три дні (близько 6-8 процедур). Після масажу на уражену ділянку наносять зігріваюче розтирання або мазі, що знімають біль і запалення (наприклад, бутадіон або індометацин), шкіру покривають спеціальним компресним папером і тканиною.
У деяких медичних закладах пацієнтам можуть запропонувати курс лікування п'явками. А якщо міофасціальний біль пов'язаний з фізичним навантаженням, неправильною поставою, розтягненням м'язів через тривале статичне положення, а також якщо зміни в хворому м'язі негативно впливають на інші групи м'язів, піддаючи їх надмірним навантаженням, може бути призначений комплекс вправ для різних груп м'язів, ефективний при міофасціальному синдромі цього типу.
У запущених випадках, коли міофасціальний біль неможливо полегшити жодним із перерахованих методів, лікарі можуть вдатися до хірургічного лікування, яке передбачає звільнення нервового корінця від здавлення напруженим м’язом (мікроваскулярна декомпресія).
Народні засоби
Говорячи про народне лікування міофасціального синдрому, важливо розуміти, що воно допомагає лише тимчасово полегшити больові симптоми: спазми та біль у м’язах, але не вирішує проблему радикально. Без використання міорелаксантів та різних методів фізичного впливу на тригерні точки неможливо досягти тривалого результату.
Але якщо медикаментозна терапія неможлива або проводиться на додаток до неї, полегшити біль допоможуть такі рецепти, засновані на позитивному впливі тепла:
- Парафінові обгортання. На місце болю накладається розтоплений до рідкого стану парафін. Зверху накладається ще один шар парафіну, після чого хворе місце накривається плівкою і тепло загортається на півгодини.
- Терапія 3 в 1:
- Сухе тепло. Наносимо на хворе місце нагріту до гарячого стану (щоб людина могла легко її переносити) грубо подрібнену сіль і накриваємо ковдрою. Знімаємо, коли охолоне.
- Йодна сітка. Після видалення солі намалюйте сітку на шкірі йодом.
- Лікувальний пластир. Поверх йодної сітки приклеюємо перцевий пластир. Після процедури відправляємо пацієнта спати до ранку.
- Англійська сіль (також відома як сульфат магнію або магнезія). Її можна придбати в аптеці та використовувати для полегшення м’язових спазмів і болю, розчинивши у воді для ванни. Тепла вода сама по собі зменшує біль, але магнезія також допомагає розслабити напружені м’язи завдяки вмісту магнію, природного міорелаксанта. Вам знадобиться 1 або 2 склянки англійської солі, щоб прийняти ванну. Процедура триває лише 15 хвилин.
Але не тільки тепло допомагає від міофасціального болю. Терапевтичний ефект має і масаж з ефірними оліями, який можна робити вдома. Звичайний розслабляючий масаж з оліями м’яти, лемонграсу та майорану, взятими в рівних пропорціях, допоможе зняти м’язові спазми. А ефірні олії таких рослин, як ромашка, базилік, безсмертник та лаванда, добре справляються з болем. Краще використовувати суміші різних олій, додаючи їх до базової олії (бажано кокосової).
Лікування міофасціального болю травами проводиться за допомогою хвоща польового, з якого виготовляють цілющу мазь шляхом змішування подрібненої трави та вершкового масла у співвідношенні 1:2, або настою квіток буркуну.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Гомеопатія
Оскільки основними симптомами міофасціального синдрому є м'язові спазми, що призводять до появи тригерних точок, та біль, що їх супроводжує, основним напрямком гомеопатичного лікування є саме зняття спазмів та полегшення міофасціального болю.
Найпопулярнішим спазмолітиком у гомеопатії вважається препарат «Спаскупрел». Його слід приймати тричі на день по 1 таблетці, розсмоктуючи її в роті. Для зняття болю під час м’язового спазму можна приймати препарат 4 рази протягом години, поки біль не вщухне.
При затвердінні м’язів та болю, що минає під впливом тепла, також буде корисним прийом гомеопатичного препарату «Рус токсикодендрон» у 12-кратному розведенні.
Препарат «Бріонія» в 12-кратному розведенні добре справляється з болем у попереку, а при болях у шиї та між лопатками лікар-гомеопат може запропонувати краплі «Хелідоніум».
Препарати «Бріонія» та «Беладонна» також ефективні при головних болях напруги, які також належать до категорії відбитого міофасціального болю.
Для полегшення симптомів міофасціального больового синдрому показаним є лікування гомеопатичними підшкірними або внутрішньом’язовими ін’єкціями Гуна. При м’язовому болю препарати GUNA®-MUSCLE використовуються для ін’єкцій разом з GUNA®-NECK, GUNA®-LUMBAR, GUNA®-HIP тощо.
Додатково про лікування
Профілактика
Ефективність та тривалість лікування міофасціального синдрому залежить не лише від тяжкості процесу, але й від бажання пацієнта якомога швидше позбутися болю, який його мучить. Прийом ліків та фізіотерапія, масаж і мануальні практики дадуть відчутний та стійкий результат, якщо пацієнт дотримуватиметься навичок, які йому прищеплюються під час реабілітаційних занять. Це і нові рухові стереотипи, і вміння керувати своїм тілом з контролем над станом м'язової системи, і вміння зміцнювати м'язовий корсет, і виправляти поставу.
А тим, хто не хоче зіткнутися з такою неприємною хворобою, радимо вжити наступних профілактичних заходів:
- уникати переохолодження м'язів та впливу протягів на гарячі м'язи,
- Обмежте фізичну активність, уникаючи м'язових перенапружень,
- забезпечити умови для повноцінного відпочинку,
- при виконанні роботи, що вимагає тривалого збереження статичного положення, робіть короткі перерви з вправами для втомлених м'язів,
- Своєчасно лікуйте хвороби, не допускаючи їх переходу в хронічну форму.
Дотримуючись цих рекомендацій, ви можете навіть ніколи не дізнатися, що таке міофасціальний синдром з його нестерпним болем.

