Медичний експерт статті
Нові публікації
Мітральний стеноз
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
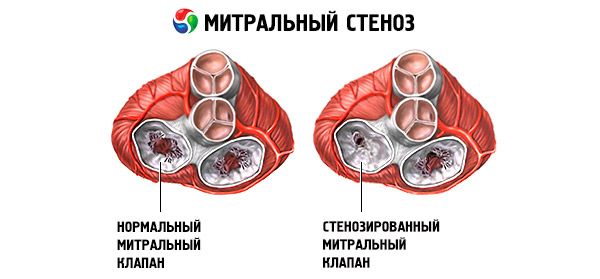
Мітральний стеноз – це звуження мітрального отвору, яке перешкоджає кровотоку з лівого передсердя до лівого шлуночка. Найпоширенішою причиною є ревматична лихоманка. Симптоми такі ж, як і при серцевій недостатності. Об'єктивно визначаються початковий тон і діастолічний шум. Діагноз встановлюється за допомогою фізикального обстеження та ехокардіографії. Прогноз сприятливий. Медикаментозне лікування мітрального стенозу включає діуретики, бета-блокатори або блокатори кальцієвих каналів, що знижують частоту серцевих скорочень, та антикоагулянти. Хірургічне лікування більш важких випадків мітрального стенозу включає балонну вальвулотомію, комісуротомію або заміну клапана.
Епідеміологія
Майже завжди мітральний стеноз є наслідком гострої ревматичної лихоманки. Захворюваність значно варіюється: у розвинених країнах спостерігається 1-2 випадки на 100 000 населення, тоді як у країнах, що розвиваються (наприклад, в Індії), ревматичні вади мітрального клапана спостерігаються у 100-150 випадках на 100 000 населення.
Причини мітрального стенозу
Мітральний стеноз майже завжди є наслідком гострої ревматичної лихоманки (ГР). Ізольований, «чистий» мітральний стеноз зустрічається у 40% випадків серед усіх пацієнтів з ревматичною хворобою серця; в інших випадках він поєднується з недостатністю та пошкодженням інших клапанів. До рідкісних причин мітрального стенозу належать ревматичні захворювання (ревматоїдний артрит, системний червоний вовчак) та кальцифікація мітрального кільця.
Патогенез
При ревматичному мітральному стенозі спостерігається ущільнення, фіброз та кальцифікація стулок клапана, зрощення по спайках з частим залученням хорд. У нормі площа мітрального отвору становить 4-6 см² , а тиск у лівому передсерді не перевищує 5 мм рт. ст. При звуженні лівого передсердно-шлуночкового отвору до 2,5 см² виникає перешкода для нормального кровотоку з лівого передсердя до лівого шлуночка і починає зростати градієнт тиску на клапані. В результаті тиск у лівому передсерді збільшується до 20-25 мм рт. ст. Утворений градієнт тиску між лівим передсердям і лівим шлуночком сприяє руху крові через звужений отвір.
У міру прогресування стенозу градієнт трансмітрального тиску збільшується, що допомагає підтримувати діастолічний кровотік через клапан. Згідно з формулою Горліна, площа мітрального клапана (5MC) визначається значеннями трансмітрального градієнта (MG) та мітрального кровотоку (MBF):
БМК - МК/37.7 • ∆ДМ
Основним гемодинамічним наслідком вад мітрального клапана є застій у малому колі кровообігу (ЛК). При помірному підвищенні тиску в лівому передсерді (не більше 25-30 мм рт. ст.) кровотік у ЛК утруднюється. Тиск у легеневих венах зростає і передається через капіляри до легеневої артерії, в результаті чого розвивається венозна (або пасивна) легенева гіпертензія. При підвищенні тиску в лівому передсерді більше 25-30 мм рт. ст. зростає ризик розриву легеневих капілярів та розвитку альвеолярного набряку легень. Для запобігання цим ускладненням виникає захисний рефлекторний спазм легеневих артеріол. В результаті кровотік до клітинних капілярів з правого шлуночка зменшується, але тиск у легеневій артерії різко зростає (розвивається артеріальна, або активна, легенева гіпертензія).
На ранніх стадіях захворювання тиск у легеневій артерії підвищується лише під час фізичного або емоційного стресу, коли кровотік у МКК має збільшуватися. Пізні стадії захворювання характеризуються високими значеннями тиску в легеневій артерії навіть у стані спокою та ще більшим підвищенням при стресі. Тривале існування легеневої гіпертензії супроводжується розвитком проліферативних та склеротичних процесів у стінці артеріол МКК, які поступово облітерують. Незважаючи на те, що виникнення артеріальної легеневої гіпертензії можна розглядати як компенсаторний механізм, через зменшення капілярного кровотоку дифузійна здатність легень також різко падає, особливо при стресі, тобто активується механізм прогресування легеневої гіпертензії внаслідок гіпоксемії. Альвеолярна гіпоксія викликає легеневу вазоконстрикцію прямими та непрямими механізмами. Прямий вплив гіпоксії пов'язаний з деполяризацією гладком'язових клітин судин (опосередкованою зміною функції калієвих каналів у клітинних мембранах) та їх скороченням. Непрямий механізм включає дію ендогенних медіаторів (таких як лейкотрієни, гістамін, серотонін, ангіотензин II та катехоламіни) на судинну стінку. Хронічна гіпоксемія призводить до ендотеліальної дисфункції, яка супроводжується зниженням продукції ендогенних релаксуючих факторів, включаючи простациклін, простагландин Е2 та оксид азоту. Тривала ендотеліальна дисфункція призводить до облітерації легеневих судин та пошкодження ендотелію, що, у свою чергу, призводить до підвищеного згортання крові, проліферації гладком'язових клітин зі схильністю до утворення тромбів in situ та підвищеного ризику тромботичних ускладнень з розвитком подальшої хронічної посттромботичної легеневої гіпертензії.
Причинами легеневої гіпертензії при вадах мітрального клапана, включаючи мітральний стеноз, є:
- пасивна передача тиску з лівого передсердя до легеневої венозної системи;
- спазм легеневих артеріол у відповідь на підвищення тиску в легеневих венах;
- набряк стінок дрібних легеневих судин;
- облітерація легеневих судин з пошкодженням ендотелію.
Механізм прогресування мітрального стенозу залишається незрозумілим і донині. Ряд авторів вважають основним фактором поточний вальвуліт (часто субклінічний), інші ж провідну роль відводять травматизації структур клапанів турбулентним потоком крові з тромботичними масами, що відкладаються на клапанах, що лежить в основі звуження мітрального отвору.
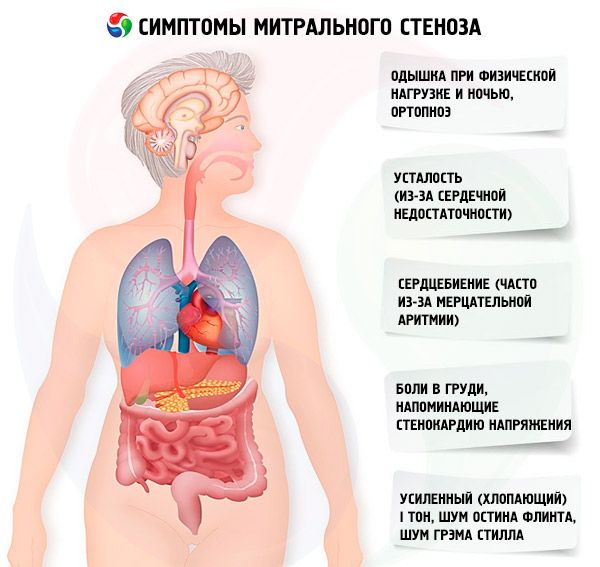
Симптоми мітрального стенозу
Симптоми мітрального стенозу погано корелюють з тяжкістю захворювання, оскільки в більшості випадків патологія прогресує повільно, і пацієнти знижують свою активність, не помічаючи цього. У багатьох пацієнтів клінічних проявів немає до вагітності або розвитку фібриляції передсердь. Початковими симптомами зазвичай є симптоми серцевої недостатності (задишка при фізичному навантаженні, ортопное, пароксизмальна нічна задишка, втома). Зазвичай вони з'являються через 15-40 років після епізоду ревматичної лихоманки, але в країнах, що розвиваються, симптоми можуть з'являтися навіть у дітей. Пароксизмальна або персистуюча фібриляція передсердь погіршує існуючу діастолічну дисфункцію, викликаючи набряк легень та гостру задишку, якщо частота скорочень шлуночків погано контролюється.
Фібриляція передсердь також може проявлятися серцебиттям; у 15% пацієнтів, які не отримують антикоагулянти, це викликає системну емболію з ішемією кінцівок або інсультом.
Менш поширені симптоми включають кровохаркання внаслідок розриву дрібних легеневих судин та набряк легень (особливо під час вагітності, коли збільшується об'єм крові); дисфонію внаслідок здавлення лівого поворотного гортанного нерва збільшеним лівим передсердям або легеневою артерією (синдром Ортнера); симптоми легеневої артеріальної гіпертензії та правошлуночкової недостатності.
Перші симптоми мітрального стенозу
При площі мітрального отвору >1,5 см2 симптоми можуть бути відсутніми, але збільшення трансмітрального кровотоку або зменшення часу діастолічного наповнення призводять до різкого підвищення тиску в лівому передсерді та появи симптомів. Тригерні фактори декомпенсації: фізичне навантаження, емоційний стрес, фібриляція передсердь, вагітність.
Першим симптомом мітрального стенозу (приблизно у 20% випадків) може бути емболічна подія, найчастіше інсульт з розвитком стійкого неврологічного дефіциту у 30-40% пацієнтів. Третина тромбоемболій розвивається протягом 1 місяця після розвитку фібриляції передсердь, дві третини - протягом першого року. Джерелом емболії зазвичай є тромби, розташовані в лівому передсерді, особливо в його вушку. Окрім інсультів, можливі емболії селезінки, нирок та периферичних артерій.
При синусовому ритмі ризик емболії визначається:
- вік;
- тромбоз лівого передсердя;
- область мітрального отвору;
- супутня аортальна недостатність.
У разі постійної фібриляції передсердь ризик емболії значно зростає, особливо якщо у пацієнта є в анамнезі подібні ускладнення. Спонтанне контрастне посилення лівого передсердя під час черезстравохідної ехокардіографії також вважається фактором ризику системної емболії.
При підвищенні тиску в МКК (особливо на стадії пасивної легеневої гіпертензії) з'являються скарги на задишку під час фізичного навантаження. У міру прогресування стенозу задишка виникає при менших навантаженнях. Слід пам'ятати, що скарги на задишку можуть бути відсутніми навіть при безсумнівній легеневій гіпертензії, оскільки пацієнт може вести малорухливий спосіб життя або підсвідомо обмежувати щоденну фізичну активність. Пароксизмальна нічна задишка виникає в результаті застою крові в МКК у положенні пацієнта лежачи як прояв інтерстиціального набряку легень та різкого підвищення артеріального тиску в судинах МКК. Через підвищення тиску в легеневих капілярах та ексудацію плазми та еритроцитів у просвіт альвеол може розвинутися кровохаркання.
Пацієнти часто скаржаться на підвищену втому, серцебиття та нерегулярне серцебиття. Може спостерігатися тимчасова хрипота голосу (синдром Ортнера). Цей синдром виникає в результаті здавлення поворотного нерва збільшеним лівим передсердям.
Пацієнти з мітральним стенозом часто відчувають біль у грудях, що нагадує стенокардію. Найімовірнішими причинами є легенева гіпертензія та гіпертрофія правого шлуночка.
При тяжкій декомпенсації можуть спостерігатися мітральний обличчя (блакитно-рожевий рум'янець на щоках, що пов'язаний зі зниженням фракції викиду, системною вазоконстрикцією та правобічної серцевою недостатністю), пульсація в епігастральній ділянці та ознаки правошлуночкової серцевої недостатності.
 [ 21 ]
[ 21 ]
Огляд та аускультація
При огляді та пальпації можна виявити чіткі I (S1) та II (S2) тони серця. S1 найкраще пальпується на верхівці, а S2 - на лівому верхньому краї грудини. Легеневий компонент S3 (P) відповідає за імпульс і є результатом легеневої артеріальної гіпертензії. Видима пульсація правого шлуночка, що пальпується на лівому краї грудини, може супроводжувати розширення яремних вен, якщо існує легенева артеріальна гіпертензія та розвивається діастолічна дисфункція правого шлуночка.
Верхівковий поштовх при мітральному стенозі найчастіше нормальний або знижений, що відображає нормальну функцію лівого шлуночка та зменшення його об'єму. Пальпований 1-й тон у прекардіальній ділянці свідчить про збережену рухливість передньої стулки мітрального клапана. У палево-бічному положенні можна пальпувати діастолічне тремтіння. При розвитку легеневої гіпертензії відзначається серцевий поштовх уздовж правого краю грудини.
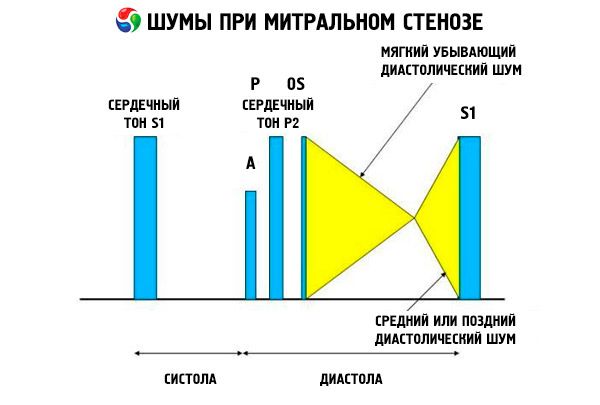
Аускультативна картина мітрального стенозу досить характерна і включає такі ознаки:
- посилений (плескаючий) 1-й тон, інтенсивність якого зменшується в міру прогресування стенозу;
- тон відкриття мітрального клапана, що настає після другого тону, який зникає при кальцифікації клапана;
- діастолічний шум з максимумом на верхівці (мезодіастолічний, пресистолічний, пандиастолічний), який необхідно вислуховувати в положенні на лівому боці.
Аускультація виявляє гучний S 1, спричинений різким закриттям стулок стенозованого мітрального клапана, подібно до «надування» вітрила; це явище найкраще чути на верхівці. Також часто чути розщеплений S зі збільшеним P через легеневу артеріальну гіпертензію. Найбільш помітним є ранній діастолічний клацання стулок, що відкриваються в лівий шлуночок (ЛШ), який найгучніший на лівому нижньому краю грудини. Він супроводжується низьким, крещендо-гуркотливим діастолічним шумом, який найкраще чути за допомогою лійкоподібного стетоскопа на верхівці серця (або над пальпованим верхівковим поштовхом) наприкінці видиху, коли пацієнт лежить на лівому боці. Звук відкриття може бути тихим або відсутнім, якщо мітральний клапан склеротичний, фіброзний або потовщений. Клацання зміщується ближче до P (збільшуючи тривалість шуму) зі збільшенням тяжкості мітрального стенозу та підвищенням тиску в лівому передсерді. Діастолічний шум посилюється під час проби Вальсальви (коли кров надходить у ліве передсердя), після фізичного навантаження, а також під час присідання та рукостискання. Він може бути менш вираженим, якщо збільшений правий шлуночок зміщує лівий шлуночок назад, а також коли інші захворювання (легенева артеріальна гіпертензія, захворювання правого клапана, фібриляція передсердь з прискореним ритмом шлуночків) зменшують кровотік через мітральний клапан. Пресистолічне посилення зумовлене звуженням отвору мітрального клапана під час скорочення лівого шлуночка, що також виникає при фібриляції передсердь, але лише в кінці короткої діастоли, коли тиск у лівому передсерді ще високий.
Наступні діастолічні шуми можуть бути пов'язані з шумом мітрального стенозу:
- Шум Грема Стілла (м’який, декрещендо діастолічний шум, який найкраще чути на лівому краю грудини та спричинений регургітацією легеневого клапана внаслідок тяжкої легеневої гіпертензії);
- Шум Остіна-Флінта (середньо- та пізньодіастолічний шум, що вислуховується на верхівці серця та спричинений впливом аортального регургітаційного потоку на стулки мітрального клапана), коли ревматичний кардит уражає мітральний та аортальний клапани.
До розладів, що викликають діастолічні шуми, що імітують шум мітрального стенозу, належать мітральна регургітація (через великий потік через мітральний отвір), аортальна регургітація (що викликає шум Остіна-Флінта) та міксома передсердь (яка викликає шум, гучність та положення якого зазвичай змінюються з кожним серцебиттям).
Мітральний стеноз може спричиняти симптоми легенево-серцевої недостатності. Класична ознака facies mitralis (сливово-червоний почервоніння шкіри в області виличкової кістки) виникає лише за низької серцевої функції та тяжкої легеневої гіпертензії. Причини facies mitralis включають розширення судин шкіри та хронічну гіпоксемію.
Іноді першими симптомами мітрального стенозу є прояви емболічного інсульту або ендокардиту. Останній рідко виникає при мітральному стенозі, що не супроводжується мітральною регургітацією.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Клінічні прояви легеневої гіпертензії при мітральному стенозі
Перші симптоми легеневої гіпертензії неспецифічні, що значно ускладнює її ранню діагностику.
Задишка спричинена як наявністю легеневої гіпертензії, так і нездатністю серця збільшувати серцевий викид під час фізичного навантаження. Задишка зазвичай має інспіраторний характер, на початку захворювання непостійна та виникає лише під час помірного фізичного навантаження, потім, у міру підвищення тиску в легеневій артерії, вона з'являється під час мінімального фізичного навантаження та може бути присутньою у стані спокою. При високій легеневій гіпертензії може виникати сухий кашель. Слід пам'ятати, що пацієнти можуть підсвідомо обмежувати фізичну активність, адаптуючись до певного способу життя, тому скарги на задишку іноді відсутні навіть при безсумнівній легеневій гіпертензії.
Слабкість, підвищена стомлюваність – причинами цих скарг можуть бути фіксований серцевий викид (кількість крові, що викидається в аорту, не збільшується у відповідь на фізичне навантаження), підвищений опір легеневих судин, а також зниження перфузії периферичних органів і скелетних м’язів через порушення периферичного кровообігу.
Запаморочення та непритомність викликані гіпоксичною енцефалопатією та зазвичай провокуються фізичним навантаженням.
Постійний біль за грудиною та ліворуч від неї викликаний перерозтягненням легеневої артерії, а також недостатнім кровопостачанням гіпертрофованого міокарда (відносна коронарна недостатність).
Серцебиття та нерегулярні серцебиття. Ці симптоми пов'язані з частим виникненням фібриляції передсердь.
Кровохаркання виникає в результаті розриву легенево-бронхіальних анастомозів під впливом високої венозної легеневої гіпертензії, а також може бути наслідком підвищення тиску в легеневих капілярах та витоку плазми та еритроцитів у просвіт альвеол. Кровохаркання також може бути симптомом тромбоемболії легеневої артерії та інфаркту легені.
Для характеристики тяжкості легеневої гіпертензії використовується функціональна класифікація, запропонована ВООЗ для пацієнтів з недостатністю кровообігу:
- клас I – пацієнти з легеневою гіпертензією, але без обмеження фізичної активності. Звичайна фізична активність не викликає задишки, слабкості, болю в грудях, запаморочення;
- клас II – пацієнти з легеневою гіпертензією, що призводить до деякого зниження фізичної активності. У стані спокою вони почуваються комфортно, але звичайна фізична активність супроводжується появою задишки, слабкості, болю в грудях, запаморочення;
- клас III – пацієнти з легеневою гіпертензією, що призводить до помітного обмеження фізичної активності. У стані спокою вони почуваються комфортно, але незначне фізичне навантаження викликає задишку, слабкість, біль у грудях, запаморочення;
- клас IV – пацієнти з легеневою гіпертензією, які не можуть виконувати жодної фізичної активності без перелічених симптомів. Задишка або слабкість іноді присутні навіть у стані спокою, дискомфорт посилюється при мінімальному фізичному навантаженні.
Де болить?
Форми
Мітральний стеноз класифікується за ступенем тяжкості (оновлені рекомендації ACC/AHA/ASE 2003 року щодо клінічного застосування ехокардіографії).
Класифікація мітрального стенозу за ступенем
Ступінь стенозу |
Площа мітрального отвору, см2 |
Трансмітральний градієнт, мм рт. ст. |
Систолічний тиск у легеневій артерії, мм рт. ст. |
Легко |
>1,5 |
<5 |
<30 |
Помірний |
1,0-1,5 |
5-10 |
30-50 |
Важкий |
<1 0 |
>10 |
>50 |
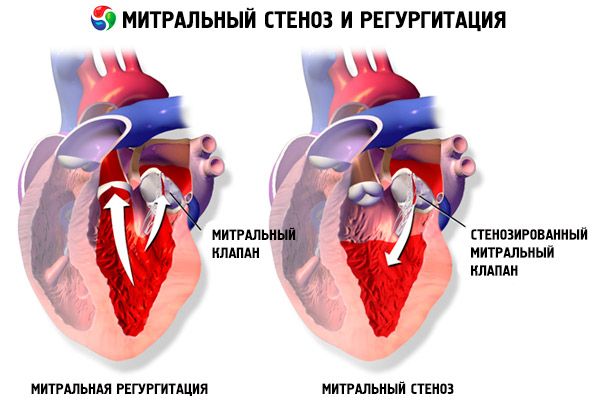
При мітральному стенозі стулки мітрального клапана стають потовщеними та нерухомими, а мітральний отвір звужується через зрощення спайок. Найпоширенішою причиною є ревматична лихоманка, хоча більшість пацієнтів не пам'ятають про це захворювання. Рідкісніші причини включають вроджений мітральний стеноз, інфекційний ендокардит, системний червоний вовчак, міксому передсердь, ревматоїдний артрит та злоякісний карциноїдний синдром із шунтуванням передсердь справа наліво. Мітральна регургітація (МР) може співіснувати з мітральним стенозом, якщо клапан не закривається повністю. У багатьох пацієнтів із мітральним стенозом, спричиненим ревматичною лихоманкою, також спостерігається аортальна регургітація.
Нормальна площа отвору мітрального клапана становить 4–6 см² . Площа 1–2 см² вказує на помірний або тяжкий мітральний стеноз і часто викликає клінічні симптоми під час фізичного навантаження. Площа < 1 см² являє собою критичний стеноз і може викликати симптоми у стані спокою. Розмір і тиск у лівому передсерді прогресивно збільшуються, щоб компенсувати мітральний стеноз. Тиск у легеневих венах і капілярах також зростає, що може спричинити вторинну легеневу гіпертензію, що призводить до правошлуночкової недостатності та тристулкової та легеневої регургітації. Швидкість прогресування патології варіюється.
Патологія клапанів з розширенням лівого передсердя призводить до розвитку фібриляції передсердь (ФП) та тромбоемболії.
Діагностика мітрального стенозу
Попередній діагноз ставиться клінічно та підтверджується ехокардіографією. Двовимірна ехокардіографія надає інформацію про ступінь кальцифікації клапанів, розмір лівого передсердя та стеноз. Доплерівська ехокардіографія надає інформацію про трансклапанний градієнт та тиск у легеневій артерії. Черезстравохідна ехокардіографія може бути використана для виявлення або виключення дрібних тромбів у лівому передсерді, особливо у вушку лівого передсердя, які часто не виявляються при трансторакальному дослідженні.
Рентгенографія грудної клітки зазвичай показує звуження лівого краю серця через розширення вушка лівого передсердя. Може бути видно головний стовбур легеневої артерії; діаметр низхідної правої легеневої артерії перевищує 16 мм, якщо легенева гіпертензія тяжка. Легеневі вени верхніх часток можуть бути розширені, оскільки вени нижніх часток стискаються, що викликає застій у верхній частці. Подвійна тінь збільшеного лівого передсердя може бути видно вздовж правого контуру серця. Горизонтальні лінії в нижніх задніх полях легень (лінії Керлі) вказують на інтерстиціальний набряк, пов'язаний з високим тиском у лівому передсерді.
Катетеризацію серця призначають лише для передопераційного виявлення ішемічної хвороби серця: можна оцінити збільшення лівого передсердя, тиск у легеневих артеріях та зону клапана.
ЕКГ пацієнта характеризується появою Р-мітрального (широкого, з вирізкою PQ), відхиленням електричної осі серця праворуч, особливо при розвитку легеневої гіпертензії, а також гіпертрофією правого (при ізольованому мітральному стенозі) та лівого (при поєднанні з мітральною недостатністю) шлуночків.
Ступінь стенозу оцінюється за допомогою доплерівського ультразвукового дослідження. Середній градієнт трансмітрального тиску та площу мітрального клапана можна досить точно визначити за допомогою технології безперервної хвилі. Велике значення має оцінка ступеня легеневої гіпертензії, а також супутньої мітральної та аортальної регургітації.
Додаткову інформацію можна отримати за допомогою стрес-тесту (стрес-ехокардіографії) з реєстрацією трансмітрального та трикуспідального кровотоку. Якщо площа мітрального клапана < 1,5 см2 , а градієнт тиску > 50 мм рт. ст. (після стресу), слід розглянути можливість балонної мітральної вальвулопластики.
Крім того, спонтанне ехоконтрастування під час черезстравохідної ехокардіографії є незалежним предиктором емболічних ускладнень у пацієнтів з мітральним стенозом.
Черезстравохідна ехокардіографія дозволяє уточнити наявність або відсутність тромбу в лівому передсерді, уточнити ступінь мітральної регургітації при плановій балонній мітральній вальвулопластиці. Крім того, черезстравохідне дослідження дозволяє точно оцінити стан клапанного апарату та тяжкість змін підклапанних структур, а також оцінити ймовірність рестенозу.
Катетеризацію серця та великих судин проводять, коли планується хірургічне втручання, а дані неінвазивного тестування не дають остаточного результату. Пряме вимірювання тиску в лівому передсерді та лівому шлуночку вимагає транссептальної катетеризації, що пов'язано з невиправданим ризиком. Непрямим методом вимірювання тиску в лівому передсерді є тиск заклинювання в легеневій артерії.
Що потрібно обстежити?
Диференціальна діагностика
При ретельному обстеженні діагноз хвороби мітрального клапана зазвичай не викликає сумнівів.
Мітральний стеноз також диференціюють від міксоми лівого передсердя, інших вад клапанів (мітральна недостатність, тристулковий стеноз), дефекту міжпередсердної перегородки, стенозу легеневих вен та вродженого мітрального стенозу.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Приклади формулювання діагнозу
- Ревматична хвороба серця. Комбінована хвороба мітрального клапана з переважним стенозом лівого передсердно-шлуночкового отвору III ступеня. Фібриляція передсердь, постійна форма, тахісистолія. Помірна легенева гіпертензія. НК ПБ стадія, III ФК.
- Ревматична хвороба серця. Комбінований порок мітрального клапана. Заміна мітрального клапана (Медінж - 23) з ДД/ММ/ГГ. НК стадія IIA, II ФК.
До кого звернутись?
Лікування мітрального стенозу
Основними цілями лікування пацієнтів з мітральним стенозом є покращення прогнозу та збільшення тривалості життя, а також полегшення симптомів захворювання.
Безсимптомним пацієнтам рекомендується обмежити інтенсивну фізичну активність. У випадках декомпенсації та хронічної серцевої недостатності рекомендується обмеження споживання натрію в їжі.
Медикаментозне лікування мітрального стенозу
Медикаментозна терапія може бути використана для контролю симптомів мітрального стенозу, наприклад, під час підготовки до операції. Діуретики знижують тиск у лівому передсерді та полегшують симптоми, пов'язані з мітральним стенозом. Однак діуретики слід застосовувати з обережністю, оскільки вони можуть зменшити серцевий викид. Бета-блокатори та блокатори кальцієвих каналів (верапаміл та дилтіазем) знижують частоту серцевих скорочень у стані спокою та під час фізичного навантаження, покращуючи наповнення лівого шлуночка шляхом подовження діастоли. Ці препарати можуть полегшити симптоми, пов'язані з фізичною активністю, і особливо показані при синусовій тахікардії та фібриляції передсердь.
Фібриляція передсердь є поширеним ускладненням мітрального стенозу, особливо у людей похилого віку. Ризик тромбоемболії при наявності фібриляції передсердь значно зростає (10-річна виживаність становить 25% пацієнтів порівняно з 46% у пацієнтів із синусовим ритмом).
Показані непрямі антикоагулянти (варфарин, початкова доза 2,5-5,0 мг, під контролем МНО);
- усі пацієнти з мітральним стенозом, ускладненим фібриляцією передсердь (пароксизмальна, персистуюча або постійна форма);
- пацієнти з емболічними подіями в анамнезі, навіть зі збереженим синусовим ритмом;
- пацієнти з тромбом у лівому передсерді;
- пацієнти з тяжким мітральним стенозом та пацієнти, у яких розмір лівого передсердя >55 мм.
Лікування проводиться під контролем МНО, цільові рівні якого становлять від 2 до 3. Якщо у пацієнта розвиваються емболічні ускладнення, незважаючи на антикоагулянтну терапію, рекомендується додати ацетилсаліцилову кислоту в дозі 75-100 мг/добу (альтернативами є дипіридамол або клопідогрель). Слід зазначити, що рандомізовані контрольовані дослідження застосування антикоагулянтів у пацієнтів з мітральним стенозом не проводилися; рекомендації базуються на екстраполяції даних, отриманих у когортах пацієнтів з фібриляцією передсердь.
Оскільки розвиток фібриляції передсердь у пацієнта з мітральним стенозом супроводжується декомпенсацією, лікування, спрямоване на уповільнення шлуночкового ритму, має першочергове значення. Як уже зазначалося, бета-адреноблокатори, верапаміл або дилтіазем можуть бути препаратами вибору. Також може бути використаний дигоксин, але його вузький терапевтичний інтервал та гірша здатність запобігати прискоренню серцевого ритму під час фізичного навантаження обмежують його використання порівняно з бета-адреноблокаторами. Електрична кардіоверсія також має обмежене застосування при персистуючій фібриляції передсердь, оскільки без хірургічного лікування фібриляції передсердь ймовірність рецидиву дуже висока.
Хірургічне лікування мітрального стенозу
Основним методом лікування мітрального стенозу є хірургічний, оскільки на сьогоднішній день не існує медикаментозного лікування, здатного уповільнити прогресування стенозу.
Пацієнтам з більш тяжкими симптомами або ознаками легеневої артеріальної гіпертензії потрібна вальвулотомія, комісуротомія або заміна клапана.
Процедурою вибору є перкутана балонна мітральна вальвулопластика. Це основний метод хірургічного лікування мітрального стенозу. Крім того, використовуються відкрита комісуротомія та заміна мітрального клапана.
Перкутанна балонна вальвулотомія є кращою методикою для молодших пацієнтів, пацієнтів старшого віку, які не переносять більш інвазивні процедури, та пацієнтів без значної кальцифікації клапанів, підклапанної деформації, тромбів у лівому передсерді або значної мітральної регургітації. Під час цієї процедури під ехокардіографічним контролем балон проходить через міжпередсердну перегородку з правого в ліве передсердя та надувається, щоб розділити зрощені стулки мітрального клапана. Результати порівнянні з результатами більш інвазивних процедур. Ускладнення рідкісні та включають мітральну регургітацію, емболію, перфорацію лівого шлуночка та дефект міжпередсердної перегородки, який, ймовірно, зберігатиметься, якщо різниця міжпередсердного тиску велика.
Перкутанна балонна мітральна вальвулопластика показана таким групам пацієнтів з площею мітрального отвору менше 1,5 см²:
- декомпенсовані пацієнти зі сприятливими характеристиками для перкутанної мітральної вальвулопластики (клас I, рівень доказів B);
- декомпенсовані пацієнти з протипоказаннями до хірургічного лікування або високим хірургічним ризиком (клас I, рівень доказів! IC);
- у разі планової первинної хірургічної корекції дефекту у пацієнтів з невідповідною морфологією клапана, але із задовільними клінічними характеристиками (клас IIa, рівень доказів C);
- «безсимптомні» пацієнти з відповідними морфологічними та клінічними характеристиками, високим ризиком тромбоемболічних ускладнень або високим ризиком декомпенсації гемодинамічних параметрів;
- з емболічними ускладненнями в анамнезі (клас IIa, рівень доказів C);
- з феноменом спонтанного ехо-контрасту в лівому передсерді (клас IIa, рівень доказів C);
- з постійною або пароксизмальною фібриляцією передсердь (клас IIa, рівень доказів C);
- із систолічним тиском у легеневій артерії понад 50 мм рт. ст. (клас IIa, рівень доказів C);
- коли потрібні великі некардіологічні операції (клас IIa, рівень доказів C);
- у разі планування вагітності (клас IIa, рівень доказів C).
Відповідними характеристиками для перкутанної мітральної вальвулопластики є відсутність наступних ознак:
- клінічні показники: похилий вік, комісуротомія в анамнезі, серцева недостатність IV функціонального класу, фібриляція передсердь, тяжка легенева гіпертензія;
- Морфологічно: кальцифікація мітрального клапана будь-якого ступеня, оцінена за даними флюорографії, дуже мала площа мітрального клапана, виражена тристулкова регургітація.
Пацієнти з тяжкою підклапанною хворобою, кальцифікацією клапанів або тромбами в лівому передсерді можуть бути кандидатами на комісуротомію, при якій зрощені стулки мітрального клапана розділяються за допомогою розширювача, що проходить через ліве передсердя та лівий шлуночок (закрита комісуротомія), або вручну (відкрита комісуротомія). Обидві процедури вимагають торакотомії. Вибір залежить від хірургічної ситуації та ступеня фіброзу та кальцифікації.
Пластична операція на мітральному клапані (відкрита комісуротомія) або заміна виконується за наступними показаннями I класу.
При наявності серцевої недостатності III-IV ФК та помірного або тяжкого мітрального стенозу у випадках, коли:
- мітральну балонну вальвулопластику виконати неможливо;
- Балонна вальвулопластика мітрального клапана протипоказана через тромб у лівому передсерді, незважаючи на застосування антикоагулянтів, або через супутню помірну або тяжку мітральну регургітацію;
- Морфологія клапана не підходить для мітральної балонної вальвулопластики.
При помірному та тяжкому мітральному стенозі та супутній помірній та тяжкій мітральній регургітації (заміна клапана показана, якщо відновлення клапана неможливе).
Заміна клапана є крайнім заходом. Її призначають пацієнтам з площею мітрального клапана < 1,5 см² , симптомами середнього та тяжкого ступеня та патологією клапанів (наприклад, фіброзом), яка перешкоджає використанню інших методів.
Заміна мітрального клапана доцільна (показання класу IIa) при тяжкому мітральному стенозі та тяжкій легеневій гіпертензії (систолічний тиск у легеневій артерії понад 60 мм рт. ст.), симптомах серцевої недостатності I-II класу, якщо не пропонується балонна вальвулопластика мітрального клапана або заміна мітрального клапана. Пацієнти з мітральним стенозом, які не мають симптомів декомпенсації, повинні проходити щорічне обстеження. Обстеження включає збір скарг, анамнезу, огляд, рентген грудної клітки та ЕКГ. Якщо стан пацієнта змінився за попередній період або результати попереднього обстеження вказують на тяжкий мітральний стеноз, показана ехокардіографія. У всіх інших випадках щорічна ехокардіографія не є необхідною. Якщо пацієнт скаржиться на серцебиття, рекомендується 24-годинний (холтерівський) моніторинг ЕКГ для виявлення пароксизмів фібриляції передсердь.
Під час вагітності пацієнтки з легким та помірним стенозом можуть отримувати лише медикаментозне лікування. Застосування діуретиків та бета-блокаторів є безпечним. Якщо необхідне лікування антикоагулянтами, пацієнткам призначають ін'єкції гепарину, оскільки варфарин протипоказаний.
Профілактика
Найважливішим питанням тактики подальшого ведення пацієнтів з мітральним стенозом є профілактика рецидивів ревматичної лихоманки препаратами пеніциліну пролонгованої дії, що призначаються довічно, а також усім пацієнтам після хірургічної корекції вади (в тому числі для профілактики інфекційного ендокардиту). Бензатинбензилпеніцилін призначають у дозі 2,4 млн ОД дорослим та 1,2 млн ОД дітям внутрішньом'язово один раз на місяць.
Усім пацієнтам із мітральним стенозом показана вторинна профілактика рецидивів ревматичної лихоманки. Крім того, всім пацієнтам показана профілактика інфекційного ендокардиту.
Безсимптомним пацієнтам потрібна лише профілактика рецидивуючої ревматичної лихоманки [наприклад, внутрішньом'язові ін'єкції бензилпеніциліну (стерильної натрієвої солі пеніциліну G) 1,2 мільйона одиниць кожні 3 або 4 тижні] до 25–30 років та профілактика ендокардиту перед ризикованими процедурами.
Прогноз
Природний перебіг мітрального стенозу варіюється, але час між появою симптомів та тяжкою інвалідністю становить приблизно від 7 до 9 років. Результат лікування залежить від віку пацієнта, функціонального стану, легеневої артеріальної гіпертензії та ступеня фібриляції передсердь. Результати вальвулотомії та комісуротомії еквівалентні, обидва методи відновлюють функцію клапана у 95% пацієнтів. Однак з часом у більшості пацієнтів функція погіршується, і багатьом потрібна повторна процедура. Фактори ризику смерті включають фібриляцію передсердь та легеневу гіпертензію. Причиною смерті зазвичай є серцева недостатність або легенева чи цереброваскулярна емболія.
Мітральний стеноз зазвичай прогресує повільно та має тривалий період компенсації. Більше 80% пацієнтів виживають протягом 10 років без симптомів або помірних ознак ХСН (I-II ФК за NUHA). 10-річна виживаність декомпенсованих та неоперованих пацієнтів значно гірша та не перевищує 15%. При розвитку тяжкої легеневої гіпертензії середній період виживання не перевищує 3 років.
 [ 74 ]
[ 74 ]

