Медичний експерт статті
Нові публікації
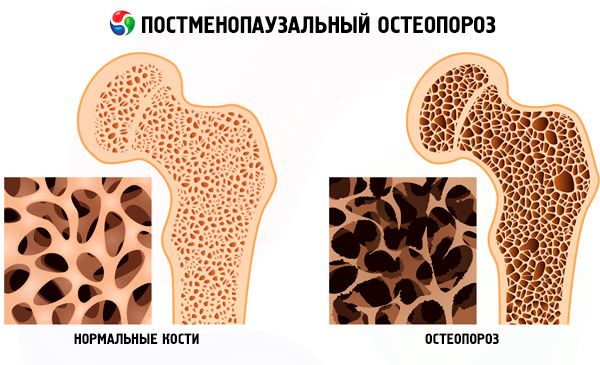
Постменопаузальний остеопороз
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Постменопаузальний остеопороз – це багатофакторне системне захворювання скелета, що характеризується зменшенням кісткової маси та порушенням мікроархітектури кісткової тканини, що призводить до підвищеної крихкості кісток, і розвивається після природної або хірургічної менопаузи.
Епідеміологія
Остеопороз посідає 4 місце після серцево-судинних, онкологічних та респіраторних захворювань. Захворюваність на постменопаузальний остеопороз у розвинених країнах становить 25–40%, з перевагою серед білих жінок. Захворюваність на остеопороз у жінок старше 50 років становить 23,6%.
Фактори ризику
Пацієнткам, у яких в анамнезі виявлені фактори ризику остеопорозу, слід обстежити наявність постменопаузального остеопорозу:
- переломи кісток в анамнезі;
- наявність остеопорозу у близьких родичів;
- старість;
- низька маса тіла (індекс маси тіла менше 20);
- пізня менархе (після 15 років);
- рання менопауза (до 45 років);
- двостороння оофоректомія (особливо у молодому віці);
- тривала (більше 1 року) аменорея або періоди аменореї та/або олігоменореї;
- більше 3 пологів у репродуктивному віці;
- тривала лактація (більше 6 місяців);
- дефіцит вітаміну D;
- знижене споживання кальцію;
- зловживання алкоголем, кавою, куріння;
- надмірна фізична активність;
- малорухливий спосіб життя.
Симптоми постменопаузального остеопорозу
Симптоми остеопорозу досить мізерні. Захворювання характеризується болем у хребті, в області тазу та великогомілкової кістки, переломами губчастих кісток (компресійні переломи хребців, переломи дистального відділу променевої кістки, щиколоток, шийки стегнової кістки). У міру прогресування остеопорозу відбувається деформація тіл хребців, посилюється м'язова слабкість, змінюється постава (формується кіфоз грудного відділу хребта), обмежуються рухи в поперековому відділі хребта, зменшується зріст.
Форми
Розрізняють первинний та вторинний остеопороз. Первинний остеопороз розвивається під час менопаузи. Вторинний остеопороз виникає на тлі таких станів:
- ендокринні захворювання (гіпертиреоз, гіпопаратиреоз, гіперкортицизм, діабет, гіпогонадизм);
- хронічна ниркова недостатність;
- захворювання шлунково-кишкового тракту, при яких знижується всмоктування кальцію в кишечнику;
- тривала іммобілізація;
- дефіцит поживних речовин (дефіцит вітаміну D, зниження споживання кальцію);
- надмірне вживання алкоголю, кави, куріння;
- тривале застосування кортикостероїдів, гепарину, протисудомних препаратів.
 [ 20 ]
[ 20 ]
Діагностика постменопаузального остеопорозу
- Для підтвердження діагнозу остеопорозу або остеопенії необхідно визначити мінеральну щільність кісткової тканини (МЩК) за допомогою кісткової денситометрії. Золотим стандартом серед методів кісткової денситометрії є двоенергетична рентгенівська денситометрія.
- Існують також однофотонні денситометри для вимірювання МЩК кисті, дистальних відділів кісток передпліччя та гомілки. Однак слід враховувати, що показники МЩК дистальних відділів кісток у більшості жінок у клімактеричний період мало відрізняються від норми та не завжди відображають вікові метаболічні зміни.
- Ультразвукова денситометрія п'яткової кістки також використовується для діагностики остеопорозу.
- Рентгенологічна діагностика інформативна лише за умови втрати понад 30% кісткової маси.
- Біохімічні маркери резорбції кісткової тканини в сечі:
- іонізуючий кальцій/креатинін;
- гідроксипролін/креатинін;
- структурні компоненти колагену I типу (піридолін та дезоксипіринінолін);
- кісткова лужна фосфатаза.
- Сироватковий остеокальцин.
Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
Диференціальна діагностика проводиться за наявності:
- ендокринні захворювання (гіпертиреоз, гіпопаратиреоз, гіперкортицизм, діабет, гіпогонадизм);
- хронічна ниркова недостатність;
- захворювання шлунково-кишкового тракту, при яких знижується всмоктування кальцію в кишечнику;
- тривала іммобілізація;
- дефіцит поживних речовин (дефіцит вітаміну D, зниження споживання кальцію);
- надмірне вживання алкоголю, кави, куріння;
- тривале застосування кортикостероїдів, гепарину, протисудомних препаратів.
До кого звернутись?
Лікування постменопаузального остеопорозу
Метою лікування постменопаузального остеопорозу є блокування процесів резорбції кісткової тканини та активація процесів ремоделювання (формування) кісткової тканини.
Немедикаментозне лікування постменопаузального остеопорозу
При остеопорозі рекомендується вести активний, здоровий спосіб життя з помірною фізичною активністю. Особливо необхідно уникати різких рухів, падінь та підняття важких предметів.
У раціон слід включити продукти з високим вмістом кальцію (риба, морепродукти, молоко), а також виключити алкоголь, каву та кинути палити.
Медикаментозна терапія остеопорозу в постменопаузі
При постменопаузальному остеопорозі проводиться патогенетична системна замісна гормональна терапія. Також використовуються препарати інших груп.
- Кальцитонін 50 МО підшкірно або внутрішньом'язово через день або 50 МО інтраназально 2 рази на день, курс від 3 тижнів до 3 місяців при мінімальних симптомах остеопорозу або як підтримуюча терапія. У разі тяжкого остеопорозу та переломів хребців рекомендується збільшити дозування до 100 МО на день підшкірно або внутрішньом'язово 1 раз на день протягом 1 тижня, потім 50 МО щодня або через день протягом 2-3 тижнів.
- Бісфосфонати (етидронова кислота) 5–7 мг/кг маси тіла протягом 2 тижнів кожні 3 місяці.
- Алендронова кислота по 1 капсулі один раз на тиждень.
- Карбонат кальцію (1000 мг) у поєднанні з холекальциферолом (800 МО). Препарат показаний як для профілактики остеопорозу та переломів, так і для комплексної терапії остеопорозу в поєднанні з кальцитоніном або бісфосфонатом. Прийом карбонату кальцію з холекальциферолом показаний довічно.
- Тамоксифен або ралоксифен, по 1 таблетці один раз на день не більше 5 років, зазвичай призначають при раку молочної залози та остеопорозі. Препарати не мають антиестрогенної властивості, але мають естрогеноподібну дію на кісткову тканину, в результаті чого збільшується МЩК.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Хірургічне лікування постменопаузального остеопорозу
Не використовувати при цьому захворюванні.
Навчання пацієнтів
Необхідно пояснити пацієнту, що відновити кісткову тканину складніше, ніж зберегти її. Максимальна кісткова маса досягається у віці 20-30 років, і 3 основні захисні фактори: фізична активність, адекватне харчування та нормальний рівень статевих гормонів – є необхідною умовою для її збереження.
Подальше ведення пацієнта
Терапія постменопаузального остеопорозу є довготривалою. Необхідно контролювати МЩК за допомогою кісткової денситометрії один раз на рік.
Для динамічної оцінки ефективності лікування рекомендується визначати маркери формування кісткової тканини:
- остеокальцин сироватки крові;
- ізофермент лужної фосфатази;
- проколагенові пептиди.
Профілактика
Для профілактики остеопорозу рекомендується дотримуватися збалансованого харчування з достатнім вмістом кальцію та відмовитися від шкідливих звичок. Якщо надходження кальцію з їжею недостатнє, рекомендується додатковий прийом препаратів кальцію в поєднанні з вітаміном D3.
Раннє призначення замісної гормональної терапії в перименопаузі або після тотальної овариектомії запобігає постменопаузальному остеопорозу, оскільки ремоделювання кісток залежить від рівня статевих стероїдів (естрогенів, прогестерону, тестостерону, андростендіону, дегідроепіандростерон сульфату) в жіночому організмі.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]

