Медичний експерт статті
Нові публікації
Заворот кишок
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
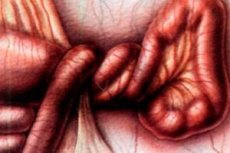
Гостра хірургічна патологія очеревини, що полягає в перекручуванні будь-якої ділянки кишки або її частини навколо брижі або її осі. Просвіт кишки блокується, брижові нерви та судини стискаються, виникає механічна непрохідність травного тракту.
Ознаки завороту кишечника повинні не просто викликати настороженість, а й змусити вас негайно звернутися за медичною допомогою, оскільки цей стан становить реальну загрозу для життя. Швидке наростання інтоксикації та зневоднення може призвести до смерті пацієнта протягом першої доби.
Епідеміологія
Загалом, чоловіки вдвічі частіше хворіють на це захворювання, ніж жінки, хоча у жінок частіше розвивається заворот сліпої кишки, ніж у чоловіків.
В середньому, ця патологія поширена серед людей середнього та похилого віку.
Найчастіше трапляється перекручування відділів товстої кишки, з яких 80% припадає на сигмоподібний відділ; 15% на сліпу кишку; 3% на поперечну ободову кишку; 2% на селезінковий вигин.
Середній вік пацієнтів з патологією сигмоподібної кишки становить 60 років; з віком ймовірність цієї патології зростає.
Заворот сліпої кишки вражає молодше населення (середній вік 50 років). Середній вік хворих у деяких країнах, таких як Індія, де більшість є вегетаріанцями, ще молодший – 33 роки.
У дітей майже всі випадки локалізуються в тонкому кишечнику та спричинені вадами розвитку.
Африканці страждають від цієї патології вдвічі частіше за інших. Згідно з медичною статистикою США: пацієнти з заворотом кишечника становлять приблизно одну двадцяту від усіх пацієнтів з непрохідністю; серед них заворот товстої кишки становить одну десяту від загальної кількості непрохідностей цієї локалізації.
До «поясу завороту кишечника», де заворот кишечника переважно спричинений кишковою непрохідністю, належать деякі африканські країни, азійські країни (Індія, Іран), Бразилія та Росія. У Бразилії це захворювання пов'язане з поширенням хвороби Шагаса.
Другою за важливістю причиною непрохідності сигмоподібної кишки під час вагітності є її заворот. Ймовірно, швидко зростаюча матка зміщує цю кишку, що провокує перекручування товстої кишки. Переважна більшість заворотів у майбутніх жінок (3/4) спостерігається в останні три місяці вагітності.
Причини завороту кишок
Причини цього стану дуже різні, а іноді, на перший погляд, досить невинні. Він може виникати навіть під час сну – зміна положення може спричинити заворот кишечника. Це може статися з людиною, яка багато років вела нездоровий спосіб життя, погано харчується і, як наслідок, має проблеми з шлунково-кишковим трактом.
Батьки часто лякають своїх дітей, стверджуючи, що заворот кишечника може виникнути від жувальної гумки, і, можливо, самі в це вірять. Однак жувальна гумка не викликає активної перистальтики кишечника, вона не перетравлюється шлунковим соком і в переважній більшості випадків виводиться кишечником з калом.
Однак, заворот кишечника від хурми цілком можливий. Хурма, яка містить надлишок танінів, не перетравлюється шлунком дитини; вона утворює великий клубок, який кишечник не може проштовхнути до виходу. Це може спричинити інвагінацію – втягування частини одного кишечника в інший. Звичайно, щоб це сталося, потрібно з’їсти більше одного фрукта або його половини. Заворот кишечника у дітей може бути викликаний не тільки хурмою, а й надмірним вживанням мандаринів, бананів, їжі, непридатної для дитини (копченостей, оселедця тощо).
Причини завороту кишечника часто криються в анатомічних особливостях будови органів травної системи. Саме порушення внутрішньоутробного розвитку викликають це захворювання у немовлят, найчастіше – це аномально довга брижа та активна перистальтика кишечника. Вроджений гігантизм товстої кишки, вроджена відсутність моторики кишечника, вроджена діафрагмальна грижа, рідше, але можуть призвести до завороту кишечника у немовляти. Раннє штучне вигодовування може спричинити це захворювання. Випадки інвагінації кишечника у немовлят – затягування частини звуженої кишки в просвіт нормальної, що призводить до непрохідності, не є рідкістю в педіатричній практиці.
Причиною вродженого завороту кишечника вважаються вади розвитку кишкової трубки ембріона або аномалія фіксації середньої кишки.
Іноді просвіт кишечника закупорюється меконієм, який має аномальну щільність.
У пацієнтів старше одного року заворот кишечника, строго кажучи, викликається двома факторами:
- дефект розвитку брижі, яка має довжину, що дозволяє їй рухатися в різних напрямках,
- нездатність кишечника переміщувати свій вміст, який злипся разом, так що кожен рух його м’язів призводить до скручування кишкових складок.
Фактори ризику
Фактори ризику:
- Вихід із тривалого режиму голодування, що супроводжується переїданням, що активує моторику кишечника та може спровокувати заворот кишечника.
- Систематичне переїдання (особливо вночі) викликає надмірне наповнення кишкових складок, одночасно активуючи його моторику, що може призвести до завороту однієї або кількох кишкових петель.
- Різке підвищення тиску всередині очеревини, навіть незначне, внаслідок травми, надзвичайно важкої фізичної роботи або стресу при слабких м'язах живота може викликати зміщення відділів кишечника та спровокувати цю патологію.
- Рубцеві та спайкові зміни сполучної тканини черевної порожнини, що виникають внаслідок хірургічних втручань та запалення.
- Дієта, що включає переважно грубу, сиру їжу з високим вмістом клітковини, що стимулює перистальтику кишечника.
- Часті, так звані, харчові отруєння, тобто зараження патогенними мікроорганізмами, що супроводжуються диспептичними явищами.
- Запор є провокуючим фактором завороту сигмоподібної кишки, і він переважно зустрічається у людей похилого віку.
- Мезосигмоїдит, який може призвести до деформації брижі та завороту сигмоподібної кишки
- Чужорідне тіло може закрити просвіт кишечника (непрохідність), а новоутворення або вагітність можуть здавити його ззовні (защемлення), що призведе до перекручування.
- Отруєння, прийом сильних ліків (що пригнічують перистальтику кишечника, проносні), а також деякі захворювання центральної нервової системи викликають спазми або параліч кишкової мускулатури.
- Масивна глистяна інвазія також іноді викликає заворот кишечника.
Заворот тонкої кишки в основному спричинений вадами розвитку, рубцевими та спайковими змінами сполучної тканини, а також грижами.
Заворот товстої кишки – це переважно набута патологія. Причинами такої локалізації є розростання рубців та спайок в очеревині, вагітність, новоутворення, хірургічні маніпуляції на кишечнику. Переважна більшість заворотів товстої кишки трапляється в сигмоподібній частині.
При повному завороті кишечника формується закрита непрохідність уражених відділів, їх іннервація та ішемія зрештою викликають гангрену та перфорацію стінки кишечника.
Патогенез
Незалежно від основної причини, патологія розвивається наступним чином: кишечник обертається, іноді багаторазово, і його просвіт повністю блокується, вміст кишечника зупиняється, нерви та судини брижі перетискаються, кровопостачання кишкової оболонки припиняється і вона некротизується. Некроз кишкової оболонки підвищує її проникність для токсинів, що потрапляють у очеревину, і розвивається каловий перитоніт.
Симптоми завороту кишок
Відразу після перекручування кишкових петель з'являються перші ознаки захворювання – миттєво вражаючий різкий біль, найчастіше в області пупка, потім починається рефлекторне блювання. Специфічною ознакою є те, що частина живота здута, і на ній видно кишкові петлі. Якщо постукати по здутій частині живота, звук буде схожий на барабанний дріб.
Супутніми симптомами є гіпотонія, запор і метеоризм без виділення газів, слабкість, сіро-землистий відтінок шкіри. На обличчі з'являється піт, може навіть початися марення. Хворий утруднено розмовляє та важко дихає, у шлунку чути звуки, схожі на плескіт води.
Кишкові петлі можуть перекручуватися в будь-якій частині кишечника, де є брижа. Рівень перекручування визначає клінічну картину патології та тактику лікування.
Типи завороту легень класифікуються залежно від рівня, на якому вони виникають:
- тонкий кишечник;
- сліпа кишка;
- сигмоподібна ободова кишка;
- поперечна ободова кишка.
У нормі кут обертання вигинів тонкої кишки становить до 90º. Поворот більше ніж на 180º викликає клінічні симптоми; в цей рух можуть бути втягнуті один або кілька вигинів тонкої кишки. Сліпа кишка знаходиться поруч, тому ознаки її завороту будуть схожими.
Заворот тонкої (сліпої) кишки характеризується такими клінічними симптомами:
Виникнення сильного болю під час завороту кишечника визначається припиненням кровопостачання цієї ділянки кишечника. Гострий біль невпинний, безперервний, колючий або ріжучий, відчувається у верхній частині живота. Він постійно посилюється, стаючи нестерпним.
При цьому типі перекруту пацієнти виявляють тривогу, збудження, а іноді кричать від болю. Як правило, вони підтягують коліна до грудей, але це не полегшує біль.
Перед місцем перекручування утворюється скупчення кишкового вмісту, що провокує непрохідність петель кишечника, активує його перистальтику, що помітно візуально, і це може супроводжуватися булькаючими звуками в животі та переймовими болями.
Якщо петлі нижніх відділів тонкої кишки або сліпої кишки перекручені, то в області пупка спостерігається асиметричне набрякання через скупчення калових мас вище рівня завороту.
Заворот тонкої кишки супроводжується блювотою, яка починається одночасно з болем (спочатку блювотні маси викидаються з жовчю, пізніше - з домішкою калу). Блювота не полегшує стану хворого.
Запор і накопичення газів, які неможливо вивести, починаються пізніше, оскільки моторика товстого кишечника ще нормальна, кал і гази продовжують виділятися. Якщо негайно звернутися до лікаря з підозрою на заворот тонкого кишечника, цю стадію можна обійти, але якщо виділення калу та газів триває тривалий час, воно може припинитися.
Порушується загальний стан – з’являються ознаки зневоднення, слабкість, запаморочення, непритомність. Посилюються симптоми інтоксикації організму – біль у м’язах, тахікардія, блідість, висока температура, піт на лобі.
Заворот товстої кишки зустрічається частіше, і його найпоширеніше розташування - у сигмоподібній кишці.
Його симптоми схожі на симптоми завороту тонкої кишки, але є деякі відмінності.
Больовий синдром виникає гостро, але іноді може розвиватися поступово. Він відчувається переважно внизу живота та може іррадіювати в поперекову область. Біль має постійний характер, зрідка нападоподібний.
Блювання неперетравленою їжею та жовчю відбувається одночасно з болем і повторюється два-три рази, не приносячи полегшення. Блювання в цьому випадку викликане більшою мірою больовим подразненням. Блювання калом починається пізніше, з розвитком перитоніту.
Запор і відсутність газоутворення починаються негайно. Спочатку може бути помітна активна перистальтика кишечника, але з часом вона згасає.
Живіт помітно здутий та асиметричний. Верхні відділи з правого боку живота збільшені – сигмоподібна кишка змістилася після її перекручування. Скупчення в ній газів та калу розтягує її петлі, збільшуючись у розмірах. Це зміщує органи черевної порожнини вгору, які тиснуть на діафрагму, зменшуючи об’єм грудної клітки, стискаючи легені та порушуючи процес дихання, порушуючи роботу серця. Це проявляється утрудненим диханням, аритмією, тахікардією, болем за грудиною.
Іноді трапляється заворот поперечної ободової кишки, симптоми якого нагадують заворот сигмоподібної кишки.
Форми
Класифікація завороту кишечника за кутом повороту: частковий заворот кишечника (до 270°), повний (270-360°), якщо кишечник перевертається кілька разів – множинний. Як правило, вигини кишечника перевертаються за годинниковою стрілкою.
Вроджений заворот проявляється в перші години життя дитини. Першими симптомами є больовий синдром (малюк неспокійний, вередує, постійно плаче), блювота, гіпотонія, асиметрія живота, зниження перистальтики кишечника. Порушено відходження газів, може вийти меконій, але нормальний кал не спостерігається, з анального отвору виділяється слиз (повний заворот) або кал виходить невеликими порціями, об'єм яких стає все меншим і меншим (частковий).
Заворот кишечника у дітей проявляється високою температурою, гострим болем у животі, блюванням, кров’ю або слизом у калі. Дитина погано їсть і спить, часто плаче, вередує, підтягує ніжки до живота. Напади виникають і відступають несподівано, в проміжках між ними дитина може двічі зригувати. Відбувається інтенсивне газоутворення, через деякий час починається запор, і гази перестають відходити. При огляді дитина помічає ущільнення внизу живота.
Діагностувати заворот кишечника у плода досить складно, його лікують після народження дитини. Ця патологія часто супроводжується багатоводдям у матері та іншими вадами розвитку, такими як синдром Дауна.
Ускладнення і наслідки
Якщо пацієнт не звернеться за медичною допомогою при перших симптомах, через кілька годин починає розвиватися перитоніт. Підвищується температура тіла та виникає хибне покращення самопочуття. Хворий може думати, що турбуватися не варто. Це помилкове уявлення може призвести до летальних наслідків.
При завороті кишки кровопостачання покрученої частини кишкової стінки та її іннервація повністю припиняються. Згідно з численними медичними дослідженнями, майбутня якість життя пацієнта, а часто й саме життя, безпосередньо залежить від своєчасності медичної допомоги.
Можливі ускладнення: зневоднення, перфорація та некроз кишкової стінки; системна гнійна інфекція та інтоксикація; спайкова хвороба та рецидивний заворот кишки.
Зневоднення:
- Заворот кишечника проявляється частим блюванням, коли організм втрачає багато води та електролітів;
- Рідина, яку випиває людина, всмоктується у товстому кишечнику, але у випадку завороту кишок, особливо у тонкому кишечнику, вона туди не потрапляє.
Результатом зневоднення є підвищене навантаження на серце, гіпотонія, порушення обміну речовин, слабкість, непритомність (навіть коматозний стан). Якщо організм втратить приблизно п'яту частину води, можливий летальний результат.
Кишкова стінка, позбавлена кровопостачання, втрачає свою міцність, проривається, а накопичений вміст виливається в очеревину та викликає її запалення (каловий перитоніт). Це провокує некротичні зміни в тканинах кишкової стінки (розвивається гангрена). У цьому випадку необхідна термінова операція з видалення частини кишки та проведення антисептичної обробки черевної порожнини.
Спайкова хвороба – це утворення спайок сполучної тканини, що виникають у місцях запалення. Вона викликає зміщення кишкових складок, що може спровокувати рецидив будь-якої форми шлунково-кишкової непрохідності.
Діагностика завороту кишок
Діагностика завороту кишечника, як і будь-якого іншого захворювання, ґрунтується на розпитуванні, огляді, даних лабораторних аналізів та інструментальних обстежень. Розпитування та огляд пацієнта допомагають припустити причину захворювання та призначити подальше обстеження.
Немає лабораторних тестів, які б підтверджували або спростовували діагноз завороту кишечника. Однак деякі тести проводяться для виявлення ускладнень (гангрена, перитоніт) та для диференціальної діагностики.
При підозрі на заворот кишечника призначається клінічний аналіз крові, який допомагає виявити відхилення показників, характерних для цього захворювання: перевищення нормальної кількості лейкоцитів та швидкості осідання еритроцитів; зниження нормальної кількості еритроцитів та вмісту гемоглобіну. Ці дані дозволяють припустити наявність перитоніту та кишкової кровотечі.
Біохімічний аналіз крові може показати підвищення рівня лактатдегідрогенази та зниження рівня альбуміну, калію та хлору.
Печінкові проби в нашому випадку зазвичай нормальні, цей аналіз робиться для диференціальної діагностики.
Аналіз калу іноді показує наявність крові (некроз слизової оболонки кишечника).
Дослідження кислотно-лужного балансу крові показують різні відхилення від норми в різні терміни.
Інструментальна діагностика – рентгенологічне дослідження черевної порожнини (огляд, іригографія, оральний контраст), комп’ютерна томографія, діагностична лапароскопія.
Проста рентгенограма показує непрохідність петлі кишечника та наявність обструкції, тоді як рентгенограма з барієвою клізмою виявляє типові місця завороту кишечника; пероральне введення суспензії барію перед рентгенографією використовується для підтвердження завороту тонкої кишки (особливо в педіатрії).
Комп'ютерна томографія корисна у випадках завороту сліпої та тонкої кишки. На томограмі видно спіралеподібний, так званий «симптом бурі», обструктивні зміни в кишечнику та потовщення його стінок, набряк брижі.
У дітей віком від 4 до 10 місяців, у випадках непрохідності, заворот кишечника диференціюють від інвагінації (затягування звуженої частини кишечника в кишечник з нормальним просвітом).
Якщо у жінок підозрюється заворот плода під час вагітності, діагностика ускладнюється тим, що рентгенологічне дослідження протипоказано та використовується лише в найкрайніх випадках, діагностична лапароскопія не застосовується через небажаність анестезії, а колоноскопія не застосовується через можливість викидня.
Незалежно від терміну використовується ультразвукове дослідження; воно може виявити обструктивні зміни, рідину в очеревині тощо.
Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
Диференціальна діагностика проводиться на основі анамнезу, лабораторних та інструментальних досліджень. Заворот тонкої кишки диференціюють від новоутворень, дивертикульозу, спайкових та калькульозних утворень. При цій патології сигмоподібної кишки виключаються її злоякісне новоутворення, дивертикульоз, мезентеріальна ішемія тощо. Перекрут сліпої кишки необхідно диференціювати від апендициту, розриву кісти яєчника, інших непрохідностей та сечостатевих інфекцій.
Дані візуального огляду мають вирішальне значення для диференціації.
До кого звернутись?
Лікування завороту кишок
Захворювання становить серйозну загрозу для життя пацієнта, при перших симптомах необхідно негайно звернутися за медичною допомогою.
До прибуття бригади швидкої допомоги необхідно зручно розташувати пацієнта. Не годувати та не давати воду, оскільки випорожнення кишечника може лише погіршити скручування та спровокувати блювоту. Ні за яких обставин не давайте жодних ліків, вони можуть змінити клінічну картину та ускладнити діагностику. Не промивайте шлунок, не робіть клізми, не зігрівайте шлунок.
Госпіталізація та хірургічне лікування – єдине, що може врятувати життя пацієнта.
Винятком є неускладнений заворот сигмоподібної кишки. Можливість випрямити заворот сигмоподібної кишки через анус продиктована його близьким розташуванням до ануса. Ця процедура виконується в медичному закладі фахівцями. Вона полягає у введенні розчину барію до місця завороту через пряму кишку. Виникає підвищення тиску, і заворот може випрямитися. Якщо розкручування не відбувається, застосовується хірургічне втручання.
Хірургічні методики підбираються індивідуально, враховуючи розташування завороту, стан пошкоджених ділянок кишечника та самопочуття пацієнта.
Операції з усунення цього дефекту проводяться під загальним наркозом. Лапаротомічний розріз (зверху вниз по середній лінії живота, пупок залишається праворуч) необхідний для хорошого огляду операційного поля та доступності для різних маніпуляцій.
Через розріз розкручують петлі кишечника та видаляють накопичений вміст. Якщо петлі кишечника життєздатні – після розправлення відновлюється їхній нормальний вигляд, моторика та кровопостачання, то операцію завершено. Черевну порожнину промивають антисептиками, встановлюють дренажну трубку та
зашивають рану.
Якщо виявляються ускладнення, обсяг операції збільшують: видаляють мертві петлі, накладають анастомоз або, у разі перитоніту, кінці кишки виводять на поверхню черевної стінки (ілеостомія), що дозволяє пацієнту налагодити процес живлення при відключенні кишки та продовжити протизапальне лікування. При нормалізації стану пацієнту проводять операцію з відновлення цілісності кишки.
Принципи виконання операцій при різних локалізаціях завороту легень схожі, з деякими специфічними відмінностями.
Якщо операцію було проведено без видалення частини кишечника, пацієнти швидко одужують. Після резекції завороту кишечника пацієнту доведеться пройти тривалу реабілітацію, протягом якої необхідно дотримуватися певних обмежень. Післяопераційні відновлювальні заходи включають постільний режим, знеболення, обробку післяопераційної рани, фізіотерапію, дихальні вправи та дієтичне харчування.
Післяопераційні пацієнти повинні суворо дотримуватися постільного режиму, щоб уникнути розбіжності швів. Через день після операції можна починати виконувати прості вправи руками (піднімання та опускання, згинання та розгинання), а також обережні повороти з одного боку на інший. Ще через день-два рекомендується встати з ліжка та зробити коротку прогулянку по палаті та коридору. Легка фізична активність після операції допомагає покращити кровообіг, запобігає появі пролежнів та зменшує ризик утворення тромбів.
Важливим аспектом процесу реабілітації є ефективне знеболення.
Залежно від стану пацієнта та індивідуальної чутливості використовуються знеболювальні препарати різних груп.
На самому початку після операції використовуються наркотичні препарати, які ефективно знімають сильний біль, наприклад, морфін або омнопон.
Омнопон – це комплексний препарат, що складається з трьох наркотичних анальгетиків (морфіну, кодеїну, тебаїну) та папаверину, який запобігає спастичним скороченням гладкої мускулатури кишечника. Пригнічує будь-які больові відчуття, не вимикаючи свідомість, зберігаючи при цьому інші відчуття.
Пацієнтам призначають підшкірні ін'єкції в дозуванні 10 мг препарату три-чотири рази на день.
Може викликати нудоту, блювоту, пригнічення дихання. Тривале застосування викликає лікарську залежність.
Протипоказаний при порушеннях дихальної функції, дистрофії, пацієнтам літнього віку.
Для зняття запалення та болю в області післяопераційного шва використовуються нестероїдні протизапальні препарати, такі як індометацин або кеторолак.
Кеторолак – активний знеболювальний засіб, знімає жар, набряк та запалення. Інгібітор вироблення простагландинів. Запобігає утворенню тромбів. Показаний при післяопераційному болю.
Можна поєднувати з наркотичними знеболювальними. Пацієнтам призначають внутрішньовенно в дозуванні 30 мг з інтервалом у шість годин. Як і всі нестероїдні протизапальні препарати, він має багато протипоказань та побічних ефектів від алергії до нейропсихіатричних розладів. Не застосовується в педіатрії, під час вагітності та лактації.
Спазмолітики використовуються для розслаблення м’язів кишечника, інактивації його моторики та запобігання спазмам.
Дротаверин – активний спазмолітик, що діє як релаксант на гладку мускулатуру шлунково-кишкового тракту та кровоносних судин. Він має знеболювальну дію, розширюючи судини та сприяючи їх насиченню киснем.
Дротаверину гідрохлорид проникає через плацентарний бар'єр. Його не призначають вагітним та жінкам, що годують грудьми, а також дітям віком 0-12 років.
Пацієнтам призначають 40-80 мг внутрішньом'язово з інтервалом у вісім годин. Препарат добре переноситься, алергічні реакції та інші побічні ефекти виникають вкрай рідко.
Рану обробляють після операції з першого дня до повного загоєння один або два рази на день за показаннями. Це проводиться для запобігання гнійному інфікуванню та запальних процесів. Щоразу під час перев'язки рану промивають антисептичними засобами, такими як бетадин та спирт (70%), оглядають та знову накладають кілька шарів марлі, просоченої антисептиком, та закріплюють стерильною пов'язкою.
Бетадин – це комплексний антисептик, що являє собою сполуку йоду з полівінілпіролідоном. При контакті зі шкірою звільняється активний іон йоду зі сполуки, який реагує з клітинними білками, утворюючи йодаміни. Його можна використовувати тривалий час без ризику розвитку імунітету. Він має бактерицидну, фунгіцидну дію, знищує віруси та найпростіші. Діє довше, ніж засоби, що містять неорганічний йод, і практично не подразнює оброблену поверхню. Діє до зникнення кольору з поверхні шкіри. Протипоказаний при сенсибілізації до йоду, підвищеній функції щитовидної залози, вагітним та годуючим жінкам, а також немовлятам. Не застосовувати разом з іншими антисептиками для зовнішнього застосування, що містять срібло, гідроперит, хлоргексидин, ферментними препаратами та препаратами, що містять ртуть.
У період одужання пацієнту може бути призначена фізіотерапія: терапія – ультрависокочастотна, лазерна, магнітна; діадинаміка; електрофорез.
Усім пацієнтам після хірургічних втручань рекомендується виконувати дихальні вправи: прискорені глибокі вдихи та видихи або надування балонів для вентиляції легень як профілактичний засіб проти розвитку гіпостатичної пневмонії та інших ускладнень дихальної системи. Рекомендується виконувати такі вправи кілька разів на день, особливо під час тривалого постільного режиму.
Дієтична їжа
Протягом кількох днів одразу після ліквідації завороту кишечника з ектомією частини кишечника пацієнту внутрішньовенно крапельно вводять поживні речовини, рідину, мікроелементи та вітаміни. Через три-чотири дні стан пацієнта стабілізується, і він може харчуватися природним шляхом.
Природне харчування починається з нульової дієти, метою якої є забезпечення організму мінімумом необхідних поживних речовин, одночасно запобігаючи активному скороченню гладкої мускулатури кишечника та газоутворенню, які негативно впливають на загоєння тканин в оперованій ділянці.
Нульова дієта передбачає часте (8 разів на день) харчування невеликими порціями (не більше 300 г) лише в рідкому вигляді. Їжа та напої підігріваються до 45ºС, добова норма рідини становить близько двох літрів, їжа не солона.
Можна їсти: неміцний бульйон з дієтичних видів м'яса - телятини, кролика, індичої грудки та крем-супи; рисовий бульйон, протерту кашу; нежирний напій з сиру та шипшини; киселі та печене яблуко; киселі та неміцний чай.
Потім дієта № 1а, яка передбачає шість разів на день харчування, повністю теплим, рідким та пюреподібним
Можна їсти: протерту гречку, рис, манну кашу на бульйоні або молоці, розведеному водою (1:4); протерті супи з круп на овочевому бульйоні; білковий омлет на пару; нежирну рибу на пару у вигляді суфле; киселі, желе, неміцний чай, свіжі соки із солодких фруктів.
Якщо немає ускладнень, переходьте до дієти № 1б, яка, крім попередньої, включає: крекери з білого хліба; парові котлети та фрикадельки; варені (парені) овочі, м'ясо та риба у вигляді пюре; сметану.
Приблизно через два-три тижні після операції, при виписці з лікарні, призначається дієта №1. Обмежень все менше – температура їжі тепла або кімнатної, не рекомендуються продукти, що активують виділення шлункового соку та перистальтику кишечника. Дозволено вживати кисломолочні продукти, крекери, нежирне печиво, вчорашній хліб. Перші та другі страви варять і готують на пару, їх інгредієнти подрібнюють.
Перехід до звичайного способу життя відбувається приблизно протягом півтора місяця.
Альтернативна медицина
Заворот кишечника не слід лікувати вдома. Використання народних засобів або гомеопатичних препаратів не вирішить проблему, а лише погіршить її. Однак, як профілактичний засіб проти завороту кишечника, в період одужання, може допомогти народне лікування та гомеопатія. Однак, перш ніж займатися альтернативним лікуванням, необхідно проконсультуватися з лікарем.
Заворот кишечника може бути спричинений різними причинами. Деякі з них, такі як вроджені патології, навряд чи піддаються рецептам народної медицини. Більшість інших можна виправити.
Хронічний запор вважається серйозним фактором ризику розвитку завороту кишечника. Тут можна успішно використовувати народні засоби.
Найпростіші рекомендації – взяти столову ложку рослинної олії в рот натщесерце вранці та помішувати її в роті стільки, скільки зможете витримати, виплюнути залишки (вони повинні знебарвитися) та прополоскати рот. Ця процедура також знімає інтоксикацію з організму.
На сніданок вранці з'їжте салат «мітла», приготований із сирого тертого буряка, моркви та дрібно нарізаної капусти з рослинною олією.
Буряковий настій на воді. Очистіть 0,5 кг коренеплодів, подрібніть, залийте літром окропу, дайте настоятися три-чотири години. Потім додайте 150 г цукрового піску та чайну ложку сухих дріжджів, поставте на добу в темне місце. Через добу процідіть. Пийте по ½ склянки три-чотири рази на день. Розслаблює кишкову мускулатуру, має протисудомну та антисептичну дію, нормалізує перистальтику.
Сироватковий квас з чистотілом. На 3 літри сироватки знадобиться склянка дрібно нарізаної трави чистотілу та цукровий пісок. Змішайте чистотіл з цукровим піском, висипте на шматочок марлі, зав'яжіть у вузол, помістіть у ємність із сироваткою, накрийте марлею та поставте в темне місце на 14 днів. Вийміть вузол, відіжміть, процідіть. Зберігайте банку з квасом у холодильнику, під капроновою кришкою. Пийте по ½ склянки двічі на день за півгодини до їди. Курс – 14 днів, через два-три дні випийте решту квасу за схемою.
Лікування травами може допомогти не тільки при запорах, але й при переїданні та харчових отруєннях.
Як проносний засіб можна приготувати відвар з кори крушини: залити 100 г подрібненої сировини літром води, варити на повільному вогні одну годину (не кип'ятити). Дати охолонути, процідити.
Приймати по одній столовій ложці п'ять-шість разів на день, за півгодини до або через годину після їжі.
При переїданні дуже добре допомагає корінь аїру; з'їжте пів чайної ложки подрібненого кореня аїру та запийте водою.
Допомагає настій з деревію: заваріть повну чайну ложку окропом, процідіть через хвилину, дайте трохи охолонути і випийте.
Наслідки харчового отруєння можна нейтралізувати, приймаючи настій цикорію: заваріть 25 г подрібненої сухої сировини склянкою окропу, укутайте та залиште на ніч. Пийте три-чотири рази на день, за півгодини до їжі. Пийте настій цикорію після очищення шлунка, для чого випийте три склянки підсоленої води. Очищати шлунок можна не один раз.
Також готують настій із сухого листя малини або м’яти. Його п’ють натщесерце вранці та на ніч. Пити потрібно повільно, маленькими ковтками.
Гомеопатія також належить до консервативних методів лікування, тому неприпустимо усувати цю проблему гомеопатичними препаратами.
Існує багато ліків для запобігання завороту кишечника та боротьби з хронічним запором і запальними захворюваннями кишечника, такими як:
Каустикум (Causticum) – застосовується при запорах з твердим, сухим калом, іноді зі слизовими виділеннями; дефекація відбувається з великими труднощами та напруженням;
Bryonia (Бріонія) – при сухих слизових оболонках ануса, прямої кишки, тих самих відчуттях у роті, сильній спразі, нальоті на язиці, відсутності позивів до дефекації; здутті живота; можна використовувати вагітним жінкам;
Гідрастіс (Hydrastis) – хронічний запор у пацієнтів, які тривалий час приймають проносні засоби; вагітних жінок, які бажають їсти м’ясні, а не овочеві страви;
Натріум муріатикум (Natrium muriaticum) - тріщини, розриви в задньому проході з кровотечею; колючі відчуття після дефекації; сухість слизових оболонок; все це викликає озлобленість у пацієнта; парестезія ректальної частини кишечника; запор у пацієнтів зі зміщенням внутрішніх органів малого тазу; пацієнти пітніють, дуже слабкі, люблять солону їжу.
Гомеопатичні препарати повинен призначати лікар-гомеопат, який вивчить історію хвороби пацієнта, спосіб життя, звички та вподобання. Все це враховується при призначенні, і самолікування, навіть гомеопатичними препаратами, що використовуються в надзвичайно малих дозах, є небезпечним.
Профілактика
Профілактика завороту кишечника полягає в способі життя, який не сприяє розвитку цього захворювання. Особливо це має велике значення для людей з вродженими анатомічними особливостями органів черевної порожнини.
Профілактика цього захворювання полягає, перш за все, у дотриманні дієти. Тривале голодування з надмірним насиченням після нього, вживання великої кількості рослинної їжі підвищує ризик завороту кишечника.
Рекомендується харчуватися невеликими порціями регулярно та різноманітно, 4-5 разів на день, а тим, хто входить до групи ризику, віддавати перевагу рідкій, подрібненій їжі. Виключити з раціону дуже гарячу або холодну, жирну, копчену, солону їжу та алкоголь.
Необхідно своєчасно позбуватися труднощів з дефекацією. Якщо ви схильні до запорів через слабку перистальтику кишечника, потрібно вживати більше рослинної їжі, яка нормалізує моторику кишечника та сприяє швидшому виведенню калових мас з організму.
При запорах, спричинених, наприклад, новоутвореннями, з щоденного меню слід виключити продукти, що стимулюють моторику кишечника. Оскільки в цьому випадку активна моторика кишечника може спровокувати його обертання.
Своєчасно лікувати гострі запальні процеси органів очеревини та кишкові інфекції, які можуть призвести до розвитку спайок та інших ускладнень.


 [
[