Медичний експерт статті
Нові публікації
Злоякісні пухлини яєчників
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
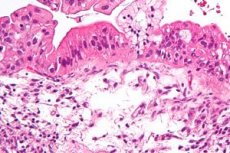
Первинний рак – це злоякісна пухлина, яка вражає переважно яєчник. Вторинний рак яєчників (цистаденокарцинома) – найпоширеніша злоякісна пухлина цього органу. Найчастіше він розвивається в серозних, рідше муцинозних цистаденомах. До вторинних уражень яєчників належить ендометріоїдна цистаденокарцинома, яка часто розвивається у молодих жінок, які страждають на первинне безпліддя.
Епідеміологія
Захворюваність коливається від 3,1 випадку на 100 000 жінок у Японії до 21 випадку на 100 000 жінок у Швеції. У світі щороку понад 200 000 жінок хворіють на рак яєчників, і близько 100 000 помирають від цієї хвороби. Епітеліальний рак найчастіше зустрічається у білих жінок у промислово розвинених країнах північної та західної Європи та Північної Америки, а найрідше – в Індії та Азії.
Фактори ризику
- порушення менструального циклу: рання менархе, рання (до 45 років) або пізня (після 55 років) менопауза, маткові кровотечі;
- репродуктивна функція (безпліддя);
- фіброміома матки;
- генітальний ендометріоз;
- гіперпластичні процеси ендометрію;
- операції при пухлинах внутрішніх статевих органів зі збереженням одного або обох яєчників;
- захворювання молочних залоз (мастопатія, фіброаденоматоз).
Патогенез
Клінічний перебіг злоякісних пухлин яєчників характеризується агресивністю, коротким періодом подвоєння пухлини та універсальним характером метастазування. Регіонарними лімфатичними вузлами для яєчників є клубові, латеральні крижові, парааортальні та пахові лімфатичні вузли. Переважним є шлях імплантації віддалених метастазів – у парієтальну та вісцеральну очеревину, плевру, карциноматозний асцит та гідроторакс. Лімфогенні метастази (у парааортальні та клубові колектори) спостерігаються у 30-35% первинних пацієнтів. Гематогенні метастази в легенях та печінці ніколи не бувають ізольованими. Часто вони визначаються на тлі екстенсивної імплантації та лімфогенної дисемінації.
Симптоми злоякісних пухлин яєчників
Злоякісні пухлини яєчників характеризуються такими симптомами: біль у животі (тягнучий, постійний, наростаючий, раптовий, нападоподібний тощо), зміни загального стану (втома, слабкість, сухість у роті тощо), втрата ваги, збільшення живота, зміни менструальної функції, поява ациклічних кров'янистих виділень зі статевих шляхів тощо.
Стадії
Наразі в онкології використовується класифікація злоякісних пухлин яєчників за TNM:
Т – первинна пухлина.
- T0 – первинна пухлина не виявлена.
- Т1 – пухлина обмежена яєчниками.
- T1A – пухлина обмежена одним яєчником, асциту немає.
- T1B – пухлина обмежена обома яєчниками, асциту немає.
- T1C – пухлина обмежена одним або обома яєчниками, у черевному лаважі присутні асцит або злоякісні клітини.
- Т2 – пухлина вражає один або обидва яєчники з поширенням на параметрий.
- Т2А – пухлина з поширенням та/або метастазами в матку та/або одну чи обидві труби, але без ураження вісцеральної очеревини та без асциту.
- T2B – пухлина поширюється на інші тканини та/або вражає вісцеральну очеревину, але без асциту.
- T2C – пухлина поширюється в матку та/або одну чи обидві труби, та/або інші тканини тазу. Асцит.
- Т3 – пухлина вражає один або обидва яєчники, поширюється в тонку кишку або сальник, обмежується тазом, або є внутрішньочеревні метастази поза тазом або в заочеревинних лімфатичних вузлах.
N – регіонарні лімфатичні вузли.
- N0 – немає ознак ураження регіонарних лімфатичних вузлів.
- N1 – є ураження регіональних лімфатичних вузлів.
- NX – недостатньо даних для оцінки стану регіональних лімфатичних вузлів.
М – віддалені метастази.
- M0 – немає ознак віддалених метастазів.
- Ml – є віддалені метастази.
- MX – недостатньо даних для визначення віддалених метастазів.
На практиці використовується класифікація раку яєчників залежно від стадії пухлинного процесу, яка визначається на основі клінічного обстеження та під час хірургічного втручання.
I стадія – пухлина обмежена яєчниками:
- Стадія 1a – пухлина обмежена одним яєчником, асцит відсутній;
- 16-та стадія – пухлина обмежена обома яєчниками;
- Стадія 1b – пухлина обмежена одним або обома яєчниками, але є явний асцит або у змивах виявляються атипові клітини.
II стадія – пухлина вражає один або обидва яєчники та поширюється на область малого тазу:
- Стадія IIa – поширення та/або метастази на поверхні матки та/або маткових труб;
- Стадія IIb – поширення на інші тканини малого тазу, включаючи очеревину та матку;
- Стадія IIb – поширення як у IIa або II6, але є явний асцит або атипові клітини виявляються у змивах.
Стадія III – поширення на один або обидва яєчники з метастазами в очеревину за межами малого тазу та/або метастазами в заочеревинні лімфатичні вузли:
- Стадія IIIa – мікроскопічні метастази в очеревині;
- Стадія IIIb – макрометастази в очеревині менше або дорівнюють 2 см;
- Стадія IIIb – метастази в очеревині більше 2 см та/або метастази в регіонарних лімфатичних вузлах та сальнику.
IV стадія – поширення на один або обидва яєчники з віддаленими метастазами (віддалені лімфатичні вузли, печінка, пупок, плевра). Асцит.
Діагностика злоякісних пухлин яєчників
Вік пацієнта, який визначає частоту виникнення різних пухлин, перебіг захворювання та прогноз лікування.
Професія пацієнта, особливо пов'язана з впливом несприятливих виробничих та екологічних факторів, може бути фактором ризику розвитку пухлинних процесів.
Загальний огляд: колір шкіри, втрата ваги, набряк ніг, збільшення живота, стан периферичних лімфатичних вузлів, пальпація живота (розмір, болючість, рухливість, консистенція пухлини, наявність асциту).
Гінекологічне обстеження та вагінально-ректальне обстеження: стан шийки матки та тіла матки, наявність пухлини в придатках, її розміри, консистенція, зв'язок з навколишніми органами, стан прямокишково-піхвової перегородки, дугласової кишені та параметриїв.
Додаткові методи дослідження
УЗД органів малого тазу, комп'ютерна томографія та магнітно-резонансна томографія, пункція дугласової кишені з подальшим цитологічним дослідженням лаважу, діагностична лапароскопія (лапаротомія) з експрес-біопсією та взяттям мазків-відбитків для уточнення гістотипу пухлини, та ревізія органів черевної порожнини (у разі злоякісної пухлини визначається ступінь поширення процесу).
Для уточнення стану сусідніх органів та особливостей топографії пухлини показані іригоскопія, екскреторна урографія, фіброгастроскопія, рентгенологічне дослідження органів грудної клітки тощо.
Імунологічні методи ранньої діагностики раку яєчників – визначення онкомаркерів CA-125 (при серозній та низькодиференційованій аденокарциномі), CA-119 (при муцинозній цистаденокарциномі та ендометріоїдній цистаденокарциномі), глікопротеїнового гормону (при гранульозоклітинному та муцинозному раку яєчників).
Що потрібно обстежити?
Які аналізи необхідні?
До кого звернутись?
Лікування злоякісних пухлин яєчників
Основні принципи лікування пацієнтів з різними пухлинами яєчників
Доброякісні пухлини - У репродуктивному віці (до 45 років) - видалення придатків матки з ураженого боку. При двосторонніх пухлинах у молодих жінок - резекція пухлини з можливим збереженням тканини яєчників. У пре- та постменопаузі - надпіхвова ампутація або екстирпація матки з придатками.
Злоякісні пухлини – на I та II стадіях лікування починається з хірургічного втручання (видалення матки з придатками та видалення великого сальника), а потім хіміотерапія. На III та IV стадіях лікування починається з поліхіміотерапії, а потім циторедуктивна хірургія (максимально можливе видалення пухлинних мас та метастазів, надпіхвова ампутація або екстирпація матки з придатками, видалення великого сальника та метастатичних вузлів). Згодом проводяться повторні курси поліхіміотерапії.
Прикордонні пухлини – показана екстирпація матки з придатками та оментектомія. У молодих жінок можлива органозберігаюча операція (видалення пухлини та резекція великого сальника), яку доповнюють кількома курсами ад'ювантної поліхіміотерапії (особливо у разі інвазії капсули пухлини або наявності імплантаційних метастазів).
Наразі адекватним вважається комплексне лікування пацієнток зі злоякісними пухлинами яєчників: поєднання хірургічного втручання з поліхіміотерапією та (або) дистанційним опроміненням органів малого тазу та черевної порожнини. У більшості випадків лікування переважно починати з хірургічного втручання. При асциті та гідротораксі препарати платини можна вводити в черевну або плевральну порожнину. Поліхіміотерапія включає кілька протипухлинних препаратів з різними механізмами дії. У післяопераційному періоді поліхіміотерапію проводять після отримання результатів гістологічного дослідження видалених органів.
Стандартні схеми поліхіміотерапії раку яєчників
| Схема | Твір, курс |
| СР | Цисплатин – 75 мг/ м2 та циклофосфамід 750 мг/ м2 внутрішньовенно кожні 3 тижні, 6 курсів |
| SAR | Цисплатин – 50 мг/ м2, доксорубіцин 50 мг/ м2 та циклофосфамід 500 мг/м2 внутрішньовенно кожні 3 тижні, 6 курсів |
| Таксани | Паклітаксел – 135 мг/м2 / 24 год, цисплатин 75 мг/ м2 внутрішньовенно кожні 3 тижні, 6 курсів |
Більшість препаратів мають побічні ефекти, пов'язані з пригніченням кістковомозкового кровотворення та розвитком лейкопенії, тромбоцитопенії, максимальна вираженість яких настає до кінця 2-го тижня після курсу. У зв'язку з цим необхідно контролювати показники крові та припинити лікування протипухлинними препаратами, коли кількість лейкоцитів падає нижче 3 х 10 6 /л, а тромбоцитів - нижче 1 х 10 6 /л.
Також суттєве значення мають переносимість препаратів пацієнтом та тяжкість реакцій, що виникають під час їх застосування. Зокрема, застосування циклофосфаміду викликає нудоту, блювання, алопецію, іноді біль у м’язах та кістках, головний біль, а в рідкісних випадках – токсичний гепатит та цистит.
На етапі хіміотерапії необхідно прагнути до досягнення повної регресії захворювання (зникнення всіх проявів хвороби, нормалізація рівня CA-125), а потім закріпити ефект проведенням 2-3 додаткових курсів. Після досягнення часткової регресії хіміотерапію слід продовжувати до того моменту, коли протягом двох останніх курсів лікування відзначатиметься стабілізація процесу, що оцінюється за розміром залишкових пухлинних мас та значенням онкомаркерів. У цих випадках кількість курсів лікування для більшості пацієнтів коливається від 6 до 12, але не менше 6.
Для визначення дози хіміотерапевтичних препаратів розраховується площа тіла (у м2) . В середньому, при зрості 160 см та масі тіла 60 кг площа тіла становить 1,6 м2 , при зрості 170 см та вазі 70 кг - 1,7 м2.
Наразі променева терапія не є самостійним методом лікування пацієнток з пухлинами яєчників і рекомендується як один з етапів комбінованого лікування в післяопераційному періоді. Післяопераційна променева терапія показана пацієнткам з клінічними стадіями I та II, а також на III стадії після циторедуктивних хірургічних втручань, що зменшують об'єм пухлинних мас у черевній порожнині. Найчастіше застосовується дистантна гамма-терапія на черевну порожнину в дозі 22,5-25 грей з додатковим опроміненням малого тазу (до 45 г). На цих стадіях післяопераційне опромінення доповнюється «профілактичною» хіміотерапією протягом 2-3 років. Променева терапія пацієнток зі злоякісними пухлинами яєчників IV клінічної стадії залишається невирішеною проблемою, оскільки наявність великих пухлинних мас та (або) випоту в серозних порожнинах вважається протипоказанням до променевої терапії. У таких пацієнток вибір додаткових методів лікування до хірургічного втручання слід вирішувати на користь хіміотерапії.
За даними Міжнародної федерації акушерів-гінекологів (RGO), 5-річна виживаність для всіх стадій раку яєчників не перевищує 30-35%, 5-річна виживаність на I стадії становить 60-70%; II - 40-50%; III - 10-15%; IV стадії - 2-7%.
Ліки
Профілактика
- Періодичні обстеження (2 рази на рік) за допомогою ультразвукового дослідження органів малого тазу (1 раз на рік) жінок з факторами ризику раку яєчників: порушення менструальної та репродуктивної функції, міома матки, доброякісні кісти яєчників, хронічні запальні захворювання придатків матки тощо.
- Корекція ановуляції та гіперстимуляції овуляції за допомогою стероїдної контрацепції (первинна профілактика раку яєчників).
- Сучасна діагностика доброякісних та пограничних пухлин яєчників та їх хірургічне лікування (вторинна профілактика раку яєчників).
Прогноз
5-річні показники виживання (округлені до найближчого цілого числа) для епітеліального раку яєчників відповідно до стадіювання FIGO такі:
- Стадія IA - 87%
- Стадія IB - 71%
- Стадія IC - 79%
- Стадія IIA - 67%
- Стадія IIB - 55%
- Стадія IIC – 57%
- Стадія IIIA - 41%
- Стадія IIIB - 25%
- Стадія IIIC – 23%
- IV стадія - 11%
Загалом, виживання становить близько 46%.


 [
[