Гіпогалактія
Останній перегляд: 07.06.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.

Homo sapiens належить до класу ссавців, і коли дитина народжується, у нього відбувається перехід від внутрішньоутробної гематотрофії до лактотрофії – живлення молоком матері (від лат. Lactis – молоко). Гіпогалактією називається нестача молока (від грец. Gala — молоко) у годуючої матері, тобто зниження лактації або виділення грудного молока в добових обсягах, які не повністю відповідають харчовим потребам її дитини.
Цей термін, як і термін «олігогалактія» (від грец. Oligos — мало і gala — молоко) вживають лише після «надходження» молока матері, що зазвичай відбувається приблизно через 30-40 годин після народження доношеної дитини. дитина. Виділення молока може початися пізніше звичайного (протягом перших 72 годин після пологів), але надалі воно виробляється в достатній кількості, і в таких випадках визначається уповільнений лактогенез (спостерігається у третини жінок, які годують груддю).[1]
Епідеміологія
За деякими даними, первинна лактаційна недостатність виникає майже у 5% жінок, незважаючи на достатню кількість годувань і правильну техніку годування.
А на відсутність молока через 2-3 тижні після народження дитини скаржаться не менше 15% здорових матерів, які народили первістка, і в 80-85% випадків гіпогалактія є вторинною.
Причини гіпогалактії
Фахівці виділяють основні причини гіполактії:
- ускладнений післяпологовий період;
- Гіпоплазія молочних залоз (відсутність залозистої тканини, яка виробляє молоко, хоча розмір грудей може бути значним);
- дифузні зміни молочних залоз та інші форми маститу;
- Затримка фрагментів плаценти в матці після пологів;
- вроджена або медикаментозна гіпопролактинемія – дефіцит гормону пролактину, який забезпечує вироблення молока;
- пологи, ускладнені масивною кровотечею з розвитком синдрому Шихана - післяпологова гіпофізарна недостатність і зниження вироблення пролактину;
- Недостатній рівень ключового гормону при грудному вигодовуванні - окситоцину;
- пригнічення рефлексу викиду молока - рефлексу викиду молока - негативними емоціями, болем, стресом.
Гіпогалактія також може бути пов'язана з проблемами лакто- або галактопоезу - аутокринного підтримання вже налагодженої лактації. І тут найважливішу роль відіграє виділення молока з грудей (ступінь його спорожнення), тобто висмоктування його дитиною. Зменшення кількості молока на цьому етапі може бути результатом:
- недостатньо часто годувати дитину (не на вимогу, а «за розкладом») або неправильна техніка годування;
- нездатність дитини ефективно смоктати, особливо якщо дитина народилася недоношеною або з низькою вагою;
- нехтуючи зціджуванням залишків молока, для отримання додаткової інформації див. Зціджування грудного молока: чому і як це робиться?
- застійні явища в молочних залозах - лактостаз , що призводить до лактаційного маститу.
Фактори ризику
До факторів ризику недостатньої секреції грудного молока належать:
- Вік годуючої матері 36-40 років і старше;
- доброякісні пухлини матки і яєчників;
- Гестоз (пізній токсикоз) під час вагітності;
- кесарів розтин;
- Неповноцінне та/або неправильне харчування годуючої матері;
- Закупорка проток молочних залоз ;
- ускладнення новонародженим хорошого захоплення грудей втягнутими сосками ;
- стреси, депресія після пологів (яким схильні майже 20% породіль), невротичні розлади;
- Хірургічне втручання або травма молочної залози (з можливим порушенням молочних проток);
- тривале застосування кортикостероїдів, діуретиків, адреномиметиков, гормональних контрацептивів, замісна гормональна терапія гестагенами;
- діабет;
- ожиріння;
- психосоціальні фактори;
- шкідливі звички.
А ще ризик дефіциту пролактину підвищується при: дисфункції яєчників, гіпотиреозі, проблемах з наднирковими залозами та гіпоталамо-гіпофізарною системою, деяких аутоімунних захворюваннях.
Патогенез
Як біохімічно, так і фізіологічно адекватне грудне вигодовування залежить від лактації, складного процесу утворення грудного молока.
У деяких випадках патогенез його недостатньої продукції обумовлений зниженням секреції відповідних гормонів гіпоталамо-гіпофізарної системи: пролактину та окситоцину. Біосинтез пролактину відбувається в спеціалізованих лактотрофних клітинах передньої частки гіпофіза під впливом високого рівня естрогенів, а під час вагітності кількість цих клітин і самого гіпофіза збільшується.
Крім того, під час вагітності пролактин синтезується клітинами децидуального шару плаценти завдяки плацентарному лактогену, гормону, який виділяється з другого місяця вагітності, і пролактин бере участь у дозріванні молочних залоз аж до пологів. Після народження рівень пролактину залишається високим лише до тих пір, поки триває грудне вигодовування. Годування груддю запускає механізм, який дозволяє виділяти пролактин і, отже, виробляти молоко. Якщо грудне вигодовування є переривчастим, пролактин повертається до вихідного рівня протягом двох тижнів.
Окситоцин виробляється великими нейроендокринними клітинами в ядрах гіпоталамуса і транспортується в задню частку гіпофіза, де накопичується і потім виділяється в кров. Під час лактації надходження в кров окситоцину відіграє важливу роль: він викликає скорочення міоепітеліальних клітин, що оточують альвеоли молочної залози, що призводить до виділення молока з грудей. Стрес (підвищення рівня кортизолу в крові) і медичні втручання під час пологів можуть зменшити виділення окситоцину, що негативно впливає на початок грудного вигодовування.
Основне в механізмі зниження лактації при недостатньо частому годуванні дитини - відсутність необхідного рівня стимуляції сосків для прояву так званого рефлексу викиду молока. Його суть полягає в тому, що при смоктанні активуються чутливі нервові закінчення в соску і його ареолі, отримані аферентні сигнали передаються в гіпоталамус, що призводить до виділення окситоцину в кров. А цей гормон, як зазначалося вище, «змушує» м'язові клітини молочної залози скорочуватися і «виштовхувати» молоко з просвіту альвеол в протоки.
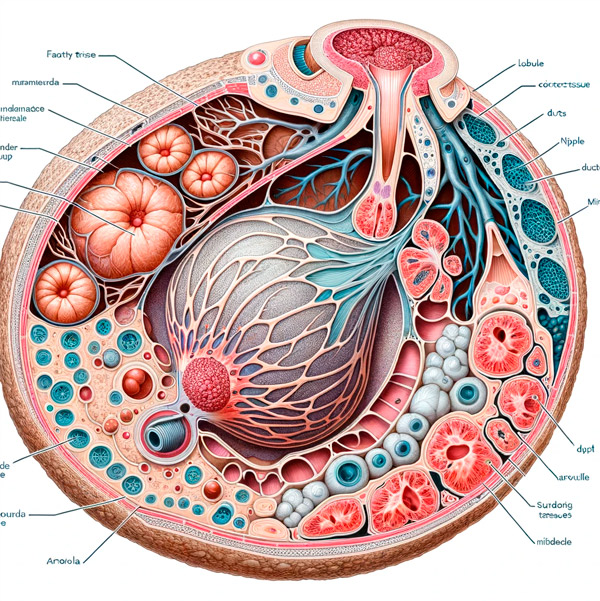
При збереженні частини плаценти відбувається підвищення рівня гормону прогестерону, що пригнічує лактацію.
Нездатність дитини ефективно смоктати внаслідок недоношеності пов'язана з незавершеним функціональним дозріванням і практичною відсутністю смоктального рефлексу; у дитини, яка народилася в термін, проблеми з вигодовуванням можуть бути пов’язані з вродженими щелепно-лицьовими вадами (вовча паща) або анкілоглосією – короткою вуздечкою .
Симптоми гіпогалактії
Достовірними ознаками гіпогалактії педіатри визнають:
- неонатальна втрата ваги на ˃7-10% від початкової ваги при народженні (при адекватному вигодовуванні новонароджені повинні відновити свою вагу при народженні через два тижні);
- недостатній і нерівномірний набір ваги дитини - менше 500 г на місяць або до 125 г на тиждень (при цьому набір ваги доношеної дитини протягом першого місяця становить 600 г, а протягом кожного місяця перших півроку життя - до 800 г);
- зменшення кількості сечовипускань і дефекацій (на 3-5-денному віці дитина може мочитися до 5 разів і випорожнюватися до 4 разів на добу, до тижневого віку має бути 4-6 сечовипускань і 3-6 дефекацій). на день);
- незначна кількість сечі, яка має інтенсивний жовтий колір з різким запахом;
- при рідкісній дефекації консистенція калу щільна.
Крім недостатньої ваги, млявості і частого плачу, ознаками голодування дитини при гіпогалактії у матері є блідість шкірних покривів і втрата тургору тканин, незначна кількість підшкірної клітковини на тулубі і животі (зі зменшенням шкірних складок при рівня пупка), зниження масоростового коефіцієнта (відношення маси тіла в грамах до довжини тіла в см), а також індексу вгодованості (співвідношення окружності плеча, стегна і гомілки).
У матері, яка годує грудьми, симптоми зниження секреції грудного молока включають недостатнє набухання молочних залоз (вказує на «підйом молока») і відсутність молока в грудях при зціджуванні після годування.
Стадії
Ступені гіпогалактії визначають у відсотках до добової потреби дитини: при нестачі молока менше 25% від потреби - I ступінь (легка); від 25 до 50% - II ступінь (помірна); від 50 до 75% - III ступінь (середня); понад 75% - IV ступінь (важка).
Форми
Розрізняють такі види гіпогалактії, як:
- Рання гіпогалактія, коли відзначається недостатнє вироблення грудного молока з моменту народження протягом першої декади;
- Пізня гіпогалактія (розвивається пізніше в житті);
- первинна гіпогалактія, що спостерігається у жінок з певними захворюваннями, нейроендокринними патологіями або анатомічними проблемами (недостатня кількість залозистої тканини в молочних залозах); після попередніх операцій на грудях; при затримці фрагмента плаценти або після важких пологів з масивною кровотечею;
- вторинна гіпогалактія, причинними факторами якої є затримка грудного вигодовування дитини після пологів, неправильний режим годування, неповне спорожнення молочних залоз від залишків молока, невиправдане вигодовування з пляшечки дитячими сумішами тощо;
- транзиторна або транзиторна гіпогалактія з уповільненим початком лактогенезу може бути обумовлена спекотною погодою, простудними та іншими захворюваннями годуючої жінки (з підвищенням температури тіла), зміною її психоемоційного стану, стомлюваністю, частими недосипаннями. Характерно для жінок, які годують грудьми, при ожирінні, інсулінозалежному діабеті та тривалому лікуванні кортикостероїдами.
Лактація може зменшуватися в міру зростання дитини, а підтримання необхідної кількості молока в міру дорослішання дитини може бути проблематичним. Дитині зазвичай потрібно близько 150 мл/кг на добу, і якщо немовля вагою 3,5 кг потребує 525 мл молока на добу, немовля вагою 6-8 кг потребує 900-1200 мл.
Слід мати на увазі, що на 3, 7 і 12-му місяцях лактації виникають так звані кризи голоду: дитина потребує більше молока у зв'язку з його зростаючою рухливістю і підвищеними харчовими потребами в періоди найбільш інтенсивного росту.
Ускладнення і наслідки
Гіпогалактія матері у дітей призводить до зневоднення і білково-енергетичної недостатності - гіпотрофії новонародженого - з можливим порушенням росту і розвитку.
Також ускладнення та наслідки недостатнього вживання материнського молока можуть проявлятися у зниженні комплексного імунного захисту та підвищеній сприйнятливості до інфекційних захворювань, насамперед вірусних респіраторних захворювань.
У матерів з олігогалактією при грудному вигодовуванні дитина намагається смоктати інтенсивніше, що в поєднанні зі збільшенням часу годування призводить до подразнення шкіри соска - з мацерацією, розтріскуванням і запаленням.
Діагностика гіпогалактії
Як відзначають фахівці, нерідкі випадки, коли жінки переконуються в тому, що їм не вистачає молока через неспокійну поведінку і частий плач немовляти. А для виявлення гіпогалактії проводиться діагностика, яка починається зі збору анамнезу.
Педіатр оглядає дитину, перевіряє показники маси його тіла, зі слів матері записує інтенсивність і характер сечовипускання і дефекації.
Для перевірки недостатньої лактації проводять контрольні годування: зважування дитини до і після нього, перевірку правильності прикладання до грудей, захоплення дитиною соска, інтенсивності смоктання і його тривалості.
Будь-які зміни в грудях під час вагітності та після пологів обговорюються з матір'ю. У неї також беруться аналізи крові на рівень пролактину, естрадіолу та прогестерону.
Інструментальна діагностика обмежується УЗД молочних залоз. При підозрі на ураження гіпофіза можливе проведення КТ і МРТ головного мозку. Однак у більшості випадків для підтвердження діагнозу достатньо ретельного збору анамнезу та контрольних вимірювань.
Диференціальна діагностика
Диференційна діагностика таких станів, як лактостаз, повна відсутність секреції грудного молока у матері - агалактія і гіпогалактія, затримка початку лактації, а також гіпогалактія і лактаційний криз, тобто тимчасове зниження вироблення грудного молока внаслідок післяпологового гормонального фону. зміни в організмі матері.
Можливо, знадобиться консультація інших спеціалістів (мамолог, гінеколог, ендокринолог).
До кого звернутись?
Лікування гіпогалактії
Щоб виправити ситуацію зі зниженою секрецією грудного молока, в першу чергу необхідно дотримуватися принципів успішного грудного вигодовування і внести корективи в його техніку.
Наприклад, оптимальним способом є прикладання дитини до обох грудей, коли вони повністю спорожніли, щоб стимулювати лактацію, а також запобігти появі тріщин на сосках. Годування однією грудьми не повинно тривати довше 15 хвилин, поки вона повністю не випорожниться, а потім - якщо дитині потрібно більше молока - продовжуйте годувати іншою груддю. Наступне годування слід починати з цієї грудей.
Детальний наратив у матеріалах:
Основні методи лікування гіпогалактії:
Найбільш часто використовувані препарати наведені в публікації - Препарати для підвищення лактації
Завдання організму матері — підтримувати вироблення молока з необхідним для дитини якісним складом, і вирішується вона шляхом збільшення надходження енергії та поживних речовин з їжею. Тому особливу увагу слід приділити харчуванню і дієті при гіпогалактії, читайте далі:
В середньому у матері, яка годує грудьми, виробляється 850 мл грудного молока на добу, і їй необхідно споживати стільки їжі, щоб покрити всі компоненти, що виділяються з молоком. У період лактації добова калорійність повинна бути не менше 2200-2500 ккал. Рекомендовані експертами ВООЗ добові норми вітамінів: вітамін А - 1,2 мг; вітамін С - 100 мг; вітамін D -12,5 мкг; вітамін Е - 11 мкг; рибофлавін (вітамін В2) - 1,8 мг; піридоксин (вітамін В6) - 2,5 мг; фолієва кислота (вітамін В9) - 0,5 мг; нікотинова кислота при гіпогалактії (ніацин, нікотинамід, вітамін В3 або РР) - 18-20 мг. Ніацин необхідний для коферментних систем, які беруть участь у синтезі жирних кислот і стероїдів (включаючи холестерин). Дефіцит ніацину зустрічається рідко, оскільки добову потребу зазвичай можна задовольнити за рахунок споживання м’яса, зернових і молочних продуктів. Якщо дієта жінки-годувальниці забезпечує достатню кількість цього вітаміну, додавання ніацину не потрібно.
Для збільшення кількості грудного молока використовують трави з «молочним» ефектом (у вигляді відварів), серед яких: пажитник, кріп, аніс, люцерна, козлятник (галега), вербена, розторопша, кропива, овес (зерна), червоний лист малини, крес-салат (кресс). Однак слід враховувати побічні ефекти багатьох трав’яних засобів. Наприклад, насіння пажитника може викликати гіпоглікемію, підвищення АТ і діарею; галега - зниження АТ і рівня цукру в крові; розторопша - алергічні реакції і розлад кишечника.
На думку експертів, прикорм або донорське молоко слід давати лише за медичної необхідності (коли всі спроби збільшити секрецію грудного молока не принесли результатів) і показаннями для догодовування є перераховані вище ознаки голодування у немовляти, а також при низькій лактації. до таких факторів, як недостатність залозистої тканини в молочних залозах і ін.
Детальніше читайте в публікаціях:
Профілактика
Відповідно до рекомендацій ВООЗ профілактика порушень грудного вигодовування передбачає спостереження вагітної жінки акушером-гінекологом з метою попередження ускладнень вагітності та пологів та своєчасного лікування супутніх захворювань.
Під час виношування дитини майбутнім мамам (особливо якщо в родині очікується первісток) необхідно пройти пренатальну освіту з питань грудного вигодовування, в тому числі навчання батьків методам профілактики гіпогалактії, одним з яких є вільний графік годування: час годування немовляти має залежати від його харчових потреб, у тому числі вночі.
Прогноз
Раннє прикладання дитини до грудей, забезпечення цілодобового спільного перебування матері та дитини, встановлення режиму годування на вимогу, а також адекватна медична допомога при зниженій секреції грудного молока забезпечують сприятливий прогноз більшості форм вторинної хвороби. гіпогалактія.

