Медичний експерт статті
Нові публікації
Дослідження черепних нервів. II пара: зоровий нерв (n. opticus)
Останній перегляд: 07.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Зоровий нерв проводить зорові імпульси від сітківки ока до кори потиличної частки.
Під час збору анамнезу з'ясовується, чи є у пацієнта зміни зору. Зміни гостроти зору (далеко чи поблизу) є компетенцією офтальмолога. У разі транзиторних епізодів затуманення зору, обмежених полів зору, фотопсій або складних зорових галюцинацій необхідне детальне обстеження всього зорового аналізатора. Найчастішою причиною транзиторного порушення зору є мігрень із зоровою аурою. Порушення зору найчастіше представлені спалахами світла або блискучими зигзагами (фотопсії), мерехтінням, випаданням ділянки або всього поля зору. Зорова аура мігрені розвивається за 0,5-1 годину (або менше) до нападу головного болю, триває в середньому 10-30 хвилин (не більше 1 години). Головний біль при мігрені виникає не пізніше 60 хвилин після закінчення аури. Зорові галюцинації, такі як фотопсії (спалахи, іскри, зигзаги), можуть представляти ауру епілептичного нападу за наявності патологічного вогнища, що подразнює кору в області п'яткової борозни.
Гострота зору та її вивчення
Гостроту зору визначають офтальмологи. Для оцінки гостроти зору на відстані використовуються спеціальні таблиці з колами, літерами та цифрами. Стандартна таблиця, що використовується в Україні, містить 10-12 рядків знаків (оптотипів), розміри яких зменшуються зверху вниз в арифметичній прогресії. Зір досліджують з відстані 5 м, таблиця повинна бути добре освітлена. Нормою (гострота зору 1) вважається така гострота зору, за якої досліджуваний здатний розрізнити оптотипи 10-го (рахуючи зверху) рядка з цієї відстані. Якщо досліджуваний здатний розрізнити знаки 9-го рядка, його гострота зору становить 0,9, 8-го рядка - 0,8 тощо. Іншими словами, читання кожного наступного рядка зверху вниз свідчить про збільшення гостроти зору на 0,1. Гостроту зору поблизу перевіряють за допомогою інших спеціальних таблиць або шляхом прохання пацієнта прочитати текст з газети (зазвичай дрібний газетний шрифт можна розрізнити з відстані 80 см). Якщо гострота зору настільки низька, що пацієнт не може нічого прочитати з будь-якої відстані, обмежуються рахунком пальців (рука лікаря розташовується на рівні очей пацієнта). Якщо це також неможливо, пацієнта просять визначити, чи знаходиться він у темному чи освітленому приміщенні. Зниження гостроти зору ( амбліопія ) або повна сліпота (амавроз) виникає при пошкодженні сітківки або зорового нерва. При такій сліпоті безпосередняреакція зіниці на світло зникає (через переривання аферентної частини зіничної рефлекторної дуги), але реакція зіниці у відповідь на освітлення здорового ока залишається неушкодженою (еферентна частина зіничної рефлекторної дуги, представлена волокнами третього черепного нерва, залишається неушкодженою). Повільно прогресуюча втрата зору спостерігається при стисканні зорового нерва або хіазми пухлиною.
Ознаки порушень
Тимчасова короткочасна втрата зору на одному оці (тимчасова монокулярна сліпота, або amaurosis fugax – від латинського «скороминущий») може бути спричинена тимчасовим порушенням кровопостачання сітківки. Пацієнт описує її як «завісу, що падає зверху вниз», коли вона виникає, і як «завісу, що піднімається», коли вона повертається в зворотному напрямку. Зір зазвичай відновлюється протягом кількох секунд або хвилин. Гостре та прогресуюче зниження зору протягом 3-4 днів, яке потім відновлюється протягом кількох днів або тижнів і часто супроводжується болем в очах, характерно для ретробульбарного невриту. Раптова та стійка втрата зору виникає при переломах кісток передньої черепної ямки в області зорового каналу; при судинних ураженнях зорового нерва та скроневому артеріїті. При блокуванні зони біфуркації базилярної артерії та розвитку двостороннього інфаркту потиличних часток з ураженням первинних зорових центрів обох півкуль головного мозку виникає «трубчастий» зір або коркова сліпота. «Трубчастий» зір зумовлений двосторонньою геміанопсією зі збереженням центрального (макулярного) зору на обох очах. Збереження зору у вузькому центральному полі зору пояснюється тим, що зона макулярної проекції на полюсі потиличної частки кровопостачається з кількох артеріальних басейнів і при інфаркті потиличної частки найчастіше залишається неушкодженою. Гострота зору у цих пацієнтів дещо знижена, але вони поводяться так, ніби сліпі. «Кіркова» сліпота виникає у разі недостатності анастомозів між кірковими гілками середньої та задньої мозкових артерій у ділянках потиличної кори, що відповідають за центральний (макулярний) зір. Кіркова сліпота характеризується збереженням реакцій зіниць на світло, оскільки зорові шляхи від сітківки до стовбура мозку не пошкоджені. Коркова сліпота з двостороннім ураженням потиличних часток та тім'яно-потиличних ділянок у деяких випадках може поєднуватися із запереченням цього розладу, ахроматопсією, апраксією кон'югованих рухів очей (пацієнт не може спрямувати погляд на об'єкт, розташований у периферичній частині поля зору) та неможливістю візуально сприйняти об'єкт і доторкнутися до нього. Поєднання цих розладів називається синдромом Балінта.
Поля зору та їх вивчення
Поле зору – це ділянка простору, яку бачить нерухоме око. Цілісність полів зору визначається станом усього зорового шляху (зорових нервів, зорового тракту, зорового випромінювання, коркової зорової області, яка розташована в п'ятковій борозні на медіальній поверхні потиличної частки). Завдяки заломленню та перетину світлових променів у кришталику та переходу зорових волокон з тих самих половин сітківки в хіазму, права половина мозку відповідає за цілісність лівої половини поля зору кожного ока. Поля зору оцінюються окремо для кожного ока. Існує кілька методів їх приблизної оцінки.
- Почергова оцінка окремих полів зору. Лікар сідає навпроти пацієнта. Пацієнт закриває одне око долонею, а іншим оком дивиться на перенісся лікаря. Молоток або ворушачі пальці рухаються по периметру від голови пацієнта до центру його поля зору, і пацієнта просять відзначити момент появи молоточка або пальців. Огляд проводиться по черзі у всіх чотирьох квадрантах полів зору.
- Метод «загрози» застосовується у випадках, коли необхідно обстежити поля зору пацієнта, недоступного для мовного контакту (афазія, мутизм тощо). Лікар різким «загрозливим» рухом (від периферії до центру) наближає витягнуті пальці руки до зіниці пацієнта, спостерігаючи за її морганням. Якщо поле зору ціле, пацієнт моргає у відповідь на наближення пальця. Обстежуються всі поля зору кожного ока.
Описані методи відносяться до скринінгу; дефекти поля зору точніше виявляються за допомогою спеціального приладу – периметра.
Ознаки порушень
Монокулярні дефекти поля зору зазвичай спричинені патологією очного яблука, сітківки або зорового нерва – іншими словами, пошкодження зорових шляхів до їх перетину (хіазми) викликає порушення поля зору лише в одному оці, розташованому на ураженій стороні. Бінокулярні дефекти поля зору (геміанопсія) можуть бути бітемпоральними (обидва ока мають втрату скроневих полів зору, тобто праве око має праве, ліве око – ліве) або гомонімічними (кожне око має однакову втрату полів зору – або ліве, або праве). Бітемпоральні дефекти поля зору виникають при ураженнях у ділянці перетину зорових волокон (наприклад, пошкодження хіазми в оніксої та гіпофізі). Гомонімічні дефекти поля зору виникають при ураженні зорового тракту, оптичного випромінювання або зорової кори, тобто при ураженні зорового шляху над хіазмою (ці дефекти виникають у полях зору, протилежних ураженню: якщо ураження знаходиться в лівій півкулі, уражаються праві поля зору обох очей, і навпаки). Пошкодження скроневої частки призводить до дефектів в однойменних верхніх квадрантах полів зору (контралатеральна верхньоквадрантна анопсія), а пошкодження тім'яної частки – до дефектів в однойменних нижніх квадрантах полів зору (контралатеральна нижньоквадрантна анопсія).
Дефекти провідного поля зору рідко пов'язані зі змінами гостроти зору. Навіть при значних дефектах периферичного поля зору центральний зір може бути збережений. Пацієнти з дефектами поля зору, спричиненими пошкодженням зорових шляхів вище хіазми, можуть не усвідомлювати їхньої наявності, особливо у випадках пошкодження тім'яної частки.
 [ 1 ]
[ 1 ]
Очне дно та його обстеження
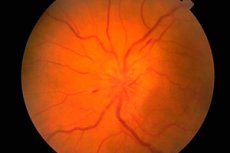
Очне дно досліджують за допомогою офтальмоскопа. Оцінюється стан диска зорового нерва (сосочка) (початкова, внутрішньоочна частина зорового нерва, видима під час офтальмоскопії), сітківки та судин очного дна. Найважливішими характеристиками очного дна є колір диска зорового нерва, чіткість його меж, кількість артерій та вен (зазвичай 16-22), наявність венозної пульсації, будь-які аномалії або патологічні зміни: крововиливи, ексудат, зміни стінок кровоносних судин у ділянці жовтої плями (макули) та на периферії сітківки.
Ознаки порушень
Набряк диска зорового нерва характеризується його випинанням (диск виступає над рівнем сітківки та впадає в порожнину очного яблука), почервонінням (судини на диску різко розширені та наповнені кров’ю); межі диска стають нечіткими, кількість судин сітківки збільшується (більше 22), вени не пульсують, присутні крововиливи. Двосторонній набряк диска зорового нерва ( застійний сосочок зорового нерва ) спостерігається при підвищеному внутрішньочерепному тиску (об’ємний процес у порожнині черепа, гіпертонічна енцефалопатія тощо). Гострота зору спочатку зазвичай не порушується. Якщо підвищення внутрішньочерепного тиску своєчасно не усунути, гострота зору поступово знижується та розвивається сліпота внаслідок вторинної атрофії зорового нерва.
Застій диска зорового нерва необхідно диференціювати від запальних змін (папіліт, неврит зорового яблука ) та ішемічної оптичної нейропатії. У цих випадках зміни в голові часто односторонні, типовими є біль в області очного яблука та зниження гостроти зору. Блідість диска зорового нерва в поєднанні зі зниженням гостроти зору, звуженням полів зору, зниженням зіничних реакцій характерні для атрофії зорового нерва, яка розвивається при багатьох захворюваннях, що вражають цей нерв (запальних, дисметаболічних, спадкових). Первинна атрофія зорового нерва розвивається при ураженні зорового нерва або хіазми, при цьому голова бліда, але має чіткі межі. Вторинна атрофія зорового нерва розвивається після набряку диска зорового нерва, межі голівки спочатку нечіткі. Вибіркова блідість скроневої половини диска зорового нерва може спостерігатися при розсіяному склерозі, але цю патологію легко сплутати з варіантом нормального стану диска зорового нерва. Пігментна дегенерація сітківки можлива при дегенеративних або запальних захворюваннях нервової системи. Іншими важливими патологічними знахідками для невролога під час обстеження очного дна є артеріовенозна ангіома сітківки та симптом вишневої кісточки, який можливий при багатьох гангліозидозах і характеризується наявністю білого або сірого округлого ураження в макулі, в центрі якого є вишнево-червона пляма. Його походження пов'язане з атрофією гангліозних клітин сітківки та просвічуванням судинної оболонки крізь неї.

