Медичний експерт статті
Нові публікації
Гіперпластичний гастрит: симптоми, лікування, дієта, прогноз
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
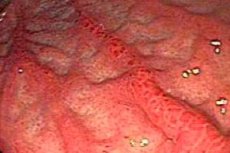
Гіперпластичний гастрит – це морфологічний тип хронічного захворювання шлунка, при якому патологічні зміни слизової оболонки шлунка зумовлені підвищеною проліферативною активністю її клітин. Це може призвести до певних структурних та функціональних порушень і часто супроводжується запаленням слизової оболонки шлунка.
Епідеміологія
У клінічній гастроентерології гіперпластичний гастрит вважається відносно рідко виявляється патологією шлунка, яка серед хронічних захворювань шлунка становить приблизно 3,7-4,8% діагностованих випадків.
Наприклад, згідно з даними журналу «Journal of Clinical Investigation», гігантський гіпертрофічний гастрит вражає як дітей, так і дорослих; у дорослих ця рідкісна форма патології слизової оболонки шлунка розвивається у віці від 30 до 60 років, і у чоловіків цей стан виявляється в три-чотири рази частіше, ніж у жінок.
Але поліпозний гіперпластичний гастрит, з причин, які досі незрозумілі, набагато частіше вражає слизову оболонку шлунка 40-45-річних жінок.
Причини гіперпластичного гастриту
Якщо в результаті ендоскопічного дослідження шлунка виявлено ділянки підвищеного мітозу клітин слизової оболонки, що вистилає його порожнину, гастроентерологи можуть поставити діагноз гіперпластичного гастриту.
Ключовою морфологічною ознакою цього типу ураження шлунка є проліферація (гіпертрофія) слизової оболонки – внаслідок збільшення залозистих епітеліальних клітин та зміни їх розташування, а також порушення нормальної складчастої структури слизової оболонки (що дозволяє внутрішній поверхні здорового шлунка збільшуватися після їжі). У цьому випадку спостерігається поява товстіших, менш рухомих (жорстких) складок, що перешкоджають нормальній перистальтиці шлунка. А в пухкому підслизовому (підслизовому) шарі поверхні різних відділів шлунка, що містить еластинові волокна, часто виявляються гіпертрофічні вузли різних розмірів (поодинокі або множинні) або поліпоподібні утворення.
Процес травлення та фізіологічні функції шлунка надзвичайно складні, а конкретні причини гіперпластичного гастриту продовжують вивчатися. Етіологія гіперпластичних процесів, що відбуваються у шлунку протягом тривалого періоду часу, пов'язана з низкою факторів:
- порушення загального обміну речовин, що негативно впливають на процес регенерації слизової оболонки шлунка;
- наявність аутоімунних патологій (перніціозна анемія);
- інфікування цитомегаловірусом та активація бактерії Helicobacter pylori;
- порушення нейрогуморальної та паракринної регуляції вироблення мукоїдного секрету мукоцитами слизової оболонки та фундальних залоз шлунка;
- еозинофілія периферичної крові (внаслідок паразитарних захворювань, таких як аскаридоз, анізакіоз або лімфатичний філяріоз);
- генетично обумовлена схильність до поліпозу фундальних залоз шлунка та аденоматозного поліпозу (що зумовлено мутаціями в генах β-катеніну та APC);
- аутосомно-домінантний синдром Золлінгера-Еллісона, який включає мутації в гені супресора пухлини MEN1;
- різні вроджені аномалії шлунка та диференціації його тканин (наприклад, синдром Кронхайда-Канади ).
Фактори ризику
Фахівці називають такі фактори ризику розвитку гіперпластичного гастриту, як порушення харчової поведінки; алергія на певні продукти харчування; дефіцит необхідних вітамінів; токсичний вплив алкоголю та канцерогенних сполук, тяжка ниркова недостатність та гіперглікемія. А при лікуванні гіперацидного гастриту та гастроезофагеальної рефлюксної хвороби сильнодіючими препаратами, що пригнічують секрецію кислоти (Омепразол, Пантопразол, Рабепразол тощо), зростає ризик активації росту поліпів, що з'являються в ділянках основних залоз та фовеол (шлункових ямок, в які виходять протоки залоз). Ймовірно, така локалізація патологічного процесу пов'язана з тим, що регенерація слизової оболонки шлунка при її пошкодженні відбувається саме за рахунок клітин слизової оболонки, що покривають ділянки шлункових ямок.
Патогенез
Фахівці також пов'язують патогенез атрофічно-гіперпластичного гастриту тіла та антрального відділу шлунка у випадках тривалого застосування вищезгаданих інгібіторів протонної помпи з можливістю розвитку вузлової гіперплазії нейроендокринних ентерохромафін-подібних клітин (ECLS).
Майже в 40% випадків гіперпластичний гастрит у дитини має форму лімфоцитарного гастриту з ерозіями та наявністю Т-лімфоцитарних інфільтратів (CD4 та CD8 Т-клітин) у верхньому шарі слизової оболонки шлунка. Ця патологія частіше зустрічається у дітей з непереносимістю глютену (целіакією) або синдромом мальабсорбції.
Патогенез гіперпластичного гастриту полягає в надмірній кількості епітеліальних клітин слизової оболонки шлунка, що секретують шлунковий слиз. Очевидно, це відбувається через підвищене вироблення мітогенного поліпептиду TGF-α (трансформуючого фактора росту альфа), молекули якого зв'язуються з рецепторами епідермального фактора росту (EGFR), стимулюючи поділ клітин слизової оболонки шлунка та вироблення муцину, одночасно пригнічуючи синтез кислоти парієтальними клітинами.
Симптоми гіперпластичного гастриту
Симптоми гіперпластичного гастриту неспецифічні та дуже різноманітні, але гастроентерологи до переліку можливих клінічних проявів цієї патології включають наступні: печію, відрижку з гнильним присмаком, наліт на спинці язика, нудоту, підвищене газоутворення, біль в епігастральній ділянці (ниючий, давлячий або спазматичний), блювоту.
Однак, захворювання часто протікає латентно, і першими ознаками майже всіх видів гіперпластичного гастриту є неприємне відчуття тяжкості в шлунку, що виникає невдовзі після їжі (особливо якщо їжа жирна та гостра, а рівень кислотності шлункового соку підвищений).
Так, при ерозивно-гіперпластичному гастриті пацієнти скаржаться на біль у шлунку, який може посилюватися під час ходьби або нахилів тіла. У деяких спостерігаються загострення захворювання навесні з появою крові у калі (мелена). Кров також може бути у блювотних масах.
У більшості випадків гігантського гіпертрофічного гастриту симптоми відсутні. Однак деякі пацієнти можуть відчувати біль під ложем, нудоту з блювотою та діарею. Також відзначаються втрата апетиту та маси тіла, гіпоальбумінемія (низький вміст альбуміну в плазмі крові) та пов'язаний з цим набряк тканини шлунка. Також можлива шлункова кровотеча.
Форми
Наразі немає єдиної класифікації гіперпластичного гастриту, але гастроентерологи використовують так звану Сіднейську систему класифікації гастриту (яка була прийнята учасниками 9-го Всесвітнього конгресу гастроентерологів).
Фахівці наголошують, що – незалежно від локалізації, тяжкості та стадії (загострення чи ремісія) – це хронічний гіперпластичний гастрит. У вітчизняній гастроентерології розрізняють такі види цієї патології:
- Вогнищевий гіперпластичний гастрит або вузлова ендокринноклітинна гіперплазія – це розвиток базально розташованої доброякісної карциноїдної пухлини шлунка (розміром <1-1,5 см), що виникає в результаті гіперплазії ендокринних ентерохромафінних клітин, проліферація яких стимулюється гіпергастринемією (надлишком гормону гастрину). Найчастіше ця патологія спостерігається у пацієнтів із хронічним атрофічним гастритом, дефіцитом вітаміну B12 (перніциозна анемія), а також із мутаціями гена-супресора пухлини MEN1 (що призводить до множинної ендокринної неоплазії).
- Дифузний гіперпластичний гастрит діагностується у випадках, коли гіпертрофічні зміни слизової оболонки шлунка будь-якої етіології носять множинний характер.
- Поверхневий гіперпластичний гастрит характеризується залученням до патологічного процесу лише верхнього одношарового призматичного епітелію слизової оболонки шлунка.
- Поліпний гіперпластичний гастрит, який багато фахівців визначають як атрофічно-гіперпластичний, а офіційно він називається багатофокальним атрофічним гастритом з вогнищевою гіперплазією. Поява множинних поліпів, що складаються з клітин залозистої тканини, на слизовій оболонці стінок шлунка пов'язана з інфекцією Helicobacter pylori, а також з гіпохлоргідрією та гіпергастринемією аутоімунної етіології. Як правило, патологія починає проявлятися в дорослому віці; вона має як вогнищеву, так і дифузну форми.
- Ерозивно-гіперпластичний гастрит або лімфоцитарно-ерозивний гастрит (про який вже згадувалося вище) характеризується не лише лейкоцитарними інфільтратами в слизовій оболонці шлунка та гіпертрофією її складок. Також можуть спостерігатися вузлуватие утворення та ділянки хронічної ерозії слизової оболонки (особливо в області фовеол кардіальних, фундальних та пілоричних залоз). При цьому рівень кислотності шлункового соку може бути різним.
- Гіперпластичний гранулярний гастрит (або гранулярний) класифікується як вогнищева гіпертрофія слизової оболонки, коли на ній утворюються множинні напівсферичні розростання розміром 1-3 мм, що призводить до набряку та горбистості слизової оболонки. При цьому відзначається ригідність її м'язової пластинки, підслизового шару, а також складки слизової та м'язової оболонки шлунка. Типовою локалізацією є антральний відділ, слизова оболонка якого має велику кількість додаткових секреторних клітин із зернистою цитоплазмою та включенням слизових гранул, що виробляють слизовий секрет. Згідно з клінічними спостереженнями, ця патологія частіше виявляється у чоловіків середнього віку.
- Гіперпластичний рефлюкс-гастрит супроводжується закидом вмісту дванадцятипалої кишки в шлунок, що призводить до пошкодження слизового епітелію шлунка компонентами, що входять до складу дуоденального секрету (зокрема, жовчними кислотами).
- Антральний гіперпластичний гастрит або ригідний антральний гастрит проявляється порушенням фізіологічно нормального рельєфу слизової оболонки, аж до зміни напрямку складок, а також наявністю поліпозних утворень на їх поверхні. Через це можуть атрофуватися основні та парієтальні клітини фундальних залоз, що призводить до ахлоргідрії (припинення вироблення соляної кислоти). Крім того, деформується та звужується пілоричний відділ шлунка, зменшується перистальтика шлунка.
Серед рідкісних спадкових патологій відзначається гігантський гіпертрофічний гастрит – хронічний гіпертрофічний поліаденоматозний гастрит або хвороба Менетріє. Вона характеризується гіпертрофією слизової оболонки в шлункових ямках та значним збільшенням шлункових складок, недостатньою секрецією HCl та надмірним виробленням захисного шлункового муцину. Низький рівень соляної кислоти призводить до неможливості перетравлювати білки та засвоювати поживні речовини, що викликає діарею, втрату ваги, периферичні набряки м’яких тканин. Однак, оскільки запалення мінімальне або відсутнє, хвороба Менетріє класифікується в медичній літературі як форма гіперпластичної гастропатії.
Нарешті, існує активний гіперпластичний гастрит, який має три ступені лейкоцитарної (нейтрофільної) інфільтрації вогнищ гіперплазії слизової оболонки. По суті, це хронічний гіперпластичний гастрит, при якому тяжкість запального процесу, що визначається гістологічним дослідженням зразків тканин, ранжується залежно від масштабів проникнення полінуклеарних Т-клітин у структури слизової оболонки шлунка.
Ускладнення і наслідки
Найпоширеніші наслідки та ускладнення гіперпластичного гастриту:
- зміни структури слизової оболонки шлунка з атрофією різного ступеня вираженості;
- пошкодження та зменшення кількості парієтальних клітин, зниження синтезу кислоти та погіршення травних функцій шлунка;
- атонія та порушення моторики шлунка, що призводять до стійкої диспепсії та часткового гастропарезу;
- гіпопротеїнемія (зниження рівня білка в сироватці крові);
- анемія;
- втрата ваги.
Запущений гіперпластичний гранулярний гастрит загрожує розвитком виразки шлунка і навіть раку. Гігантський гіпертрофічний гастрит призводить до гіпохлоргідрії; фахівці відзначають здатність цієї форми патології перероджуватися в ракову пухлину шлунка.
Вогнищева гіперплазія ентерохромафін-подібних клітин слизової оболонки також може призвести до раку шлунка. Поліпозний гіперпластичний гастрит, за деякими даними, переходить у злоякісний стан майже у 20 випадках зі ста.
Діагностика гіперпластичного гастриту
Основним методом, на якому ґрунтується діагностика гіперпластичного гастриту, є ендогастроскопія (ендогастродуоденоскопія). Ендоскопічна інструментальна діагностика дозволяє не тільки візуалізувати патологічно змінені ділянки слизової оболонки шлунка, а й провести біопсію: взяти частинки тканини для подальшого гістохімічного дослідження. Також використовуються рентгенографія, УЗД шлунка, електрогастрографія.
Проводяться лабораторні дослідження, для яких беруться такі аналізи:
- клінічний та біохімічний аналіз крові;
- аналіз крові на еозинофіли;
- Якщо аналіз крові на наявність Helicobacter pylori;
- шлунковий сік для визначення рівня pH;
- аналіз крові на онкомаркер раку шлунка CA72-4;
- аналіз калу.
Що потрібно обстежити?
Як обстежувати?
Які аналізи необхідні?
Диференціальна діагностика
Диференціальна діагностика проводиться з метою диференціації всіх згаданих видів гіперплазії слизової оболонки шлунка від інших гастритів, гастродуоденальних захворювань та онкопатологій шлунка.
До кого звернутись?
Лікування гіперпластичного гастриту
Сьогодні проводиться симптоматичне лікування гіперпластичного гастриту, яке враховує етіологію захворювання, його тип та основні прояви. І, звичайно ж, рівень кислотності шлункового соку.
Якщо тест на H. pylori позитивний, призначається курс ерадикації бактерій, що включає азалідний антибіотик Азитроміцин (Сумамед) – три дні, дві капсули (1 г), а також антибактеріальний препарат макролідної групи Кларитроміцин (Азиклар, Кларицин) – протягом 14 днів, по 500 мг двічі на день. Побічні ефекти цих препаратів включають проблеми зі шлунком, жовчним міхуром і кишечником, головний біль, тахікардію, парестезії тощо.
Якщо pH <5-6, потрібні препарати для зниження кислотної секреції: таблетки Ранітидину (0,3 г один раз на день); Квамател (20 мг двічі на день); Мізопростол (Цайтотек) – одна таблетка тричі на день.
Препарати, що містять субцитрат вісмуту (Вентрісол, Бісмофал, Де-Нол, Сукральф тощо), а також сполуки алюмінію (Гелусил, Компенсан, Гастал тощо), захищають пошкоджену слизову оболонку від впливу шлункової кислоти. Брускопан і Пірензепін (Гастроцепін, Гастрил, Ріабал) допомагають зняти біль. Більш детальну інформацію про дозування, протипоказання та побічні ефекти цих препаратів дивіться у статті Таблетки від виразки шлунка та статті Таблетки від болю в животі.
При атрофії слизової оболонки лікарі рекомендують приймати вітамін Р та вітаміни групи В, особливо ціанокобаламін (В12). Для корекції стану, пов’язаного з гіпопротеїнемією, можна використовувати метіонін (0,5-1,5 г тричі на день протягом двох-трьох тижнів).
При цій патології гомеопатія пропонує багатокомпонентний засіб для парентерального та внутрішнього застосування (щодня або через день) – розчин в ампулах Мукоза композитум.
Хірургічне лікування може бути проведене у випадках тяжкого вогнищевого та поліпозного гіперпластичного гастриту, а також у випадках періодичних шлункових кровотеч.
А як проводиться фізіотерапевтичне лікування, детально описано в публікації - Фізіотерапія при хронічному гастриті
Дієта при гіперпластичному гастриті шлунка має великий терапевтичний потенціал – як і при більшості захворювань травної системи, читайте статтю – Дієта при гастриті
Народні засоби
Традиційне лікування гіперпластичного гастриту передбачає лікування травами у вигляді відварів і водних настоїв, які готуються з розрахунку столова ложка рослинної сировини на 200-250 мл води.
Найчастіше фітотерапія рекомендує використовувати: ромашку (квіти), подорожник (листя), календулу (квіти), перстач та чебрець (траву).
Відвар коренів зозулиного дволистого та вербейника діє як обволікаючий засіб (приймати по 50-60 мл тричі на день). А настій іван-чаю (кіпрію), який приймають по столовій ложці 4 рази на день, допомагає зняти запалення слизової оболонки шлунка.
Додатково про лікування
Профілактика
Поки що профілактика стосується лише порядку та регулярності харчування, яке має бути п'ятиразовим на день і включати трохи більше білкових продуктів. Важливо вживати достатню кількість вітамінів (але в овочах і фруктах без грубої клітковини) та води (не менше п'яти склянок на день).


 [
[