Медичний експерт статті
Нові публікації
Мікоплазмові пневмонії
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Причини мікоплазмової пневмонії
Мікоплазми – це особливий тип мікроорганізмів. Вони не мають клітинної стінки. За морфологією та клітинною організацією мікоплазми подібні до L-форм бактерій, а за розмірами близькі до вірусів.
З носоглотки та урогенітального тракту людини виділено 12 видів мікоплазм, але лише три мають патогенні для людини властивості: Mycoplasma pneumoniae, Mycoplasma hominis, Mycoplasma urealyticum.
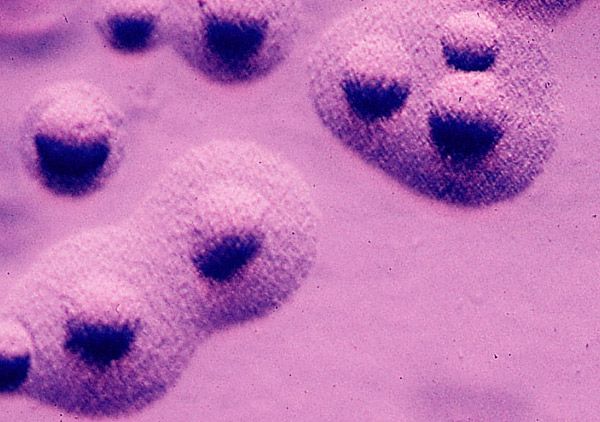
M.pneumoniae вражає слизову оболонку дихальних шляхів, а M.hominis та M.urealyticum – сечостатеву систему (викликають розвиток уретриту, цервіциту, вагініту).
Симптоми мікоплазмової пневмонії
Mycoplasma pneumoniae є поширеною причиною інфекцій дихальних шляхів. M.pneumoniae вперше була виділена в 1930 році під час дослідження атипової пневмонії, а в 1962 році її охарактеризували та класифікували як окремий вид бактерій.
Хвороба передається повітряно-крапельним шляхом.
За даними В. І. Покровського (1995), усі клінічні прояви мікоплазмової пневмонії групуються наступним чином.
- Дихальна система
- верхніх дихальних шляхів (фарингіт, трахеїт, бронхіт);
- легеневі (пневмонія, плевральний випіт, утворення абсцесу).
- Нереспіраторний
- гематологічні (гемолітична анемія, тромбоцитопенічна пурпура);
- ШКТ (гастроентерит, гепатит, панкреатит);
- опорно-руховий апарат (міалгія, артралгія, поліартрит);
- серцево-судинні (міокардит, перикардит);
- дерматологічні (поліморфна еритема, інші висипання);
- неврологічні (менінгіт, менінгоенцефаліт, периферичний та краніальний неврит, мозочкова атаксія);
- генералізовані інфекції (полілімфоаденопатія, септикопіємія).
Мікоплазмова інфекція має інкубаційний період у середньому 3 тижні. Розвитку пневмонії передують клінічні прояви ураження верхніх дихальних шляхів. Початок захворювання поступовий. Хворих турбує помірна загальна слабкість, головний біль, нежить, сухість і біль у горлі, кашель (спочатку сухий, потім з відділенням в'язкого слизового мокротиння). Характерними ознаками кашлю є його тривалість та нападоподібний характер. Під час нападу кашлю його інтенсивність досить виражена. Постійно спостерігається гіперемія задньої стінки глотки, м'якого піднебіння та язичка. При розвитку бронхіту чути жорстке дихання та сухі хрипи. При легкому перебігу мікоплазмового ГРВІ переважно спостерігаються катаральний риніт та фарингіт. При середньотяжкому перебігу спостерігається поєднане ураження верхніх і нижніх дихальних шляхів у вигляді ринобронхіту, фарингобронхіту, назофарингобронхіту. Температура тіла пацієнтів зазвичай субфебрильна.
Вищезазначені симптоми мікоплазмової інфекції посилюються до 5-7-го дня, температура тіла підвищується до 39-40°C і може триматися на цих показниках протягом 5-7 днів, потім знижується до субфебрильної та тримається протягом 7-12 днів, іноді довше. Характерною ознакою мікоплазмової пневмонії є тривалий та сильний кашель з виділенням невеликої кількості в'язкого та слизового мокротиння. Кашель триває щонайменше 10-15 днів. Переважна більшість пацієнтів також відчуває біль у грудях, який посилюється при диханні.
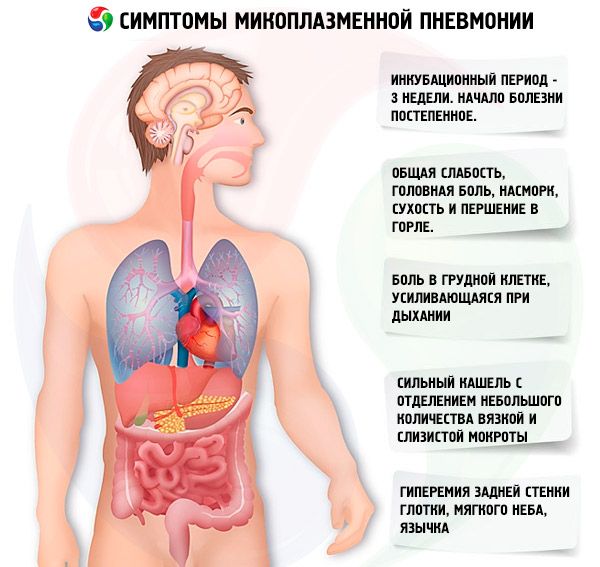
Фізикальні ознаки пневмонії зазвичай з'являються на 4-6-й день хвороби та характеризуються вогнищевим ослабленням везикулярного дихання, крепітацією, дрібнопухирчастими хрипами, вкороченням перкуторного звуку, але це рідкісна ознака. Приблизно у 20% пацієнтів немає фізичних ознак пневмонії, ураження легень діагностується лише за допомогою рентгенологічного дослідження.
У деяких пацієнтів може розвинутися фібринозний або помірно ексудативний плеврит.
Де болить?
Що турбує?
Діагностика мікоплазмової пневмонії
Рентгенологічно мікоплазмова пневмонія може мати такі прояви:
- посилення та потовщення легеневого малюнка, переважно інтерстиціальні зміни у 50% випадків;
- сегментарна та вогнищева інфільтрація легеневої тканини (у 30% пацієнтів); інфільтрат локалізується переважно в нижніх легеневих полях, рідше у верхній та середній частках правої легені, в базальних сегментах. Інфільтрати неоднорідні та неоднорідні, без чітких меж; у 10-40% вони двосторонні;
- обширна часткова інфільтрація (рідкісний варіант).

 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Лабораторна діагностика мікоплазмової пневмонії
Загальний аналіз периферичної крові характеризується переважно нормальною кількістю лейкоцитів (не більше 8 х 10 9 /л), у 10-15% випадків - лейкопенією або лейкоцитозом; регулярним збільшенням кількості лімфоцитів; відсутністю зсуву лейкоцитарної формули вліво; збільшенням ШОЕ.
Слід враховувати, що мікоплазмова пневмонія часто буває змішаною (мікоплазмено-бактеріальною) через додавання бактеріальної мікрофлори (переважно пневмокока). Це, як правило, пізні пневмонії. Первинні мікоплазмові пневмонії розвиваються в перші дні захворювання. Загалом, перебіг мікоплазмової пневмонії найчастіше не важкий, але тривалий. Однак у деяких випадках можливий і важкий перебіг; він зумовлений тяжкістю самої пневмонії або додаванням нереспіраторних проявів мікоплазмової інфекції.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
Діагностичні критерії мікоплазмової пневмонії
При діагностиці мікоплазмової пневмонії необхідно враховувати такі основні принципи.
- Поступовий початок з коротким продромальним періодом, гострий фарингіт, риніт, трахеїт, інтенсивний тривалий кашель з в'язким, важковіддільним слизовим мокротинням.
- Легкі фізичні ознаки пневмонії.
- Наявність позалегеневих (позадихальних) проявів: гемолітична анемія, міокардит, перикардит, гепатит, шкірні висипання, полілімфоаденопатія.
- Позитивні результати серологічної діагностики. Для підтвердження діагнозу мікоплазмової пневмонії антитіла до мікоплазми в крові визначають за допомогою реакції зв'язування комплементу; парні сироватки досліджують з інтервалом 15 днів. Діагностично значущим є 4-кратне збільшення титру антитіл (не менше 1:64).
Культуральна діагностика (посів мокротиння) практично не використовується при мікоплазменній пневмонії через необхідність використання високоселективних середовищ та низьку інформативність методу.
- Виявлення антигенів мікоплазми в мокротинні за допомогою моноклональних антитіл методом імунофлуоресценції або імуноферментним аналізом. В останні роки мікоплазму (її молекули ДНК) виявляють у мокротинні методом полімеразної ланцюгової реакції. Мікоплазму не виявляють під час рутинної бактеріоскопії мазка мокротиння.
Що потрібно обстежити?
До кого звернутись?
Лікування мікоплазмової пневмонії
Мікоплазма має високу чутливість до еритроміцину та нових макролідів (азитроміцину, кларитроміцину тощо), причому нові макроліди є ефективнішими за еритроміцин і вважаються препаратами першої лінії. Тетрацикліни також ефективні проти мікоплазмової пневмонії. Мікоплазма стійка до β-лактамних антибіотиків (пеніцилінів, цефалоспоринів).
Додатково про лікування
Ліки

