Медичний експерт статті
Нові публікації
Дослідження органів дихання
Останній перегляд: 05.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Незважаючи на великі успіхи в розробці спеціальних методів вивчення стану органів дихання, багато методів фізикального обстеження, описаних Р. Лаеннеком, досі мають першочергове значення. Правда, зараз ми намагаємося виявляти лише ті симптоми, які дійсно мають важливе діагностичне значення, розуміючи, що при деяких захворюваннях легень (наприклад, бронхогенному раку чи туберкульозі) виникнення цих симптомів часто свідчить про досить виражену стадію захворювання, і для ранньої діагностики необхідно використовувати більш тонкі методи.
Ще однією відмінністю сучасного етапу дослідження дихальної системи є значно більша увага до фізіології дихання, зв'язку між клінічними ознаками та порушеннями функції зовнішнього дихання, та до функціональних, а не лише анатомічних, змін.
Сучасний етап розуміння патологічних процесів, що відбуваються в органах дихання, неможливий без знання тих захисних механізмів, які перешкоджають проникненню мікроорганізмів, частинок пилу, токсичних речовин, пилку рослин тощо. Окрім анатомічних бар'єрів (гортань, надгортанник, численні відділи та звуження бронхіального дерева), багатої васкуляризації слизової оболонки дихальних шляхів, кашльового рефлексу, дуже важливу роль у захисті органів дихання відіграє мукоциліарний транспорт, що здійснюється миготливим епітелієм бронхів, а також утворення трахеобронхіального секрету, що містить біологічно активні речовини (лізоцим, лактоферин, α1-антитрипсин) та імуноглобуліни всіх класів, що синтезуються плазматичними клітинами, але в першу чергу IgA. На рівні термінальних бронхів, альвеолярних проток та альвеол захисну функцію виконують переважно альвеолярні макрофаги та нейтрофільні гранулоцити з їх вираженим хемотаксисом та фагоцитозом, а також лімфоцити, що секретують лімфокіни, що активують макрофаги. Бронхоасоційована лімфоїдна тканина (БАЛТ), а також реакції гуморального (імуноглобуліни класів А та G) імунітету мають особливе значення в захисних механізмах органів дихання. Важливе місце в захисті легень займає їх повноцінна вентиляція.
Всі ці механізми захисту дихальних шляхів тепер можна і потрібно вивчати у кожного окремого пацієнта, що дозволяє детальніше уявити особливості розвитку захворювання, а отже, і обрати більш раціональне лікування.
При обстеженні органів дихання (яке, як і в усіх інших випадках, починається з розпитування, а потім проводиться огляд, пальпація, перкусія та аускультація ) головним питанням, на яке потрібно відповісти, є визначення переважної локалізації процесу: дихальні шляхи, паренхіма легені чи плевра. Часто одночасно залучаються кілька частин дихальної системи: наприклад, при запаленні частки легені (часткова, або крупозна, пневмонія ) майже завжди спостерігається запалення плевральних листків ( плеврит ), при вогнищевій пневмонії процес найчастіше починається із запалення бронхів ( бронхіт ), а потім розвивається перибронхіальне запалення. Це робить клінічну картину низки легеневих захворювань різноманітною та змушує оцінювати виявлені ознаки з різних позицій.
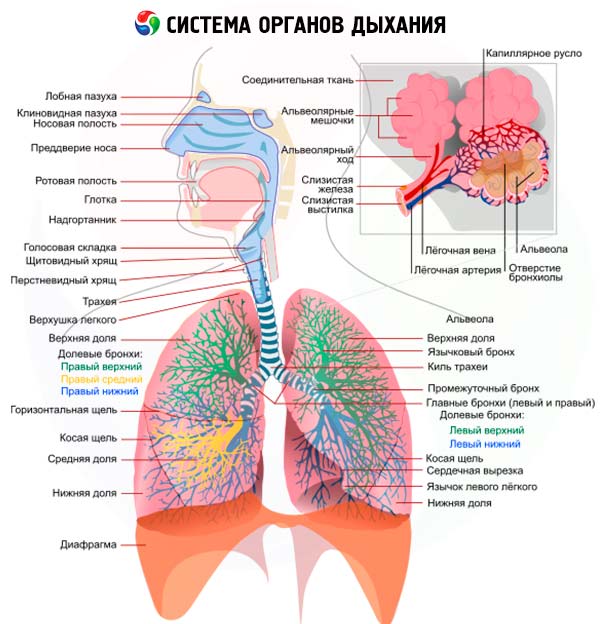
Історія хвороби дихальних шляхів
Безперервне опитування дозволяє виявити особливості розвитку легеневої патології – анамнез захворювання. Загальний принцип «не шкодувати часу на ознайомлення з анамнезом» слід повною мірою використовувати при вивченні захворювань дихальної системи. Уточнюється часова послідовність появи тих чи інших ознак захворювання, особливості його початкового періоду, рецидивів, їх частота та наявність провокуючих факторів, характер та ефективність лікування, виникнення ускладнень.
Так, при гострих легеневих захворюваннях такі загальні симптоми, як нездужання, озноб, лихоманка, можуть виявлятися за кілька днів до легеневих ознак (вірусна пневмонія) або майже одночасно з ними ( пневмококова пневмонія ), а гостро виникла сильна задишка є дуже важливою ознакою бронхіальної астми, гострої дихальної недостатності та пневмотораксу. Необхідно оцінювати отримані результати за допомогою спеціальних методів дослідження (аналізи мокротиння та крові, рентгенографія тощо). Особливе значення мають вказівки на наявність алергічних реакцій (кропив'янка, вазомоторний риніт, набряк Квінке, бронхоспазм) у відповідь на дію таких факторів, як харчові продукти, запахи, ліки (перш за все антибіотики, вітаміни); останнім часом пильна увага приділяється можливості погіршення перебігу бронхіальної астми при застосуванні аспірину та інших нестероїдних протизапальних препаратів («аспіринова астма»).
Важливим етапом розпитування є спроба встановити етіологію захворювання (інфекційну, професійну, лікарську).
Ряд серйозних захворювань легень пов'язаний з більш-менш тривалим контактом з різними виробничими (професійними) факторами, такими як пил, що містить діоксид кремнію, азбест, тальк, залізо, алюміній тощо. Окрім добре відомих професійних пилових захворювань легень ( пневмоконіоз ), зараз все частіше виявляється зв'язок між таким захворюванням легень, як екзогенний алергічний альвеоліт, та численними факторами навколишнього середовища, такими як гниле сіно, сире зерно тощо («легеня фермера», «легеня сировара», «легеня птахівника» тощо). Нерідко дифузні зміни легень виникають у пацієнтів, які отримують такі ліки, як цитостатики, нітрофурани, кордарон та його аналоги, а також тривалу променеву терапію з приводу різних нелегеневих захворювань.
Всі виявлені особливості перебігу захворювання в кінцевому підсумку повинні бути представлені у вигляді відповідного графічного зображення, прикладом якого може бути спостереження за хворим на крупозну пневмонію.
Зрештою, важливу інформацію можна отримати, вивчивши сімейний анамнез (сімейна схильність до бронхолегеневих захворювань, таких як бронхіальна астма, туберкульоз або наявність дефіциту α1-антитрипсину, муковісцидоз ), а також шкідливі звички: куріння є загальновизнаним фактором ризику раку легень, зловживання алкоголем сприяє несприятливому перебігу пневмонії (нагноєння, абсцесування).
Куріння (особливо куріння сигарет) відіграє особливу роль в історії захворювань легень у кожного окремого пацієнта, оскільки воно або викликає, або погіршує перебіг захворювання. Тому лікарю важливо знати (фіксувати) як кількість викурених сигарет на день, так і час куріння пацієнтом (так звані «роки пачки сигарет»). Хронічний бронхіт та емфізема легень, важкі форми хронічної обструктивної хвороби легень, є найпоширенішими у завзятих курців;бронхогенний рак, одна з найпоширеніших злоякісних пухлин у чоловіків і все частіше зустрічається у жінок, безпосередньо пов'язаний з курінням.
Обстеження верхніх дихальних шляхів
Безпосереднє обстеження органів дихання часто починається з огляду грудної клітки. Однак, попередній огляд верхніх дихальних шляхів є більш правильним, через важливу роль, яку різні патологічні зміни у верхніх дихальних шляхах можуть відігравати в розвитку захворювань легень. Само собою зрозуміло, що детальне обстеження верхніх дихальних шляхів є обов'язком отоларинголога. Однак лікар будь-якої спеціальності (і особливо терапевт) повинен знати основні симптоми найпоширеніших захворювань носа, глотки, гортані та володіти найпростішими методами обстеження верхніх дихальних шляхів.
Перш за все, визначається, наскільки вільно пацієнт може дихати носом. Для кращої оцінки носового дихання пацієнта просять по черзі закривати носові ходи, послідовно притискаючи ліве та праве крила носа до носової перегородки. Утруднене носове дихання є поширеною скаргою пацієнтів і виникає, наприклад, при викривленні носової перегородки, гострому та хронічному риніті, синуситі.
Вони уточнюють, чи є у пацієнта відчуття сухості в носі, яке може з'явитися на початковій стадії гострого риніту або спостерігатися постійно у пацієнтів із хронічним атрофічним ринітом. Хворі часто скаржаться на появу виділень з носа. У таких випадках визначається їх кількість (рясні виділення при гострому риніті, мізерні, з утворенням кірочок – при атрофічному риніті), характер (серозні або слизові виділення – при гострому катаральному риніті, водянисті – при вазомоторному риніті, густі та гнійні – при синуситі, серозні – при грипі тощо), а також відзначають, чи однакова кількість виділень з правого та лівого носових ходів.
Велику увагу слід приділяти скаргам пацієнтів на носові кровотечі, які можуть бути пов'язані з місцевими причинами (травми, пухлини, виразкові ураження слизової оболонки носа) або викликані деякими загальними захворюваннями (наприклад, гіпертонія, геморагічний діатез, лейкемія, авітаміноз тощо). Якщо носові кровотечі є, визначається, як часто вони виникають у пацієнта (епізодично чи регулярно), чи є вони мізерними, чи рясними. Мізерні носові кровотечі найчастіше припиняються самостійно. Рясні носові кровотечі (понад 200 мл на добу) можуть супроводжуватися загальними симптомами, характерними для всіх рясних кровотеч (загальна слабкість, падіння артеріального тиску, тахікардія), і вимагати екстрених заходів для їх зупинки (тампонада носа). Слід враховувати, що не завжди можливо правильно визначити об'єм носових кровотеч, оскільки кров, що стікає по задній стінці носоглотки, часто ковтається пацієнтами.
Іноді пацієнти також скаржаться на погіршення нюху ( гіпосмію ) або його повну відсутність. Розлади нюху можуть бути пов'язані як з утрудненням носового дихання, так і з пошкодженням нюхового нерва.
При запаленні навколоносових пазух (лобової, верхньощелепної тощо) біль може з'являтися в області кореня носа, чола, вилиць, іноді іррадіюючи в скроневу область.
Ретельний огляд носової порожнини проводить отоларинголог за допомогою риноскопії, яка передбачає використання спеціальних носових дзеркал. Однак передню частину носової порожнини можна досить добре оглянути, не вдаючись до спеціальних методик. Для цього пацієнт трохи закидає голову назад, чотири пальці (II-V) правої руки кладуть на лоб пацієнта, а великим пальцем тієї ж руки злегка натискають (знизу вгору) на кінчик носа. Також звертайте увагу на наявність болю при пальпації та постукуванні в області кореня носа, його спинки та місць проекції лобових і верхньощелепних навколоносових пазух. Біль, а також набряк м’яких тканин і гіперемія шкіри в цих ділянках можуть з’являтися при пошкодженні носових кісток, запальних захворюваннях навколоносових пазух.
Повне обстеження гортані можливе лише за допомогою ларингоскопії, яку проводить отоларинголог. У випадках, коли пацієнта оглядає лікар іншої спеціальності, аналізуються скарги пацієнта, що вказують на можливе захворювання гортані (наприклад, біль під час розмови та ковтання, характерний гавкіт або, навпаки, беззвучний кашель), виявляються зміни голосу ( охриплость, афонія), відзначаються порушення дихання (гучне, напружене, з утрудненим вдихом), що з'являються, наприклад, при стенозі гортані.
При огляді гортані оцінюються можливі зміни форми (наприклад, внаслідок травми); при пальпації області гортані визначається наявність набряку або болю (внаслідок травматичних ушкоджень, хондроперихондриту тощо).
Додаткові методи обстеження органів дихання
Для уточнення діагнозу, ступеня активності легеневого процесу (загострення, ремісія), функціонального стану дихальної системи велике значення мають додаткові методи клінічного обстеження, такі як аналізи крові (включаючи імунологічні показники), сечі, але особливо аналіз мокротиння, рідини бронхоальвеолярного лаважу, плевральної рідини, а також радіологічні методи, які в останні роки доповнилися томографічними та комп'ютерними томографічними дослідженнями, радіоконтрастними методами (бронхографія, ангіопульмонографія), радіонуклідними та ендоскопічними методами (бронхоскопія, торакоскопія, медіастиноскопія), пункційною біопсією легень, медіастинальних лімфатичних вузлів, спеціальними цитологічними дослідженнями. Особлива увага приділяється вивченню функції зовнішнього дихання.
Необхідність використання додаткових методів дослідження пов'язана також з тим, що в низці спостережень загальний огляд не виявляє змін, особливо на ранніх стадіях захворювання, які клінічно не проявляються (наприклад, бронхогенний рак, дрібний туберкульозний інфільтрат). У цих випадках діагноз залежить від можливості використання додаткових методів.
Дослідження мокротиння
Макроскопічне дослідження мокротиння обговорювалося раніше. Мікроскопічне дослідження мокротиння (забарвлені мазки) може виявити переважання нейтрофілів, що пов'язано з бактеріальною інфекцією (пневмонія, бронхоектазія тощо), що у деяких пацієнтів згодом підтверджується виявленням мікробного росту під час посіву мокротиння, або еозинофілів, що вважається характерним для бронхіальної астми та інших алергічних захворювань легень. При бронхіальній астмі в мокротинні можна виявити спіралі Куршмана (слизовмісні згортки спастично звужених бронхів) та кристали Шарко-Лейдена (припускають, що це залишки еозинофілів). Наявність еритроцитів у мазку вказує на домішку крові як ознаку бронхіальної або легеневої кровотечі. Можна виявити альвеолярні макрофаги, що вказує на те, що матеріал був отриманий з глибоких відділів дихальних шляхів. Якщо вони містять похідні гемоглобіну (сидерофаги, клітини серцевого пороку), можна думати про наявність застою крові в малому колі кровообігу (декомпенсований мітральний порок серця, інші причини серцевої недостатності). Загальна мікроскопія мокротиння може виявити еластичні волокна – ознаку руйнування легеневої тканини (абсцес і гангрена легень, туберкульоз), а також грибкові друзи. Найважливішим методом дослідження мокротиння є ідентифікація бактерій у мазках, забарвлених за Грамом, що дає цінну інформацію про причину запального процесу, насамперед пневмонії, та дозволяє проводити більш цілеспрямоване етіологічне лікування.
Дослідження рідини для лаважу
В останні роки поширення набуло мікроскопічне дослідження рідини, отриманої шляхом промивання (від англ. lavage - промивання) стінок субсегментарних бронхів ізотонічним розчином - бронхоальвеолярної лаважної рідини (БАЛР), яку аспірують тим самим бронхофіброскопом, що й для закапування розчину. Нормальний клітинний склад БАЛР у некурців на 100-300 мл рідини представлений переважно альвеолярними макрофагами (до 90%), паличкоядерними нейтрофілами (1-2%), лімфоцитами (7-12%) та клітинами бронхіального епітелію (1-5%). Важливі діагностичні висновки робляться на основі змін клітинного складу БАЛР, активності альвеолярних макрофагів та низки інших імунологічних та біохімічних показників. Наприклад, при такому поширеному дифузному ураженні легень, як саркоїдоз, лімфоцити переважають над нейтрофілами в БАЛР; виявлення грибків та пневмоцист дозволяє діагностувати рідкісні варіанти бронхолегеневої інфекції.
Плевральна пункція
Дослідження рідини, отриманої шляхом плевральної пункції, має певну діагностичну цінність. Визначається її тип (світла, прозора, каламутна, гнійна, кров'яниста, хілезна), запах та відносна щільність вмісту білка. За наявності ексудату (на відміну від транссудату) відносна щільність та вміст білка в отриманій рідині високі, відповідно, понад 1,015 та 2,5%; наразі замість проби Рівольта визначається співвідношення вмісту білка в плевральній рідині до вмісту білка в плазмі (за наявності ексудату воно понад 0,5).
Рентгенологічні методи дослідження
Особливе значення в діагностиці захворювань дихальних шляхів мають радіологічні методи, які підтверджують діагностичні припущення, що виникають на попередніх етапах обстеження, є достовірними під час динамічного спостереження, а в деяких випадках допомагають уточнити етіологію захворювання ще до отримання результатів бактеріологічних та цитологічних досліджень. Значення радіологічних методів у визначенні локалізації легеневих змін та розумінні сутності процесу є безумовним. Наприклад, бронхопневмонія та грибкові ураження можуть визначатися в будь-якій частині легень, часткові та сегментарні зміни характерні насамперед для пневмонії, інфаркту легені та ендобронхіального росту пухлини.
Наразі флюороскопія використовується значно рідше, оскільки пов'язана з більшим променевим навантаженням, інтерпретація змін значною мірою суб'єктивна, порівняльне динамічне спостереження утруднене, хоча використання телевізійного екрана та відеозапису зображення дозволяє уникнути деяких негативних моментів. Перевагою цього методу є можливість вивчати легені під час дихання, зокрема рухи діафрагми, стан пазух носа, положення стравоходу.
Рентгенівське ( флюорографічне ) дослідження є найбільш об'єктивним, поширеним і по суті основним методом додаткового обстеження, що дозволяє отримати точні дані та оцінити їх у динаміці. Уточнити діагноз допомагає використання косих, бічних положень, положення лордозу (для виявлення верхівкових локалізацій) тощо. При цьому аналізуються особливості легеневої паренхіми, судинної та інтерстиціальної структури (легеневий малюнок), оцінюються корені легень та ряд інших відділів дихальної системи. Більш детально зміни уточнюються під час томографії та комп'ютерної томографії. Ці методи дозволяють виявити патологію бронхів, трахеї (зокрема, її біфуркацій), ущільнень, розташованих на різній глибині. Особливо інформативною в цьому плані є комп'ютерна томографія, яка завдяки використанню комп'ютера, одночасно за короткий час обробляє дані сотень просвічувань певного шару тканини, дозволяє отримати інформацію про дуже дрібні та важкодоступні для звичайного рентгенологічного дослідження утворення.
До радіологічних методів також належить контрастна ангіопульмонографія з введенням йодовмісних речовин (уротраст, верографін), що допомагає виявити особливості судин легеневого кровообігу, а також артерій бронхіального дерева.
Певну діагностичну цінність мають дані, отримані за допомогою радіонуклідних методів: введення радіоактивних ізотопів та подальша оцінка їх розподілу в органах грудної клітки за допомогою спеціальних приладів (сканерів, гамма-камер тощо). У пульмонологічній практиці зазвичай використовуються радіоактивні ізотопи технецію ( 99Tc ), зокрема мічений технецієм альбумін, галій ( 67Ga ), ксенон ( 133Xe ), індій ( 133In ), фосфор ( 32P ). Радіонуклідні методи дозволяють оцінити перфузійні властивості (технецій), регіональну вентиляцію (ксенон), проліферативну клітинну активність інтерстицію, лімфатичних вузлів (галій). Наприклад, це дослідження достовірно виявляє порушення перфузії при тромбоемболії легеневої артерії, накопичення ізотопу галію в медіастинальних лімфатичних вузлах при активному саркоїдозі.
Ендоскопічні методи дослідження
Особливе місце в обстеженні пацієнта із захворюванням легень належить ендоскопічним методам, серед яких бронхоскопія має першочергове значення. За допомогою сучасного бронхофіброскопа можна візуально оцінити характеристики дихальних шляхів від голосової щілини до субсегментарних бронхів, функцію мукоциліарного ескалатора, взяти вміст дихальних трубок на різних рівнях для цитологічного та бактеріологічного дослідження, провести бронхоальвеолярний лаваж з подальшим вивченням отриманого змиву, зробити пункційну біопсію слизової оболонки бронхів, а також трансбронхіальну біопсію прилеглих тканин (лімфатичного вузла, легені). Бронхоскоп також використовується з лікувальною метою, іноді для промивання бронхів та місцевого введення антибактеріальних засобів при бронхоектатичній хворобі (санація бронхів), але особливо для розрідження та відсмоктування слизу з просвіту заблокованих бронхів під час неконтрольованого нападу бронхіальної астми, особливо за наявності картини «німої легені», видалення стороннього тіла.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Показання до бронхоскопії
Показання |
Нотатки |
Кровохаркання. |
Встановити джерело (бажано в період, близький до кінця кровотечі) та зупинити кровотечу. |
Хронічний кашель без видимої причини. |
Може бути ендобронхіальна пухлина, яка не видно на рентгенограмі. |
Затримка одужання від пневмонії. |
Виключити місцеву бронхіальну обструкцію. |
Ателектаз. |
Щоб встановити причину. |
Рак легень. |
Для біопсії, оцінка операбельності. |
Абсцес легені. |
Для виключення бронхіальної обструкції необхідно отримати матеріал для бактеріологічного дослідження та покращення дренажу. |
Чужорідне тіло. |
Видалити. |
Бронхоскопія обов'язкова у пацієнтів з кровохарканням (особливо повторним) або легеневою кровотечею; вона дозволяє визначити джерело (трахея, бронхи, паренхіма) та причину (бронхоектазія, пухлина, туберкульоз) кровотечі.
Серед інших ендоскопічних методів, хоча й рідко використовуються, можна виділити торакоскопію (дослідження плевральних шарів) та медіастиноскопію (дослідження переднього середостіння), однією з основних цілей якої є біопсія відповідних ділянок.
Ультразвукове дослідження (УЗД)
У пульмонології ультразвукове дослідження поки що не дуже інформативне; з його допомогою можна виявити невеликі ділянки ексудату та виконати плевральну пункцію.
Внутрішньошкірні проби
У діагностиці деяких легеневих захворювань використовуються внутрішньошкірні проби, які допомагають встановити наявність атопії (наприклад, алергічний риніт, деякі види бронхіальної астми), причину легеневої еозинофілії; діагностичне значення маютьтуберкулінова проба (особливо в дитячій та підлітковій практиці), проба Квейма (при діагностиці саркоїдозу).
Дослідження функції зовнішнього дихання
Оцінка функціонального стану органів дихання є найважливішим етапом обстеження пацієнта. Функції легень дуже різноманітні: газообмін, регуляція кислотно-лужного балансу, теплообмін, водообмін, синтез біологічно активних продуктів, але однією з основних функцій органів дихання є функція газообміну, яка включає надходження повітря в альвеоли (вентиляція), газообмін в альвеолах (дифузія) та транспорт кисню кров’ю легеневих капілярів (перфузія). Тому особливе місце у вивченні органів дихання займає вивчення функції апарату зовнішнього дихання. Нормальне функціонування цієї системи забезпечує газообмін між зовнішнім і внутрішнім середовищем, а отже, визначає повноту тканинного дихання, саме тому важливо розуміти роль усіх компонентів механізму зовнішнього дихання. Клініцист повинен встановити функціональну спроможність цієї системи, тобто виявити ступінь дихальної недостатності.
Найважливішим методом визначення функції зовнішнього дихання, насамперед вентиляційної функції, є спірографія. Основні спірографічні показники (легеневі об'єми) поділяються на статичні та динамічні. До першої групи належать об'ємні параметри. Перш за все, це життєва ємність легень (ЖЄЛ), тобто об'єм повітря під час максимального видиху, що виробляється після максимального вдиху. З динамічних показників особливе значення має форсована життєва ємність легень (ФЖЄЛ) - об'єм повітря під час найбільш інтенсивного та швидкого видиху, який становить 80-85% від ЖЄЛ за першу секунду видиху (ОФВ1) (тест Тіффено). На ФЖЄЛ впливає стан бронхіальної прохідності: чим менший просвіт бронхів, тим утрудненіший видих, тим менший об'єм форсованого видиху.
Ще одним динамічним показником є об'ємна швидкість форсованого вдиху та видиху (у нормі 5-7 л/с) та під час спокійного дихання (у нормі 300-500 мл/с) – вона визначається спеціальним приладом, пневмотахометром, і відображає стан прохідності бронхів: зниження швидкості видиху є ознакою бронхіальної обструкції.
Параметри частоти дихання зображуються графічно шляхом побудови кривих «потік-об’єм», на яких кожна точка відповідає певному відсотку від ФЖЕЛ: по осі ординат відкладається швидкість потоку повітря (у літрах за 1 с), по осі абсцис – об’єм форсованого видиху (у відсотках або літрах), а в момент форсованого видиху визначаються пікова та миттєва об’ємні швидкості потоку (МОП). При бронхіальній обструкції крива зміщена вліво та має пологу кінцеву частину, при обмеженні легень – вправо та за формою не відрізняється від норми.
Дифузійну здатність легень можна визначити за допомогою чадного газу (CO), що протікає через мембрану (подібно до O2): при вдиханні CO розраховується швидкість дифузії, яка знижується (іноді значно) при тяжких ураженнях альвеолярної мембрани та інтерстицію легень.
При оцінці функції дихання велике клінічне значення мають визначення парціального тиску кисню та вуглекислого газу, а також pH артеріальної крові.
Стан капілярного русла (перфузія або транспорт кисню кров’ю) оцінюється шляхом вдихання чистого кисню: недостатнє підвищення PO2 в артеріальній крові після вдихання свідчить про погану перфузійну здатність легень.
До кого звернутись?

