Медичний експерт статті
Нові публікації
Урогенітальний хламідіоз
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
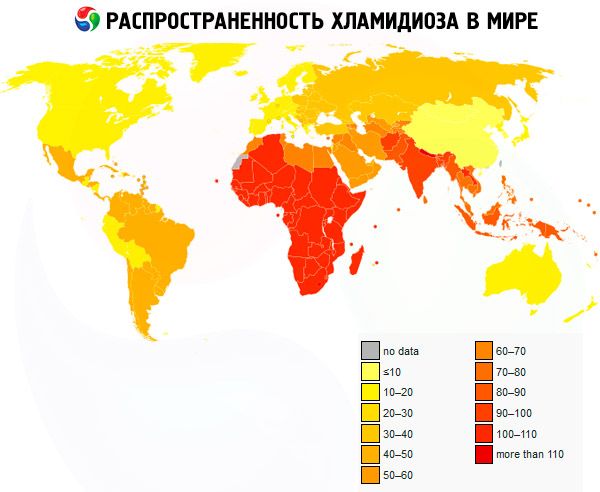
Урогенітальний хламідіоз є одним з найпоширеніших захворювань серед інфекцій, що передаються статевим шляхом.
Хламідіоз – поширене захворювання в Європі. Наразі щонайменше 50% сексуально активних молодих жінок інфіковані хламідіозом. Механізм передачі інфекції зазвичай статевий.
Причини урогенітального хламідіозу
Хламідії належать до окремої групи мікроорганізмів еубактеріальної природи. Вони можуть інфікувати широкий спектр господарів та викликати різні захворювання. Мікроорганізми об'єднані в один рід Chlamydia, що належить до однієї родини Chlamydiaceae, що входить до порядку Chlamydiales. Відомі три види хламідій - C. pneumoniae, C. psittaci, C. trachomatis.
Симптоми урогенітального хламідіозу
Жінки:
- часто безсимптомний;
- виділення зі статевих шляхів;
- дизурія (якщо виключені інші інфекції сечовивідних шляхів);
- біль у нижній частині живота;
- нерегулярні кровотечі зі статевих шляхів;
- диспареунія.
Чоловіки:
- виділення з уретри;
- дизурія;
- свербіж під час сечовипускання;
- біль у придатку яєчка.
Діти:
- кон'юнктивіт у новонароджених;
- пневмонія у дітей протягом перших 6 місяців життя.
Хламідійний цервіцит є найпоширенішим первинним проявом хламідійної урогенітальної інфекції у жінок. Захворювання часто протікає безсимптомно. Іноді пацієнтки скаржаться на незначні виділення зі статевих органів, також може спостерігатися вагінальний свербіж, дизурія та кровотечі в міжменструальний період. Хламідійний цервіцит характеризується жовтими слизисто-гнійними виділеннями з цервікального каналу. Хламідії можуть вражати придатки матки та тазову очеревину, що призводить до розвитку запальних захворювань органів малого тазу.
У вагітних жінок часто спостерігаються зміни в перебігу захворювання. При ураженні хламідіозом труб та ендометрія порушується процес імплантації заплідненої яйцеклітини та формування плаценти, що сприяє розвитку вторинної плацентарної недостатності. Хламідії можуть вражати плаценту та оболонки, викликаючи утворення патогенних імунних комплексів, що значно порушує функцію плаценти як органу, що забезпечує плід адекватним харчуванням під час дихання. У таких випадках у плаценті виявляються ознаки виснаження компенсаторно-адаптаційних реакцій, інволюційно-дистрофічні процеси, дисоціація розвитку стромальних елементів та ворсинок, надмірне відкладення фібриноїду та лімфоцитарна інфільтрація. Морфофункціональні зміни плаценти призводять до плацентарної недостатності, що, у свою чергу, призводить до затримки розвитку та гіпотрофії плода. Ризик пошкодження плаценти найвищий при інфікуванні жінки під час вагітності. У випадках, коли вагітність настає на тлі хронічної хламідійної інфекції, наявність у жінки антихламідійних антитіл запобігає поширенню інфекційного процесу.
Де болить?
Що турбує?
Форми
Жінки:
- цервіцит;
- ВЗОМТ;
- уретрит;
- перигепатит.
Чоловіки:
- уретрит;
- епідидиміт.
Чоловіки та жінки:
- проктит;
- кон'юнктивіт;
- Синдром Рейтера;
- венерична лімфогранульома.
Діти:
- уретрит;
- вульвовагініт;
- проктит;
- кон'юнктивіт;
- венерична лімфогранульома.
Новонароджені та немовлята:
- кон'юнктивіт у новонароджених;
- пневмонія у дітей у перші 6 місяців життя.
Ускладнення і наслідки
Діагностика урогенітального хламідіозу
Лабораторні методи діагностики:
- Пряма імунофлуоресценція (ПІФ) є відносно простим методом і доступний практично будь-якій лабораторії. Чутливість та специфічність методу залежать від якості використовуваних люмінесцентних антитіл. Через можливість отримання хибнопозитивних результатів, метод ПІФ не може бути використаний у судово-медичній експертизі. Крім того, цей метод не рекомендується для дослідження матеріалів, отриманих з носоглотки та прямої кишки.
- Культуральний метод – посів клітинної культури, вважається пріоритетним для лабораторної діагностики хламідійної інфекції, особливо для судово-медичної експертизи, він є більш специфічним, ніж ПІФ, незамінним у визначенні виліковності хламідіозу, оскільки інші методи можуть давати спотворені результати. Однак чутливість методу залишається низькою (у межах 40-60%).
- Імуноферментний аналіз (ІФА) для виявлення антигену рідко використовується для діагностики через його низьку чутливість.
- Методи ампліфікації нуклеїнових кислот (NAAT) вважаються високоспецифічними та чутливими і можуть бути використані для скринінгу, особливо для дослідження клінічних матеріалів, отриманих неінвазивним шляхом (сеча, еякулят). Специфічність методів становить 100%, чутливість – 98%. Ці методи не вимагають життєздатності збудника, але необхідно дотримуватися суворих вимог до умов транспортування клінічного матеріалу, що може суттєво вплинути на результат аналізу. До цих методів належать ПЛР та ПЛР у реальному часі. Новий та перспективний метод NASBA (Nucleic Acid Based-Amplification) у реальному часі дозволяє визначити життєздатний збудник та замінити метод культивування.
- Серологічні методи (мікроімунофлуоресценція, імуноферментні) мають обмежену діагностичну цінність і не можуть бути використані для діагностики урогенітальної хламідійної інфекції, тим більше для контролю одужання. Виявлення IgM AT може бути використано для діагностики пневмонії у новонароджених та дітей перших 3 місяців життя. При обстеженні жінок із ЗЗОМТ, безпліддям виявлення 4-кратного збільшення титру IgG AT при дослідженні парних сироваток крові є діагностично значущим. Підвищення рівня IgG AT до хламідій (до серотипу венеричної лімфогранульоми) вважається підставою для обстеження пацієнтки з метою виключення венеричної лімфогранульоми.
Проведення тесту на визначення чутливості хламідій до антибіотиків недоцільне. Взяття клінічних зразків проводиться:
- у жінок зразки беруться з цервікального каналу (діагностичні методи: посів, PIF, ПЛР, ІФА) та/або уретри (посівний метод, PIF, ПЛР, ІФА) та/або піхви (ПЛР);
- у чоловіків зразки беруться з уретри (метод посіву, PIF, ПЛР, ІФА) або досліджується перша порція сечі (ПЛР, LCR). Пацієнт повинен утриматися від сечовипускання протягом 2 годин перед взяттям зразка;
- У інфікованих новонароджених зразки беруть з кон'юнктиви нижньої повіки та з носоглотки; у дівчаток також досліджують виділення з вульви.
Техніка взяття матеріалу залежить від використовуваних методів.
Наразі для діагностики використовується така термінологія: свіжий (неускладнений хламідіоз нижніх сечостатевих шляхів) та хронічний (тривалий, персистуючий, рецидивуючий хламідіоз верхніх сечостатевих шляхів, включаючи органи малого тазу). Далі слід вказати місцеву діагностику, включаючи екстрагенітальну локалізацію. Хламідійна інфекція проявляється після інкубаційного періоду, тривалість якого коливається від 5 до 40 днів (в середньому 21 день).
Якщо розвиваються ускладнення, потрібна консультація суміжних фахівців.
Діяльність лікаря при встановленні діагнозу хламідійної інфекції
- Інформування пацієнта про діагноз.
- Надання інформації про поведінку під час лікування.
- Збір статевого анамнезу.
- Виявлення та обстеження статевих контактів проводиться залежно від клінічних проявів захворювання та передбачуваного періоду інфікування – від 15 днів до 6 місяців.
- Якщо хламідіоз виявлено у породіллі, жінки, яка народила, або вагітної жінки, яка не отримала своєчасного лікування, новонародженого обстежують, беручи матеріал з кон'юнктивальних мішків обох очей. Якщо у новонародженого виявлено хламідійну інфекцію, обстежують його батьків.
- За наявності хламідійної інфекції статевих органів, прямої кишки та глотки у дітей у постнатальному періоді слід підозрювати сексуальне насильство. Слід враховувати, що перинатально набутий C. trachomatis може персистувати у дитини до 3 років. Також слід обстежити братів і сестер інфікованої дитини. Про факт сексуального насильства слід повідомити правоохоронні органи.
- Проведення епідеміологічних заходів серед контактних осіб (санація епідеміологічного вогнища) здійснюється спільно з районним епідеміологом:
- обстеження та перевірка контактних осіб;
- виписка з лабораторних даних;
- визначення необхідності лікування, його обсягу та періоду спостереження.
- Якщо контактні особи проживають на інших територіях, до територіального КВУ надсилається наряд-замовлення.
- Якщо лікування не дає результатів, рекомендується розглянути такі можливі причини:
- хибнопозитивний результат тесту;
- недотримання режиму лікування, неадекватна терапія;
- повторний контакт з нелікованим партнером;
- зараження від нового партнера;
- інфікування іншими мікроорганізмами.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Навчання пацієнтів
Навчання пацієнтів має бути спрямоване на запобігання поширенню інфекції.
Що потрібно обстежити?
До кого звернутись?
Лікування урогенітального хламідіозу
Урогенітальний хламідіоз можна ефективно лікувати антибіотикотерапією. Венерологи рекомендують такі препарати: азитроміцин, доксициклін, еритроміцин або офлоксацин. Вагітним жінкам рекомендується приймати еритроміцин або амоксицилін.
Додатково про лікування
Прогноз
Якщо терапія недостатня, можуть розвинутися ускладнення.
- Жінки зі слизисто-гнійними виділеннями з цервікального каналу, симптомами аднекситу, безпліддям.
- Особи, які мали статевий контакт з особою, інфікованою хламідіозом.
- Люди, які проходять тестування на інші ІПСШ.
- Новонароджені, народжені від матерів, які перенесли хламідійну інфекцію під час вагітності.