Медичний експерт статті
Нові публікації
Ідіопатичний гемосидероз легень
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Ідіопатичний легеневий гемосидероз – це захворювання легень, що характеризується повторними крововиливами в альвеоли та хвилеподібним рецидивуючим перебігом, гіпохромною анемією та хвилеподібним рецидивуючим перебігом.
Етіологія та патогенез захворювання вивчені недостатньо. Передбачається вроджена недостатність еластичних волокон дрібних та середніх легеневих судин, що призводить до їх розширення, стазу крові та проникнення еритроцитів через стінку судини. Більшість дослідників вважають гемосидероз легень імуноалергічним захворюванням. У відповідь на сенсибілізуючий агент утворюються аутоантитіла, розвивається антиген-антитілова реакція, органом шоку для якої є легені, що призводить до розширення капілярів, стазу та діапедезу еритроцитів у легеневу тканину з відкладенням у ній гемосидерину.
Причини ідіопатичного гемосидерозу легень
Причина невідома. Передбачається вроджена недостатність еластичних волокон судин легеневого кола кровообігу, насамперед мікроциркуляторного русла, що призводить до розширення легеневих капілярів, вираженого уповільнення кровотоку, діапедезу еритроцитів в альвеоли, легеневу паренхіму з подальшим відкладенням у ній гемосидерину. Існує точка зору на можливу роль вродженої аномалії судинних анастомозів між бронхіальними артеріями та легеневими венами.
Однак останнім часом найбільшого поширення набула теорія імунокомплексного походження захворювання. Можливо, що антитіла утворюються до компонентів судинної стінки легень з подальшим утворенням комплексів антиген-антитіло переважно в мікроциркуляторному руслі легень, що призводить до некрозу судинної стінки з крововиливами в альвеоли та паренхіму легень. Також не виключається головна роль цитотоксичної дії імунних лімфоцитів на судинну стінку.
Для ідіопатичного легеневого гемосидерозу характерні такі геоморфологічні зміни:
- заповнення альвеол еритроцитами;
- виявлення в альвеолах, альвеолярних протоках та респіраторних бронхіолах, а також в інтерстиціальній тканині великої кількості альвеолярних макрофагів, заповнених частинками гемосидерину;
- потовщення альвеол та міжальвеолярних перегородок;
- розвиток дифузного пневмосклерозу та дегенеративних змін еластичної тканини легені в міру прогресування захворювання;
- порушення структури базальної мембрани капілярів міжальвеолярних перегородок (за даними електронно-мікроскопічних досліджень)
Симптоми ідіопатичного гемосидерозу легень
Ідіопатичний легеневий гемосидероз може бути гострим або хронічним з повторними загостреннями. Гострий перебіг характерний переважно для дітей.
Скарги пацієнтів під час гострого перебігу або загострення захворювання досить типові. Хворих турбує кашель з відділенням кров'янистого мокротиння. Кровохаркання є одним з основних симптомів захворювання і може бути значно вираженим (легенева кровотеча). Випадки без кровохаркання дуже рідкісні. Крім того, пацієнти скаржаться на задишку (особливо під навантаженням), запаморочення, шум у вухах, миготіння мушок перед очима. Ці скарги зумовлені переважно розвитком анемії внаслідок тривалого кровохаркання. Розвиток дифузного пневмосклерозу при прогресуючому перебігу захворювання також має значення у виникненні задишки. У багатьох пацієнтів спостерігається біль у грудях, суглобах, животі, підвищується температура тіла, можлива значна втрата ваги.
Коли настає ремісія, здоров'я пацієнтів значно покращується, і вони можуть взагалі не скаржитися або їхні скарги можуть бути незначними. Тривалість ремісії варіюється, але після кожного загострення, як правило, вона зменшується.
Де болить?
Що турбує?
Діагностика ідіопатичного гемосидерозу легень
При огляді пацієнтів звертається увага на блідість шкіри та видимих слизових оболонок, жовтяничні склери та ціаноз. Вираженість блідості залежить від ступеня анемії, а ціанозу – від ступеня дихальної недостатності. Перкусія легень виявляє притуплення перкуторного звуку (переважно в нижніх відділах легень). При великих крововиливах у легеневу тканину притуплення перкуторного звуку значно вираженіше і бронхіальне дихання чути вище зони притуплення звуку. Часто у таких хворих, особливо при гострому або тяжкому загостренні захворювання, діагностують двосторонню пневмонію. Аускультація легень виявляє важливу ознаку ідіопатичного легеневого гемосидерозу – поширену крепітацію; чути вологі дрібнопухирчасті та сухі хрипи. При розвитку бронхоспастичного синдрому різко збільшується кількість сухих хрипів (свистів та гудіння). Під час аускультації серця звертається увага на приглушені тони; при розвитку хронічного легеневого серця визначається акцент другого тону на легеневій артерії; При декомпенсації легеневого серця печінка збільшується. У 1/3 пацієнтів збільшення печінки спостерігається навіть за відсутності декомпенсованого легеневого серця. Селезінка може збільшуватися.
Ідіопатичний легеневий гемосидероз може ускладнюватися тяжкою інфарктною пневмонією (вона може бути обширною та супроводжуватися тяжкою дихальною недостатністю), рецидивуючим пневмотораксом, сильною кровотечею. Ці ускладнення можуть призвести до смерті.
Лабораторні дані
- Загальний аналіз крові – типова гіпохромна анемія. Вона проявляється зниженням рівня гемоглобіну, кількості еритроцитів, кольорового показника, анізоцитозом, пойкілоцитозом. Анемія може бути значно вираженою. Також спостерігається ретикулоцитоз.
При тяжкому загостренні легеневого гемосидерозу, а також при розвитку інфарктної пневмонії з'являється виражений лейкоцитоз, лейкоцитарна формула зміщується вліво, а ШОЕ збільшується. Еозинофілія зустрічається у 10-15% пацієнтів.
- Загальний аналіз сечі – без суттєвих змін, але іноді виявляється білок та еритроцити.
- Біохімічний аналіз крові – підвищується вміст білірубіну, аланін-амінотрансферази, альфа2- та гамма-глобулінів, знижується вміст заліза, збільшується загальна залізозв'язуюча здатність сироватки крові.
- Імунологічні дослідження – суттєвих змін не виявлено. У деяких пацієнтів може спостерігатися зменшення кількості Т-лімфоцитів, підвищення імуноглобулінів та поява циркулюючих імунних комплексів.
- Аналіз мокротиння. Виявляються еритроцити та сидерофаги – альвеолярні макрофаги, навантажені гемосидерином. Аналіз мокротиння слід проводити часто, оскільки одноразове дослідження може бути неінформативним.
- Вивчення рідини бронхіального лаважу – у водах бронхіального лаважу виявляються сидерофаги.
- Аналіз пункції кісткового мозку – мієлограма характеризується зменшенням кількості сидеробластів – клітин червоного кісткового мозку, що містять грудочки заліза. Може бути виявлена ознака посилення еритропоезу – збільшення кількості нормобластів (ймовірно, як прояв компенсаторної реакції на розвиток анемії).
 [ 20 ]
[ 20 ]
Інструментальні дослідження
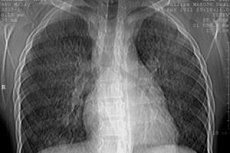
Рентгенологічне дослідження легень. Рентгенологічне дослідження може виявити такі стадії захворювання:
- I стадія – зниження прозорості легеневої тканини (вуалеподібне потемніння обох легень), що зумовлене дифузними дрібними крововиливами в легеневу тканину;
- II стадія – проявляється наявністю множинних дрібних округлих вогнищ діаметром від 1-2 мм до 1-2 см, дифузно розсіяних по всіх легеневих полях. Ці вогнища поступово розсмоктуються протягом 1-3 тижнів. Поява нових вогнищ збігається з фазою загострення захворювання;
- III стадія – характеризується появою обширного інтенсивного потемніння, яке дуже нагадує інфільтративне потемніння при пневмонії. Поява такого інтенсивного потемніння зумовлена розвитком набряку та запалення навколо місць крововиливу. Характерною рисою цієї стадії, як і другої, є досить швидке зникнення та повторна поява інфільтратів в інших ділянках легень, де стався крововилив;
- IV стадія – виявляється інтенсивний інтерстиціальний фіброз, який розвивається внаслідок повторних крововиливів та організації фібрину в альвеолах.
Зазначені рентгенологічні зміни зазвичай двосторонні та вкрай рідкісні, якщо вони односторонні.
Збільшення внутрішньогрудних лімфатичних вузлів є рідкістю, але може спостерігатися у 10% пацієнтів.
При розвитку хронічної легеневої гіпертензії виявляється випинання конуса легеневої артерії та розширення правих відділів серця. При розвитку пневмотораксу визначається частковий або повний колапс легені.
Перфузійна сцинтиграфія легень. Ідіопатичний гемосидероз характеризується важкими двосторонніми порушеннями легеневого кровотоку.
Дослідження вентиляційної здатності легень. У міру прогресування захворювання розвивається рестриктивна дихальна недостатність, що характеризується зниженням ЖЕЛ. Досить часто визначається порушення бронхіальної прохідності, про що свідчить зниження ОФВ1, індексу Тіффно та показників пікфлоуметрії.
ЕКГ. Прогресуюча анемія призводить до розвитку міокардіодистрофії, що викликає зменшення амплітуди зубця Т у багатьох відведеннях, перш за все у лівих грудних відведеннях. При значно вираженій міокардіодистрофії можливе зменшення інтервалу ST вниз від ізолінії, поява різних видів аритмій (найчастіше шлуночкової екстрасистолії). З розвитком хронічної легеневої гіпертензії з'являються ознаки гіпертрофії міокарда правого передсердя та правого шлуночка.
Аналіз газів крові. При розвитку тяжкої дихальної недостатності з'являється виражена артеріальна гіпоксемія.
Гістологічне дослідження біопсії тканини легені. Біопсія тканини легені (трансбронхіальна, відкрита біопсія легені) проводиться дуже обмежено, лише тоді, коли діагностувати захворювання абсолютно неможливо. Таке максимальне звуження показань до біопсії легені пов'язане з підвищеним ризиком крововиливу.
Гістологічне дослідження біоптатів легеневої тканини виявляє велику кількість гемосидерофагів в альвеолах, а також виражені ознаки фіброзу інтерстиціальної тканини.
Ультразвукове дослідження органів черевної порожнини. При тривалому перебігу захворювання часто виявляється збільшення печінки та селезінки.
Діагностичні критерії ідіопатичного легеневого гемосидерозу
Основними діагностичними критеріями ідіопатичного легеневого гемосидерозу можна вважати наступні:
- повторне та тривале кровохаркання, що існує;
- задишка, що неухильно прогресує зі збільшенням тривалості захворювання;
- дрібнопухирчасті дифузні аускультативні прояви, хрипи;
- характерною рентгенологічною картиною є раптова поява множинних вогнищевих тіней по всіх легеневих полях та їх досить швидке спонтанне зникнення (протягом 1-3 тижнів), розвиток інтерстиціального фіброзу;
- виявлення сидерофагів у мокротинні – альвеолярних макрофагів, навантажених гемосидерином;
- гіпохромна анемія, знижений вміст заліза в крові;
- виявлення сидерофагів та інтерстиціального фіброзу в біоптатах тканини легень;
- негативні туберкулінові проби.
Програма скринінгу ідіопатичного легеневого гемосидерозу
- Загальні аналізи крові та сечі.
- Біохімічний аналіз крові: вміст загального білка та білкових фракцій, білірубіну, амінотрансфераз, серомукоїду, фібрину, гаптоглобіну, заліза.
- Імунологічні дослідження: вміст В- та Т-лімфоцитів, субпопуляції Т-лімфоцитів, імуноглобуліни, циркулюючі імунні комплекси.
- Дослідження мокротиння: цитологічний аналіз, визначення Mycobacterium tuberculosis, атипових клітин, сидерофагів.
- Рентгенологічне дослідження легень.
- ЕКГ.
- Вивчення функції зовнішнього дихання - спірографія.
- Ультразвукове дослідження серця, печінки, селезінки, нирок.
- Дослідження рідини бронхіального лаважу: цитологічний аналіз, визначення сидерофагів.
- Біопсія легень.
Приклад формулювання діагнозу ідіопатичного легеневого гемосидерозу
Ідіопатичний легеневий гемосидероз, гостра фаза, рентгенологічно II стадія, дихальна недостатність II стадії. Хронічна залізодефіцитна анемія середнього ступеня тяжкості.
Що потрібно обстежити?
Які аналізи необхідні?
Диференціальна діагностика
Диференціально-діагностичні відмінності між ідіопатичним легеневим гемосидерозом та гематогенно-дисемінованим туберкульозом
Знаки |
Ідіопатичний легеневий гемосидероз |
Гематогенно дисемінований туберкульоз легень |
Інтенсивність кровохаркання |
Найчастіше спостерігаються прожилки крові в мокротинні, іноді інтенсивно кров'янисте мокротиння, рідко спостерігається сильна легенева кровотеча |
Кров'яні прожилки в мокротинні, дуже часто «криваве харкотіння», «криваві згустки», дуже часто – тяжка легенева кровотеча |
Загальний аналіз мокротиння |
Виявлені еритроцити та велика кількість сидерофагів – альвеолярних макрофагів, заповнених гемосидерином |
Виявляється багато еритроцитів, сидерофаги нетипові та зустрічаються дуже рідко. |
| Мікобактерії туберкульозу в мокротинні | Не виявлено | Виявляються |
Динаміка вогнищевих уражень у легенях під час рентгенологічного дослідження |
Характерним є спонтанний зворотний розвиток |
Немає спонтанного зворотного розвитку |
Поява порожнин у легенях |
Нетипово |
Типовий |
Біопсія тканини легень |
Виявлення великої кількості сидерофагів та інтерстиціального фіброзу |
Сидерофаги не виявлені |
Ефективний метод лікування |
Глюкокортикоїдна терапія |
Протитуберкульозна терапія |
Диференціальна діагностика ідіопатичного легеневого гемосидерозу
- Гематогенно дисемінований туберкульоз легень
Основні прояви гематогенно дисемінованого туберкульозу легень описані у статті « Пневмонія ». Слід наголосити, що існують великі диференціально-діагностичні труднощі через спільність симптомів двох захворювань. Кровохаркання, задишка, слабкість, втрата ваги, дрібнопухирчасті хрипи, крепітація, дисеміновані вогнищеві зміни в легенях під час рентгенологічного дослідження спостерігаються як при діопатичному гемосидерозі, так і при гематогенно дисемінованому туберкульозі легень.
Кровохаркання, анемія, наростаюча слабкість, втрата ваги змушують нас диференціювати ідіопатичний легеневий гемосидероз від раку легень. Основні принципи діагностики раку легень описані у статті « Пневмонія ». Також слід враховувати такі ознаки:
- при раку в мокротинні виявляються еритроцити та ракові (атипові) клітини; при ідіопатичному легеневому гемосидерозі виявляються еритроцити та сидерофаги;
- при раку легень ніколи не відбувається спонтанного зникнення радіологічних ознак захворювання; при легеневому гемосидерозі вогнищеві тіні спонтанно зникають з настанням ремісії;
- При центральному раку легені виявляється розширення та розмитість контурів кореня легені; для ідіопатичного гемосидерозу розширення коренів легень нетипове.
- Застійний легеневий гемосидероз
Легеневий гемосидероз може розвинутися внаслідок недостатності кровообігу, що виникає із застоєм у малому колі кровообігу. У цьому випадку також може виникати кровохаркання, а під час аускультації легень виявляються крепітація та дрібнопухирчасті хрипи, а в мокротинні можуть бути виявлені сидерофаги. Застійний легеневий гемосидероз діагностується досить просто на основі клінічної картини основного захворювання серця, що призвело до застою в легенях (пороки серця, дотаційна кардіоміопатія, кардіосклероз тощо), та рентгенологічних ознак застою в малому колі кровообігу. Зазвичай немає потреби в біопсії легень.
- Пневмонія
Кровохаркання, а також потемніння в легенях у вигляді вогнищевої інфільтрації під час рентгенологічного дослідження роблять необхідним диференціацію ідіопатичного легеневого гемосидерозу від пневмонії, включаючи крупозну пневмонію.
- Синдром Гудпасчера
Наявність кровохаркання, задишки, анемії та подібних аускультативних проявів робить необхідною диференціальну діагностику легеневого вірусного гемосидерозу та синдрому Гудпасчера. Це представлено у статті « Синдром Гудпасчера ».
Лікування ідіопатичного гемосидерозу легень
Лікування проводиться наступним чином.
Призначають глюкокортикоїдні препарати. Вони пригнічують аутоімунні реакції та зменшують проникність судин. Преднізолон зазвичай застосовується в добовій дозі 30-50 мг. Після покращення стану дозу преднізолону поступово знижують (протягом 3-4 місяців) до підтримуючої дози (5-7,5 мг на добу), яку приймають протягом кількох місяців.
Існує метод комбінованого лікування масивним плазмаферезом у поєднанні з цитостатиками. За допомогою плазмаферезу виробляються антитіла, що видаляються з плазми, а цитостатики зменшують вироблення нових антитіл. Зазвичай використовують азатіоприн та хлорофосфан. Останній призначають по 400 мг через день, курс лікування становить 8-10 г.
Ефективним є комбіноване лікування преднізолоном, препаратами заліза в поєднанні з антикоагулянтними та антиагрегантними засобами (гепарин, курантил, трентал).
Через розвиток залізодефіцитної анемії пацієнтам слід регулярно приймати залізовмісні препарати – ферроплекс, тардиферон, конферон тощо.
При розвитку хронічного легеневого серця проводиться лікування, спрямоване на зниження легеневої гіпертензії.

