Медичний експерт статті
Нові публікації
Синдром Гудпасчера: причини, симптоми, діагностика, лікування
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
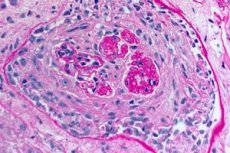
Синдром Гудпасчера – це аутоімунний синдром, що включає альвеолярну легеневу кровотечу та гломерулонефрит, спричинений циркулюючими антитілами до гліобластоми. Синдром Гудпасчера найчастіше розвивається у людей з генетичною схильністю, які курять сигарети, але можливими додатковими факторами є вдихання вуглеводнів та вірусні інфекції дихальних шляхів. Симптоми синдрому Гудпасчера включають задишку, кашель, втому, кровохаркання та/або гематурію. Синдром Гудпасчера підозрюється у пацієнтів з кровохарканням або гематурією та підтверджується наявністю антитіл до гліобластоми в крові. Лікування синдрому Гудпасчера включає плазмаферез, глюкокортикоїди та імуносупресанти, такі як циклофосфамід. Прогноз сприятливий, якщо лікування розпочато до розвитку дихальної або ниркової недостатності.
Синдром Гудпасчера вперше був описаний Гудпасчером у 1919 році. Синдром Гудпасчера являє собою поєднання гломерулонефриту та альвеолярної кровотечі за наявності антитіл до ГБМ. Синдром Гудпасчера найчастіше проявляється як поєднання дифузної альвеолярної кровотечі та гломерулонефриту, але іноді викликає ізольований гломерулонефрит (10-20%) або ураження легень (10%). Чоловіки хворіють частіше, ніж жінки.
Що викликає синдром Гудпасчера?
Причина захворювання точно не встановлена. Передбачається генетична схильність до синдрому Гудпасчера, її маркером вважається наявність HLA-DRW2. Існує точка зору на можливу роль перенесеної вірусної інфекції (вірус гепатиту А та інші вірусні захворювання), виробничих шкідливостей та лікарських препаратів (перш за все D-пеніциламіну).
Основою патогенезу синдрому Гудпасчера є утворення аутоантитіл до базальних мембран клубочкових капілярів нирок та альвеол. Ці антитіла належать до класу IgG, вони зв'язуються з антитілами базальних мембран у присутності С3-компонента комплементу з подальшим розвитком імунного запалення нирок та альвеол легень.
Антитіла до ГБМ спрямовані проти неколагенового (NC-1) домену 3-ланцюга колагену IV типу, який у найвищій концентрації знаходиться в базальних мембранах ниркових та легеневих капілярів. Вплив факторів навколишнього середовища – куріння, вірусні ГРВІ та вдихання гідрокарбонатних суспензій (частіше) – та, рідше, пневмонія, активує презентацію альвеолярно-капілярних антигенів циркулюючим антитілам у людей зі спадковою схильністю (найчастіше це носії алелів HLA-DRwl5, -DR4 та -DRB1). Циркулюючі антитіла до ГБМ зв'язуються з базальними мембранами, фіксують комплемент та індукують клітинну запальну реакцію, що призводить до розвитку гломерулонефриту та/або легеневого капіляриту.
Ймовірно, існує певна спільність аутоантигенів базальної мембрани клубочкових капілярів нирок та альвеол. Аутоантиген утворюється під впливом шкідливої дії етіологічного фактора. Невідомий етіологічний фактор пошкоджує та змінює структуру базальних мембран нирок і легень. Екскреція утворених продуктів деградації клубочкових базальних мембран нирок сповільнюється та зменшується при їх пошкодженні, що природно створює передумови для розвитку аутоімунного ураження нирок і легень. Досі до кінця не відомо, який компонент базальної мембрани стає аутоантигеном. Наразі передбачається, що це внутрішній структурний компонент клубочкової базальної мембрани нирки, α3-ланцюг колагену 4 типу.
Утворені імунні комплекси відкладаються вздовж базальних мембран клубочкових капілярів, що призводить до розвитку імунного запального процесу в ниркових клубочках (гломерулонефрит) та альвеолах (альвеоліт). Основними клітинами, що беруть участь у розвитку цього імунного запалення, є Т-лімфоцити, моноцити, ендотеліоцити, поліморфноядерні лейкоцити, альвеолярні макрофаги. Взаємодію між ними забезпечують молекулярні медіатори, цитокіни (фактори росту - тромбоцитарні, інсуліноподібні, b-трансформуючі; інтерлейкін-1, фактор некрозу пухлини тощо). Метаболіти арахідонової кислоти, вільні кисневі радикали, протеолітичні ферменти, адгезивні молекули відіграють основну роль у розвитку імунного запалення.
Активація альвеолярних макрофагів має велике значення в розвитку альвеоліту при синдромі Гудпасчера. В активованому стані вони виділяють близько 40 цитокінів. Цитокіни I групи (хемотаксини, лейкотрієни, інтерлейкін-8) посилюють потік поліморфноядерних лейкоцитів у легені. Цитокіни II групи (фактори росту - тромбоцити, макрофаги) сприяють руху фібробластів у легені. Альвеолярні макрофаги також виробляють активні форми кисню, протеази, які пошкоджують тканину легень.
Патоморфологія синдрому Гудпасчера
Основними патоморфологічними проявами синдрому Гудпасчера є:
- переважне ураження мікроциркуляторного русла нирок і легень. У легенях спостерігається картина венуліту, артеріоліту, капіляриту з вираженими явищами деструкції та проліферації; ураження капілярів спостерігається переважно в міжальвеолярних перегородках, розвивається альвеоліт з геморагічним ексудатом в альвеолах. Ураження нирок характеризується розвитком екстракапілярного проліферативного гломерулонефриту з подальшим формуванням гіалінозу та фіброзу, що призводить до розвитку ниркової недостатності;
- виражені внутрішньоальвеолярні крововиливи;
- розвиток легеневого гемосидерозу та пневмосклерозу різного ступеня тяжкості, як наслідок еволюції альвеоліту.
Симптоми синдрому Гудпасчера
Захворювання найчастіше проявляється клінічними проявами легеневої патології. Кровохаркання є найвиразнішим симптомом; однак кровохаркання може бути відсутнім за наявності геморагічних проявів, і у пацієнта можуть бути лише інфільтративні зміни на рентгенограмі грудної клітки або інфільтрат та дихальна недостатність та/або респіраторна недостатність. Задишка (переважно при фізичному навантаженні), кашель, нездужання, зниження працездатності, біль у грудях, лихоманка та втрата ваги є поширеними. До 40% пацієнтів спостерігається макрогематурія, хоча легенева кровотеча може передувати нирковим проявам за тижні або роки.
Під час кровохаркання може посилюватися задишка. Також викликають занепокоєння слабкість та зниження працездатності.
Симптоми синдрому Гудпасчера змінюються з часом, починаючи від прозорих легень при аускультації до хрипів та сухих хрипів. У деяких пацієнтів спостерігаються периферичні набряки та блідість через анемію.
Під час огляду звертають увагу на блідість шкірних покривів, ціаноз слизових оболонок, пастозність або виражений набряк обличчя, зниження м’язової сили та втрату ваги. Температура тіла зазвичай підвищена до фебрильних рівнів.
При перкусії легень може визначатися вкорочення перкуторного звуку над великими вогнищами легеневої кровотечі, але це спостерігається рідко; частіше змін перкуторного звуку немає.
Характерною аускультативною ознакою синдрому Гудпасчера є сухі та вологі хрипи, кількість яких значно збільшується під час або після кровохаркання.
При обстеженні серцево-судинної системи виявляється артеріальна гіпертензія, можливе збільшення межі відносної серцевої тупості ліворуч, приглушення серцевих тонів, тихий систолічний шум, а при розвитку тяжкої ниркової недостатності з'являється шум тертя перикарда. При прогресуючому ураженні нирок на тлі значної артеріальної гіпертензії може розвинутися гостра лівошлуночкова недостатність з картиною серцевої астми та набряку легень. Зазвичай така ситуація розвивається в термінальній стадії захворювання.
Як правило, ураження нирок проявляється пізніше, через певний час після розвитку легеневих симптомів. Характерними клінічними ознаками ниркової патології є гематурія (іноді макрогематурія), швидко прогресуюча ниркова недостатність, олігурія, артеріальна гіпертензія.
У 10-15% випадків синдром Гудпасчера починається з клінічних ознак ниркової патології – з’являється клінічна картина гломерулонефриту (олігурія, набряки, артеріальна гіпертензія, виражена блідість), а потім приєднуються симптоми ураження легень. У багатьох пацієнтів можуть спостерігатися міалгія, артралгія.
Незалежно від варіантів початку, синдром Гудпасчера в більшості випадків протікає важко, захворювання неухильно прогресує, розвивається тяжка легенева та ниркова недостатність. Тривалість життя пацієнтів від початку захворювання коливається від кількох місяців до 1-3 років. Найчастіше пацієнти помирають від уремії або легеневої кровотечі.
Що турбує?
Діагностика синдрому Гудпасчера
Діагноз синдрому Гудпасчера вимагає виявлення антитіл до ГБМ у сироватці крові за допомогою непрямої імунофлуоресценції або, коли це можливо, за допомогою прямого імуноферментного аналізу (ІФА) з рекомбінантним людським NC-1 a3. Інші серологічні тести, такі як тестування на антинуклеарні антитіла (ANA), використовуються для виявлення ВКВ та титру антистрептолізину-О для виявлення постстрептококового гломерулонефриту, який може бути причиною багатьох випадків легенево-ниркового синдрому. ANCA позитивний (у периферичних зразках) у 25% випадків синдрому Гудпасчера. Біопсія нирки може бути показана, якщо присутній гломерулонефрит (гематурія, протеїнурія, еритроцитарний осад в аналізі сечі та/або ниркова недостатність). Швидкопрогресуючий фокальний сегментарний некротизуючий гломерулонефрит з прогресуючим перебігом виявляється при біопсії при синдромі Гудпасчера та всіх інших причинах легенево-ниркового синдрому. Імунофлуоресцентне фарбування ниркової або легеневої тканини класично виявляє лінійне відкладення IgG вздовж клубочкових або альвеолярних капілярів. Це також спостерігається при діабетичній хворобі нирок та фібрилярному гломерулонефриті, рідкісному захворюванні, що викликає легенево-нирковий синдром, але виявлення антитіл до гліобластоми при цих захворюваннях є неспецифічним.
Легеневі функціональні проби та бронхоальвеолярний лаваж не є діагностичними для синдрому Гудпасчера, але можуть бути використані для підтвердження наявності дифузної альвеолярної кровотечі у пацієнтів з гломерулонефритом та легеневими інфільтратами, але без кровохаркання. Промивна рідина, яка залишається геморагічною після багаторазових промивань, може підтвердити дифузний геморагічний синдром, особливо якщо є супутнє зниження гематокриту.
 [ 3 ]
[ 3 ]
Лабораторна діагностика синдрому Гудпасчера
- Загальний аналіз крові. Характерними ознаками є залізодефіцитна гіпохромна анемія, гіпохромія, анізоцитоз, пойкілоцитоз еритроцитів. Також спостерігаються лейкоцитоз, зсув лейкоцитарної формули вліво та значне збільшення ШОЕ.
- Загальний аналіз сечі. У сечі виявляються білок (ступінь протеїнурії може бути значним), циліндри (зернисті, гіалінові, еритроцитарні), еритроцити (може виникати макрогематурія). У міру прогресування хронічної ниркової недостатності відносна щільність сечі зменшується, розвивається ізогіпостенурія при пробі Зимницького.
- Біохімічний аналіз крові. Підвищений рівень сечовини , креатиніну , гаптоглобіну , серомукоїду, α2- та гамма-глобулінів, знижений вміст заліза.
- Імунологічні дослідження. Може бути виявлено зменшення кількості Т-лімфоцитів-супресорів, виявлені циркулюючі імунні комплекси. Антитіла до базальної мембрани клубочкових та альвеолярних капілярів виявляються за допомогою непрямої імунофлуоресценції або радіоімунологічних методів.
- Аналіз мокротиння. У мокротинні міститься багато еритроцитів, гемосидерин, виявляються сидерофаги.
Інструментальна діагностика синдрому Гудпасчера
- Рентгенологічне дослідження легень. Характерними рентгенологічними ознаками є легеневі інфільтрати в області кореня легень, що поширюються на нижні та середні відділи легень, а також прогресуючі, симетричні, двосторонні хмароподібні інфільтрати.
- Дослідження функції зовнішнього дихання. Спірометрія виявляє рестриктивний тип дихальної недостатності (зниження життєвої ємності легень), у міру прогресування захворювання приєднується обструктивний тип дихальної недостатності (зниження ОФВ1, індексу Тіффено).
- ЕКГ. Виявляються ознаки тяжкої міокардіодистрофії анемічного та гіпоксичного генезу (зниження амплітуди зубців Т та інтервалу ST у багатьох відведеннях, найчастіше у лівих грудних відведеннях). При тяжкій артеріальній гіпертензії з'являються ознаки гіпертрофії міокарда лівого шлуночка.
- Аналіз газів крові виявляє артеріальну гіпоксемію.
- Дослідження біоптатів легень та нирок. Біопсія легеневої тканини (відкрита біопсія) та нирок проводиться для остаточної перевірки діагнозу, якщо неможливо точно діагностувати захворювання за допомогою неінвазивних методів. Проводиться гістологічне та імунологічне дослідження біоптатів. Для синдрому Гудпасчера характерні такі ознаки:
- наявність морфологічних ознак гломерулонефриту (найчастіше екстракапілярного), геморагічного альвеоліту, гемосидерозу та інтерстиціального фіброзу;
- виявлення лінійних відкладень IgG та компонента комплементу C3 на базальних мембранах легеневих альвеол та ниркових клубочків за допомогою методу імунофлуоресценції.
Діагностичні критерії синдрому Гудпасчера
При постановці діагнозу синдрому Гудпасчера доцільно використовувати такі критерії.
- Поєднання легеневої патології та патології нирок, тобто кровохаркання (часто легенева кровотеча), задишка та симптоми гломерулонефриту.
- Неухильно прогресуючий перебіг захворювання з розвитком дихальної та ниркової недостатності.
- Розвиток залізодефіцитної анемії.
- Виявлення під час рентгенографічного дослідження легень множинних двосторонніх хмароподібних інфільтратів на тлі сітчастої деформації легеневого малюнка.
- Виявлення в крові високих титрів циркулюючих антитіл до базальної мембрани ниркових клубочків та альвеол.
- Виявлення лінійних відкладень IgG та компонента комплементу C3 на базальних мембранах клубочкових та альвеолярних капілярів.
- Відсутність інших системних (крім легеневих та ниркових) проявів.
Диференціальна діагностика синдрому Гудпасчера
Синдром Гудпасчера необхідно диференціювати від низки захворювань, що проявляються кровохарканням або легеневою кровотечею. Необхідно виключити онкологічні захворювання бронхів і легень, туберкульоз, абсцеси легень, бронхоектази, захворювання серця та судин (що призводять до застою та гіпертензії в малому колі кровообігу), системний васкуліт, геморагічний діатез.
Програма скринінгу синдрому Гудпасчера
- Загальні аналізи крові та сечі.
- Біохімічний аналіз крові: визначення загального білка та білкових фракцій, креатиніну та сечовини, трансаміназ, серомукоїду, гаптоглобіну, фібрину, заліза.
- Аналіз мокротиння: цитологічне дослідження, визначення сидерофагів.
- Імунологічні дослідження: визначення вмісту В- та Т-лімфоцитів, субпопуляцій Т-лімфоцитів, імуноглобулінів, циркулюючих імунних комплексів, антитіл до базальних мембран клубочків нирок та альвеол.
- Рентгенологічне дослідження легень.
- ЕКГ.
- Спірометрія.
- Дослідження біоптатів легень та нирок.
Які аналізи необхідні?
Лікування синдрому Гудпасчера
Лікування синдрому Гудпасчера включає щоденний або через день плазмаферез протягом 2-3 тижнів (4 л плазмаферезу) для видалення антитіл до ГБМ у поєднанні з внутрішньовенними глюкокортикоїдами (зазвичай метилпреднізолон 1 г протягом щонайменше 20 хвилин через день 3 рази з преднізолоном 1 мг/кг маси тіла щодня) та циклофосфамідом (2 мг/кг один раз на день) протягом 6-12 місяців для запобігання утворенню нових антитіл. Терапію можна поступово знижувати, коли функція легень та нирок перестає покращуватися. Довгострокова смертність пов'язана зі ступенем порушення функції нирок на початку захворювання; пацієнти, які потребують діалізу на ранній стадії, та ті, у кого при біопсії виявлено понад 50% серповидних нефронів, мають період виживання менше 2 років і часто потребують діалізу, якщо не розглядається можливість трансплантації нирки. Кровохаркання може бути хорошою прогностичною ознакою, оскільки воно призводить до більш раннього виявлення захворювання; меншість пацієнтів з ANCA-позитивним результатом краще реагують на лікування синдрому Гудпасчера. Рецидив трапляється у невеликому відсотку випадків і пов'язаний з продовженням куріння та інфекцією дихальних шляхів. У пацієнтів з термінальною стадією ниркової недостатності, яким була проведена трансплантація нирки, захворювання може рецидивувати в трансплантованому місці.
Який прогноз при синдромі Гудпасчера?
Синдром Гудпасчера часто швидко прогресує і може призвести до летального результату, якщо його своєчасно діагностувати та лікувати; прогноз сприятливий, якщо лікування розпочато до розвитку дихальної або ниркової недостатності.
Негайне виживання під час легеневої кровотечі та дихальної недостатності пов'язане із забезпеченням прохідності дихальних шляхів; ендотрахеальна інтубація та штучна вентиляція легень рекомендуються пацієнтам з пограничним рівнем газів артеріальної крові та загрозою дихальної недостатності.

