Медичний експерт статті
Нові публікації
Гастроезофагеальна рефлюксна хвороба та вагітність
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Гастроезофагеальна рефлюксна хвороба (ГЕРХ) – це хронічне рецидивуюче захворювання, спричинене порушенням моторно-евакуаторної функції органів гастроезофагеальної зони та характеризується спонтанним або регулярно повторюваним закидом шлункового або дванадцятипалого вмісту в стравохід, що призводить до пошкодження дистального відділу стравоходу з розвитком ерозивно-виразкових, катаральних та/або функціональних розладів.
Епідеміологія
Печія, основний симптом гастроезофагеальної рефлюксної хвороби, зустрічається приблизно у 50% вагітних жінок, а за деякими дослідженнями – у 80%. [ 1 ] Близько 25% вагітних жінок щодня відчувають печію. [ 2 ] Печія – настільки поширена проблема для вагітних, що як самі пацієнтки, так і багато акушерів-гінекологів вважають її нормальним проявом вагітності, який не потребує особливої уваги.
Приблизно 17% вагітних жінок відчувають печію та відрижку одночасно.[ 3 ] Нещодавно повідомлялося, що частота симптомів рефлюксу у третьому триместрі становить близько 25%, причому тяжкість печії постійно зростає протягом вагітності.[ 4 ],[ 5 ]
Індекс маси тіла до вагітності, збільшення ваги під час останньої вагітності, раса не впливають на частоту виникнення та тяжкість симптому. Розвиток печії під час першої вагітності збільшує ризик її повторного виникнення під час наступних.
Печія часто є наслідком загострення раніше існуючої ГЕРХ. Наш досвід показує, що з 55 вагітних жінок з рефлюкс-езофагітом, підтвердженим ендоскопічно, лише у 10 (18,2%) це захворювання вперше в житті розвинулося під час вагітності. Інша точка зору полягає в тому, що більшість жінок починають скаржитися на печію лише тоді, коли вона фактично погіршує якість їхнього життя та викликає значну тривогу, тобто набагато пізніше, ніж вона насправді з'являється.
Причини ГЕРХ під час вагітності
ГЕРХ під час вагітності, ймовірно, спричинений зниженням тиску в нижньому стравохідному сфінктері через підвищений рівень естрогену та прогестерону у матері під час вагітності. Гормональні зміни під час вагітності також можуть зменшувати моторику шлунка, що призводить до збільшення часу його випорожнення та підвищеного ризику ГЕРХ.
Патогенез
Виникнення ГЕРХ під час вагітності є багатофакторним, включаючи як гормональні, так і механічні фактори. Часто це результат прогресуючого зниження тиску нижнього стравохідного сфінктера через поступове збільшення рівня естрогену та прогестерону в крові.[ 8 ] Найнижчий тиск нижнього стравохідного сфінктера спостерігається на 36 тижні вагітності.[ 9 ] Інші фактори, які також можуть відігравати певну роль у розвитку ГЕРХ, включають підвищений внутрішньошлунковий тиск через збільшення матки та зміни моторики шлунково-кишкового тракту через неефективну моторику стравоходу з тривалим часом випорожнення.[ 10 ]
Симптоми ГЕРХ під час вагітності
Симптоми гастроезофагеальної рефлюксної хвороби під час вагітності майже такі ж, як і поза нею. Основним симптомом є печія, яка зазвичай розвивається після їжі, особливо після вживання великої, жирної, смаженої та гострої їжі, що проявляється відчуттям печіння в області грудей та/або відрижкою. [ 11 ] Деякі жінки, щоб уникнути печії, воліють їсти один раз на день, що може призвести до значної втрати ваги. Печія триває від кількох хвилин до годин, повторюється багато разів на день, посилюючись у горизонтальному положенні, при перевертаннях з одного боку на інший. Деякі вагітні звертають увагу на те, що печія більше турбує з лівого боку. Крім того, провокує її появу нахил тіла вперед, наприклад, щоб одягнути або застебнути взуття (симптом «шнурка»).
У деяких випадках, щоб полегшити печію, що виникає вночі під час сну, пацієнтку змушують встати, трохи походити по кімнаті та випити трохи води. Деяким жінкам доводиться спати сидячи на стільці. Відчуття печії супроводжується болісним відчуттям меланхолії та пригніченим настроєм. На тлі тривалої печії можуть виникати біль за грудиною, одинофагія, відрижка повітрям. Часто біль іррадіює в потилицю, міжлопатковий простір і посилюється під час або одразу після їжі. Іноді у пацієнтів з печією спостерігається підвищене слиновиділення.
Таким чином, під час вагітності первинна діагностика гастроезофагеальної рефлюксної хвороби повинна ґрунтуватися на клінічних проявах захворювання, оскільки чутливість та специфічність такого симптому, як печія, що з'являється після їжі або коли пацієнтка лежить на спині, досягає 90%.
Фізикальне обстеження може виявити помірну болючість при пальпації в епігастральній ділянці.
Загострення ГЕРХ (гастроезофагеальної рефлюксної хвороби), рефлюкс-езофагіт частіше спостерігаються у другій половині вагітності. У першому триместрі печія та загострення ГЕРХ часто провокуються раннім токсикозом - блюванням вагітних. Тому, якщо блювання виникає в кінці періоду вагітності (останні 6-7 тижнів), не слід ігнорувати цей симптом, оскільки блювання може бути ознакою грижі стравохідного отвору діафрагми або розвитку ускладнень.
Що турбує?
Форми
У 2002 році на Всесвітньому конгресі гастроентерологів у Лос-Анджелесі була прийнята нова клінічна класифікація гастроезофагеальної рефлюксної хвороби, згідно з якою розрізняють:
- неерозивна (або ендоскопічно негативна) форма захворювання (НЕРХ), тобто ГЕРХ без ознак езофагіту; це визначення застосовується до випадків, коли у пацієнта з проявами захворювання, насамперед печією, що відповідають клінічним критеріям гастроезофагеальної рефлюксної хвороби, не було пошкодження слизової оболонки стравоходу;
- ерозивно-виразкова (або ендоскопічно позитивна) форма захворювання, включаючи ускладнення у вигляді виразок та стриктур стравоходу;
- Стравохід Барретта (метаплазія багатошарового плоского епітелію в циліндричний епітелій у дистальному відділі стравоходу як наслідок гастроезофагеальної рефлюксної хвороби. Виділення цієї форми захворювання пов'язане з тим, що ця форма метаплазії вважається передраковим станом. На сьогоднішній день у літературі немає описаних випадків захворювання у вагітних).
Ускладнення і наслідки
Ускладнення ГЕРХ під час вагітності, включаючи виразки, кровотечі та стриктури стравоходу, трапляються рідко, можливо тому, що тривалість езофагіту у вагітних жінок відносно коротка.
Діагностика ГЕРХ під час вагітності
Діагноз ГЕРХ під час вагітності встановлюється на підставі скарг, даних анамнезу та результатів інструментального обстеження.
Рентгенологічне дослідження не застосовується у вагітних жінок через можливий шкідливий вплив на плід; pH-метрію можна використовувати, але необхідність її застосування сумнівна.
Езофагогастродуоденоскопія
Езофагогастродуоденоскопія (ЕГДС) є методом вибору для діагностики ГЕРХ (гастроезофагеальної рефлюксної хвороби), особливо її ускладнень. Хоча метод обтяжливий для матері, його безпека для плода, висока інформативність, можливість точної діагностики та диференціальної діагностики захворювань ставлять його на 1-е місце серед інструментальних методів діагностики патології верхніх відділів травного тракту у вагітних. Почавши використовувати ендоскопію в невідкладних ситуаціях, ми дійшли висновку про необхідність її використання при рутинному обстеженні вагітних за відповідними показаннями.
Показання до ЕГДС:
- гостра стравохідно-шлункова кровотеча;
- підозра на травму або перфорацію стравоходу, шлунка або дванадцятипалої кишки; підозра на наявність стороннього тіла;
- підтвердити або виключити пухлинний процес;
- гострі напади болю в животі, постійні диспепсичні скарги в поєднанні з болем у верхній частині живота при негативних результатах ультразвукового дослідження органів черевної порожнини;
- підозра на тяжкий пептичний езофагіт, стриктура стравоходу;
- у вагітних жінок з цирозом печінки для виключення або підтвердження наявності варикозного розширення вен стравоходу.
Планова фіброендоскопія протипоказана вагітним з деформацією шийно-грудного відділу хребта, вираженим кіфозом, сколіозом або лордозом; стенозом стравоходу, розмір якого менший за діаметр ендоскопа; ригідністю глотки; великим зобом; надмірним блюванням вагітних; нефропатією, еклампсією або прееклампсією; передлежанням плаценти, високою міопією. Як відносне протипоказання можна виділити істміко-цервікальну недостатність у поєднанні із загрозою переривання вагітності.
Ще одним безпечним, високоінформативним інструментальним методом діагностики ГЕРХ у вагітних є ультразвукове дослідження. Достовірною ехографічною ознакою грижі є збільшення діаметра поперечного перерізу травного тракту на рівні стравохідного отвору діафрагми більш ніж на 1,58 +/– 0,18 см, а ультразвуковими ознаками гастроезофагеального рефлюксу є розширення черевної частини стравоходу протягом 9 хвилин від початку ехоконтрастного дослідження та збільшення діаметра стравоходу більш ніж на 0,35 +/– 0,06 см.
Які аналізи необхідні?
До кого звернутись?
Лікування ГЕРХ під час вагітності
Основою лікування ГЕРХ (печії) є максимальне посилення захисних факторів проти рефлюксу та ослаблення агресивного кислотно-пептичного фактора, що слід починати з дотримання рекомендацій щодо зміни способу життя та дієти. [ 12 ]
Зміни способу життя (див. таблицю ) та дієти слід розглядати як терапію першої лінії під час вагітності, проте, якщо печія достатньо сильна, лікування слід розпочати після консультації з лікарем (рівень рекомендацій C). [ 13 ], [ 14 ]
Жінці слід уникати поз, що сприяють печії. Якщо немає протипоказань, спіть з піднятим узголів’ям ліжка (воно має бути підняте під кутом 15°, одних лише «високих» подушок недостатньо). [ 15 ] Вкрай небажано тривалий час перебувати в похилому положенні, бути змушеним лежати в ліжку з опущеним узголів’ям, виконувати гімнастичні вправи, пов’язані з напругою живота, носити тугі пояси, корсети. [ 16 ] Необхідно уникати запору, якщо він розвивається, оскільки будь-яке напруження призводить до підвищення внутрішньочеревного тиску, викиду кислого шлункового вмісту в стравохід та появи печії.
Після їжі не слід лягати – краще сидіти або навіть стояти: це сприяє швидшій евакуації їжі зі шлунка.
Рекомендується дробове харчування (5-7 разів на день) невеликими порціями; жінці слід уникати переїдання. Бажано включити до раціону продукти з лужною реакцією («харчові антациди»): молоко, вершки, сметану, сир, білкові омлети на пару, відварене м’ясо, рибу, птицю, вершкове та рослинне масло, білий хліб. Овочеві страви та гарніри слід варити або перетерти. Яблука краще запікати. Не рекомендується вживати жирне смажене м’ясо, птицю, рибу, копчені продукти, гострі соуси та приправи, кислі фруктові соки та компоти, овочі, що містять грубу клітковину (білокачанну капусту, редьку, хрін, цибулю, часник), гриби, чорний хліб, шоколад, газовані та шипучі напої, гарячий чай, чорну каву. [ 17 ]
У разі незначної печії цих заходів може бути цілком достатньо. У випадках сильної печії, появи інших симптомів ГЕРХ (гастроезофагеальної рефлюксної хвороби) необхідно обговорити з пацієнтом усі позитивні та можливі негативні аспекти медикаментозної терапії.
Медикаментозне лікування ГЕРХ під час вагітності
Для контролю симптомів доступні різні фармакологічні втручання, але потенційні ризики для пацієнтки, плода та новонародженої дитини слід обговорити з пацієнткою. Критичний тератогенний період під час вагітності триває з 31-го дня (у 28-денному менструальному циклі) до 71-го дня від останньої менструації. Вплив потенційного тератогену до цього періоду зазвичай призводить до результату «все або нічого» (смерть плода або виживання без аномалій); таким чином, будь-які фармакологічні засоби, які не є абсолютно необхідними, слід відкласти, доки не мине період потенційної тератогенності. Тому обране лікування ГЕРХ під час вагітності повинно мінімізувати потенційні ризики. Таким чином, варіанти лікування повинні бути поетапними (рекомендація ступеня C). [ 18 ], [ 19 ] У цьому підході першим кроком є модифікація способу життя. Якщо немає відповіді або тривожні симптоми зберігаються, розпочинається фармакологічне лікування, починаючи з антацидів, потім антагоністів рецепторів гістаміну-2 (H2RA) і, нарешті, інгібіторів протонної помпи (ІПП) (таблиця) [20 ].
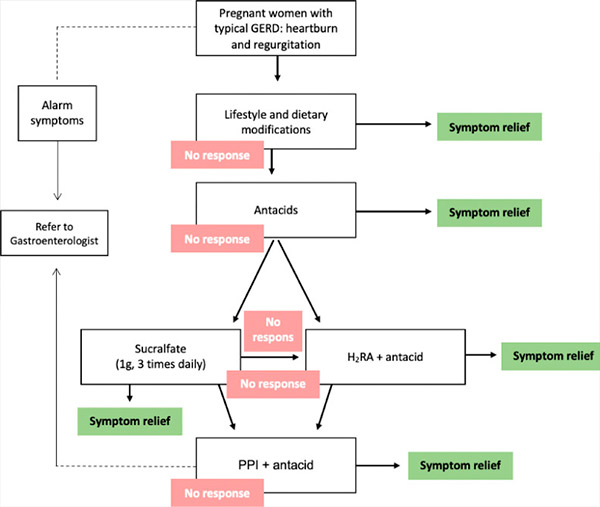
Поетапний підхід до лікування ГЕРХ під час вагітності. ГЕРХ = гастроезофагеальна рефлюксна хвороба, H2RA = антагоніст рецепторів гістаміну-2, ІПП = інгібітор протонної помпи.
На жаль, препарати, що використовуються для лікування ГЕРХ (гастроезофагеальної рефлюксної хвороби), не були протестовані в рандомізованих контрольованих дослідженнях у вагітних жінок. Більшість рекомендацій щодо їх застосування базуються на звітах про випадки та когортних дослідженнях, проведених фармацевтичними компаніями, або на рекомендаціях Управління з контролю за продуктами харчування та лікарськими засобами США (FDA).
Традиційні методи лікування ГЕРХ (гастроезофагеальної рефлюксної хвороби) включають антациди, сукральфат, прокінетики, блокатори H2-гістамінових рецепторів та інгібітори протонної помпи. FDA розділило всі ліки, що використовуються під час вагітності, на п'ять категорій безпеки: A – сильні, C, D та X, на основі їх системної доступності та абсорбції, а також повідомлень про вроджені вади розвитку у людей і тварин.
Антациди
Антациди є однією з найчастіше призначених (використовуваних) груп ліків для вагітних жінок, поступаючись лише препаратам заліза. Близько 30–50% вагітних жінок приймають їх для лікування печії та інших симптомів рефлюксу.
Антациди, що містять алюміній, кальцій та магній, не виявили тератогенних у дослідженнях на тваринах і рекомендуються як препарат першої лінії для лікування печії та кислотного рефлюксу під час вагітності.[ 21 ] Високі дози та тривале застосування трисилікату магнію пов'язані з нефролітіазом, гіпотензією та респіраторним дистресом у плода, тому його застосування не рекомендується під час вагітності. Антациди, що містять бікарбонат, також не рекомендуються через ризик метаболічного ацидозу у матері та плода, а також перевантаження рідиною. Також були повідомлення про випадки молочно-лужного синдрому у вагітних жінок, які приймали щоденні дози понад 1,4 г елементарного кальцію, отриманого з карбонату кальцію.[ 22 ]
Переважним вибором антацидів для лікування ГЕРХ під час вагітності є кальційвмісні антациди у звичайних терапевтичних дозах, враховуючи корисний ефект цього лікування у запобіганні гіпертензії та прееклампсії (рівень рекомендацій А). [ 23 ]
Систематичний огляд показав, що добавки кальцію ефективні у профілактиці гіпертензії та прееклампсії. Консенсус рекомендує використання антацидів, що містять кальцій, враховуючи їхні обмежені побічні ефекти. Однак надмірне споживання карбонату кальцію може призвести до молочно-лужного синдрому; антациди, що містять карбонат кальцію, навряд чи матимуть значний вплив на новонародженого.[ 24 ] Подібно до антацидів, що містять кальцій, сульфат магнію призвів до 50% зниження ризику еклампсії та, таким чином, зниження материнської смертності у рандомізованому плацебо-контрольованому дослідженні.[ 25 ]
Застосування антацидів, що містять бікарбонат магнію або трисилікат, не рекомендується під час вагітності (рівень рекомендацій C).
Антациди, що містять бікарбонат, можуть спричинити перевантаження рідиною у плода та матері та метаболічний алкалоз. Високі дози та тривале застосування трисилікату магнію пов'язані з респіраторним дистресом плода, гіпотензією та нефролітіазом.[ 26 ]
Антацидні препарати зазвичай поділяють на розсмоктувані (системні, розчинні) та нерозсмоктувані (несистемні, нерозчинні). До розсмоктуваних препаратів належать оксид магнію, карбонат кальцію, бікарбонат натрію, останній часто використовується в повсякденному житті для позбавлення від печії, але він не підходить для тривалого систематичного застосування. По-перше, незважаючи на здатність харчової соди швидко знімати печію, її ефект короткочасний, а оскільки при взаємодії зі шлунковим соком утворюється вуглекислий газ, який має виражений сокоутворюючий ефект, знову виділяються нові порції соляної кислоти, і печія незабаром поновлюється з новою силою. По-друге, натрій, що міститься в соді, всмоктуючись у кишечнику, може призвести до появи набряків, що вкрай небажано для вагітних жінок.
До невсмоктуваних антацидів належать магнію карбонат основний, алюмінію фосфат, алюмінію гідроксид. Вони є високоефективними та мають мало побічних ефектів, тому їх можна призначати вагітним жінкам, не боячись наражати матір та плід на особливий ризик. Дослідження на тваринах довели відсутність тератогенної дії антацидів, що містять магній, алюміній та кальцій. Сьогодні більшість із них вважаються безпечними та прийнятними для використання у середніх терапевтичних дозах вагітними жінками. Більше того, є спостереження, які показують, що у жінок, які приймали оксид магнію, рідше виникали ускладнення вагітності, такі як нефропатія та еклампсія. Однак, було зазначено, що магнію сульфат може призвести до затримки пологів та їх слабкості, а також до розвитку судом. Тому антациди, що містять магній, слід виключити в останні тижні вагітності.
Говорячи про антациди, не можна не згадати популярні в нашій країні ліки, до яких належать основний нітрат вісмуту (Вікалін, Ротер, Бісмофальк) та колоїдний субцитрат вісмуту (Де-Нол), що мають не тільки антацидну, а й цитопротекторну дію, які не слід використовувати під час вагітності через брак інформації про можливий негативний вплив солей вісмуту на плід. Препарати вісмуту класифікуються FDA як категорія C.
Препарати, що мають захисну дію на слизову оболонку
Сукральфат
У пацієнтів, у яких симптоми ГЕРХ стійкі, незважаючи на застосування антацидів, наступним фармакологічним засобом може бути сукральфат (1 г таблетки перорально 3 рази на день) (рівень рекомендацій C).[ 27 ]
Сукральфат повільно всмоктується, що робить його безпечним для використання під час вагітності та годування груддю. Дослідження на тваринах продемонстрували його безпеку від тератогенного впливу в дозах, що в 50 разів перевищують ті, що використовуються для людей, і FDA класифікувало його як «клас B».[ 28 ]
Лише одне проспективне дослідження оцінювало результати цього лікування. Більше жінок у групі сукральфату відчули полегшення печії та зригування порівняно з групою зміни способу життя (90% проти 43%, P < 0,05).
Блокатори H2-гістамінових рецепторів
Якщо симптоми зберігаються при застосуванні лише антацидів, блокатори H2-рецепторів можна комбінувати з антацидами (рівень рекомендацій B). Блокатори H2-рецепторів, що призначаються в комбінації з антацидами, слід розглядати як терапію третьої лінії для лікування ГЕРХ під час вагітності.[ 29 ]
Хоча блокатори H2-рецепторів останніми роками використовуються все рідше для лікування ГЕРХ (гастроезофагеальної рефлюксної хвороби) у загальній популяції, вони є найчастіше призначеним класом препаратів, що використовуються для лікування печії у вагітних жінок, які не реагують на зміни способу життя та антациди. Усі чотири класи препаратів (циметидин, ранітидин, фамотидин та нізатидин) є препаратами категорії B для вагітних за шкалою FDA.
Циметидин
Він використовується в клінічній практиці понад 25 років. За цей час накопичено значний досвід його застосування у різних груп пацієнтів, включаючи вагітних жінок. Водночас, згідно з класифікацією FDA, препарат є досить безпечним, оскільки не підвищує ризик вроджених вад розвитку. Однак деякі експерти вважають, що його не слід призначати вагітним жінкам, оскільки циметидин може призвести до фемінізації новонароджених хлопчиків.
Ранітидин
Ефективність препарату у вагітних жінок була спеціально вивчена. У подвійному сліпому, плацебо-контрольованому, перехресному дослідженні [10] порівнювали ефективність ранітидину, що приймався один або два рази на день, з плацебо у вагітних жінок із симптомами ГЕРХ (гастроезофагеальної рефлюксної хвороби), у яких лікування антацидами не дало результатів. Двадцять жінок після 20 тижнів вагітності отримували 150 мг ранітидину двічі на день або 150 мг один раз на день на ніч, або плацебо. Дозування двічі на день було ефективним, і жодних побічних ефектів чи несприятливих наслідків вагітності не спостерігалося. [ 30 ]
Також є певна статистика, зокрема матеріали, засновані на узагальненні окремих випадків застосування ранітидину на різних термінах вагітності. Водночас жодних побічних ефектів препарату не зареєстровано.
Експериментальні дослідження, проведені на щурах та кроликах, не виявили ознак порушення фертильності або фетотоксичності навіть при застосуванні ранітидину в дозі, що в 160 разів перевищувала рекомендовану для людей.
Кілька досліджень було присвячено безпеці застосування ранітидину в першому триместрі вагітності. Проспективне когортне дослідження, проведене в 1996 році, до якого залучили 178 жінок, які приймали блокатори H2-гістамінових рецепторів (71% отримували ранітидин, 16% - циметидин, 8% - фамотидин та 5% - нізатидин), та 178 жінок з контрольної групи, які не приймали жодних ліків (одного й того ж віку, з аналогічними показаннями в анамнезі щодо вживання алкоголю та куріння), довело безпеку препаратів. Так, вроджені вади розвитку спостерігалися у 2,1% випадків у пацієнток, які приймали блокатори H2-гістамінових рецепторів, проти 3% у групі порівняння.
Подібні дані були отримані в дослідженні Шведського медичного реєстру сили у 1998 році: серед 156 новонароджених, матері яких приймали ранітидин під час вагітності, було зареєстровано 6 (3,8%) випадків вроджених вад розвитку. А сукупні показники для Великої Британії та Італії дають рівень ризику вроджених вад розвитку, пов'язаних з прийомом препарату, що дорівнює 1,5.
Відсутність тератогенної або токсичної дії в експериментальних умовах та дані, отримані в клініці, показують, що ранітидин безпечний під час вагітності, навіть протягом першого триместру, і це єдиний блокатор H2-гістамінових рецепторів з доведеною ефективністю у вагітних жінок.
Фамотидин
Існує небагато досліджень щодо застосування фамотидину під час вагітності. Експериментальні дослідження на щурах та кроликах не вказують на фетотоксичну чи тератогенну дію. У раніше згаданому дослідженні Michigan Medicaide вроджені вади розвитку були виявлені у 2 (6,1%) з 33 новонароджених, матері яких приймали фамотидин у першому триместрі вагітності (порівняно з прогнозованим одним випадком). Однак кількість наявних наразі спостережень занадто мала, щоб зробити якісь остаточні висновки.
Нізатидин
Дані щодо безпеки застосування нізатидину під час вагітності також обмежені. Експериментальні дослідження не підтверджують наявність можливого ембріо- або фетотоксичного ефекту, і єдине повідомлення в літературі стосується успішного результату вагітності у жінки, яка приймала нізатидин з 14-го по 16-й тиждень вагітності. Слід зазначити, що хоча нізатидин спочатку був класифікований FDA як категорія C, нещодавно його було перекласифіковано до категорії B.
Прокінетики
Прокінетики (метоклопрамід, домперидон, цисаприд) забезпечують значне полегшення симптомів, порівнянне із застосуванням блокаторів H2-гістамінових рецепторів при легких формах ГЕРХ (гастроезофагеальної рефлюксної хвороби), але вони значно менш ефективні в загоєнні ерозивно-виразкових уражень слизової оболонки стравоходу. Метоклопрамід класифікується FDA як категорія B, а цисаприд – як категорія C. У вагітних жінок застосовується лише метоклопрамід.
Метоклопрамід
Метоклопрамід, будучи блокатором дофамінових рецепторів, підвищує тонус нижнього стравохідного сфінктера і тим самим зменшує гастроезофагеальний рефлюкс, покращує кінетику і тим самим самоочищення стравоходу, покращує евакуаторну функцію шлунка. У вагітних жінок основним показанням до його застосування є нудота та блювання вагітних. Експериментальні дослідження показали безпеку його застосування під час вагітності на лабораторних тваринах. У людей не зареєстровано жодних вроджених вад розвитку або токсичних уражень новонароджених внаслідок застосування метоклопраміду. Водночас, у дослідженні Мічиганської програми Medicaide було зафіксовано 10 випадків вроджених вад розвитку (8 з яких були очікуваними) (5,2%) у 192 новонароджених, матері яких приймали метоклопрамід у першому триместрі. Метоклопрамід класифікується FDA як категорія B.
Інгібітори протонної помпи
Якщо блокатори H2-рецепторів у поєднанні з антацидами не забезпечують достатнього контролю тяжкості симптомів, рекомендується використовувати ІПП з додаванням антацидів як препарати екстреної допомоги при проривній ГЕРХ (рівень рекомендацій C). [ 31 ]
Інгібітори протонної помпи (ІПП) є найефективнішим класом препаратів, що використовуються для лікування як ендоскопічно негативної, так і позитивної гастроезофагеальної рефлюксної хвороби. Хоча ІПП ефективніші за блокатори H2-рецепторів у лікуванні ГЕРХ, вони не так часто використовуються у вагітних жінок. Тому дані щодо безпеки цього класу терапевтичних засобів під час вагітності ще більш обмежені. Переважає думка, що ІПП слід застосовувати під час вагітності лише пацієнтам з ендоскопічно підтвердженою тяжкою або ускладненою ГЕРХ, які не реагують на блокатори H2-рецепторів.
Доступні препарати групи ІПП включають омепразол, езомепразол, лансопразол, декслансопразол, рабепразол та пантопразол. З точки зору безпеки, FDA класифікує омепразол як препарат класу C через потенційну фетальну токсичність (на основі досліджень на тваринах), тоді як інші ІПП класифікуються як препарати класу B.[ 32 ]
Омепразол
Омепразол класифікується FDA до категорії препаратів C, оскільки в дозах для людини він викликає дозозалежну ембріональну/плодову загибель у щурів та кроликів без тератогенного ефекту.
З іншого боку, в літературі є інформація про безпеку омепразолу.
Також існує кілька проспективних досліджень, що підтверджують безпеку ІПП та, зокрема, омепразолу у вагітних жінок.
А узагальнений світовий досвід дозволив компанії AstraZeneca дозволити використання оригінального препарату омепразол (Losek MAPS) під час вагітності, зазначивши в інструкції з його медичного застосування, що «результати досліджень показали відсутність побічних ефектів омепразолу на здоров'я вагітних жінок, на плід або новонародженого. Losek MAPS можна використовувати під час вагітності».
Лансопразол
Експериментальні дослідження, проведені на вагітних щурах та кроликах, показали, що лансопразол у дозах, що в 40 та 16 разів відповідно перевищують рекомендовані для людей, не має негативного впливу на фертильність та не є фетотоксичним.
Дані щодо безпеки клінічного застосування препарату жінками в період вагітності обмежені. Найбезпечнішим рішенням проблеми є уникнення застосування препарату під час вагітності, особливо в першому триместрі, але якщо є потреба в терапії лансопразолом або така терапія проводилася на ранніх стадіях вагітності, ризик для плода видається дуже малим.
Рабепразол, пантопразол, езомепразол
Згідно з інформацією, наданою виробниками, експериментальні дані, отримані на щурах та кроликах, свідчать про безпеку використання цих препаратів під час вагітності. Однак у літературі немає інформації про використання цих препаратів у людей, тому краще уникати використання рабепразолу, пантопразолу та езомепразолу при лікуванні ГЕРХ (гастроезофагеальної рефлюксної хвороби) у вагітних жінок.
Застосування рабепразолу під час вагітності не вивчалося на людях; проте, виходячи з даних щодо рабепразолу на тваринах та даних щодо інших ІПП на людях, очікується, що рабепразол безпечний для застосування під час вагітності.[ 33 ]
Профілактика аспіраційного синдрому під час пологів
Вагітні жінки мають високий ризик шлункової аспірації під час пологів, особливо якщо пологи проводяться під наркозом. Синдром Мендельсона або синдром кислотної аспірації є найпоширенішою причиною акушерської захворюваності та смертності від наркозу. Саме тому профілактика цього ускладнення є такою важливою під час пологів. Підсумовуючи дані, отримані різними дослідниками, можна зробити висновок, що з точки зору безпеки для дитини найбільш виправданим методом профілактики синдрому кислотної аспірації під час пологів або хірургічного вирішення є призначення блокаторів H2-гістамінових рецепторів, зокрема ранітидину. Цілий комплекс досліджень, що доводять цей факт, свідчить про те, що при призначенні препарату породіллям не було зафіксовано негативного впливу на частоту та силу перейм, частоту серцевих скорочень плода або бал за шкалою Апгар. Крім того, не було відзначено негативного впливу на кислотність шлункового соку у новонароджених протягом 24 годин після народження. Для профілактики синдрому кислотної аспірації під час пологів або кесаревого розтину також прийнятно призначати ІПП, що підтверджується висновками експертів FDA.
Висновок
Беручи до уваги всю інформацію, представлену в цьому розділі, можна запропонувати наступний алгоритм лікування ГЕРХ (гастроезофагеальної рефлюксної хвороби) у вагітних жінок. У легких випадках може бути достатньо дотримання дієти та способу життя.
Якщо ефекту немає, медикаментозну терапію слід розпочати з прийому антацидів (1 терапевтична доза 3 рази на день через 1 годину після їжі та 4-й раз на ніч) або сукральфату (1 г 3 рази на день).
Якщо цей терапевтичний підхід неефективний, після всебічного обговорення проблеми з пацієнтом, включаючи профіль безпеки рекомендованих препаратів, можуть бути призначені блокатори H2-гістамінових рецепторів (один раз на день ввечері, після вечері). На думку більшості дослідників, ранітидин у дозі 150 мг/добу (один раз ввечері, після їжі) є безпечним.
ІПП є резервними препаратами для лікування важких та ускладнених випадків ГЕРХ (гастроезофагеальної рефлюксної хвороби) після попередньої ЕГДС. Очевидно, перевагу слід надавати оригінальному омепразолу, який має найкращий профіль безпеки серед усіх ІПП. Природно, що антисекреторні препарати у першому триместрі вагітності краще не призначати.
Хірургічне лікування ГЕРХ (гастроезофагеальної рефлюксної хвороби) під час вагітності не проводиться.
Лікування ГЕРХ під час грудного вигодовування
Хоча основні симптоми ГЕРХ зазвичай зникають невдовзі після пологів, деякі жінки продовжують відчувати симптоми рефлюксу, зокрема печію, у післяпологовому періоді та потребують медикаментозного лікування.
Встановлено, що більшість системних препаратів, що використовуються для лікування ГЕРХ (гастроезофагеальної рефлюксної хвороби), виділяються з материнським молоком і можуть негативно впливати на розвиток дитини. Безпека використання препаратів під час лактації, а також у вагітних жінок, ґрунтується на експериментальних даних та літературі щодо їх застосування матерями, що годують грудьми.
Невсмоктуючі антациди (гідроксид алюмінію, трисилікат магнію) не накопичуються в грудному молоці і тому вважаються безпечними.
Усі блокатори H2-рецепторів виділяються в грудне молоко, тому теоретично вони можуть негативно впливати на кислотність шлункового вмісту новонароджених, пригнічувати метаболізм ліків та стимулювати центральну нервову систему. У 1994 році Американська академія педіатрії класифікувала ранітидин і фамотидин як безпечні препарати для грудного вигодовування, причому фамотидин є більш переважним, оскільки він має меншу здатність накопичуватися в грудному молоці. Краще не призначати нізатидин жінкам під час лактації, оскільки його ефект погано вивчений.
Так само мало що відомо про секрецію ІПП у грудне молоко та їхню безпеку для немовляти. ІПП, ймовірно, потрапляють у молоко, оскільки мають відносно низьку молекулярну масу. Єдине опубліковане дослідження щодо застосування омепразолу під час лактації свідчить про його безпеку для людей. Експериментальне дослідження на щурах показало, що препарат призвів до уповільнення збільшення ваги у щурянят. Тому, враховуючи обмежену кількість спостережень, ІПП не рекомендуються для застосування під час лактації. Жінкам з тяжкою ГЕРХ, яким потрібна хронічна антисекреторна терапія, слід або припинити грудне вигодовування та продовжити лікування, або використовувати препарати інших класів.
Таким чином, під час вагітності та лактації для лікування ГЕРХ краще віддавати перевагу препаратам, дія яких добре вивчена протягом багатьох років, ніж новим препаратам. Тільки суворий контроль лікаря за прийомом ліків вагітними жінками, розсудлива терапія зведуть ризик можливих небажаних ефектів до мінімуму.
Профілактика
Складається з дотримання загального «режиму» та дієтичних заходів, розроблених для пацієнтів, які страждають на ГЕРХ.

