Медичний експерт статті
Нові публікації
Торакоскопія
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Торакоскопія – це процедура, яку використовує лікар для обстеження простору всередині грудної клітки (поза легенями). Торакоскопію призначають за суворо певними показаннями, зокрема для лікування спонтанного пневмотораксу. Процедура ефективна як у діагностичному, так і в терапевтичному плані. Вона малотравматична та дуже рідко супроводжується інтраопераційними або післяопераційними ускладненнями.
Головний «плюс» торакоскопії полягає в тому, що немає потреби робити великі розрізи, що пошкоджують тканини. Торакоскопія проводиться через проколи в грудній стінці, використовуючи спеціальні ендоскопічні інструменти. Сьогодні за допомогою торакоскопії можна виконати багато торакальних втручань. Процедура актуальна, якщо необхідно діагностувати або лікувати легеневі та серцево-судинні патології, захворювання органів середостіння та стравоходу, грудної клітки та плеври.
Показання
Торакоскопія часто є операцією вибору при багатьох патологічних станах, оскільки вона не характеризується інтенсивним післяопераційним болем, ускладнення трапляються рідко, немає потреби в знаходженні пацієнта у відділенні інтенсивної терапії. Торакоскопію можуть призначити при таких патологіях:
- Скупчення повітря в плевральній порожнині ( спонтанний пневмоторакс );
- Запалення плеври;
- Травми грудної клітки (закриті, відкриті);
- Бульозна емфізема легень (утворення повітряних кіст у легенях, спричинених руйнуванням альвеол);
- Генералізована форма міастенії (виконати торакоскопічну тимектомію);
- Гіпергідроз долонь (виконати торакоскопічну симпатектомію);
- Дифузні ураження легень (гранулематоз, альвеоліт );
- Доброякісні та злоякісні новоутворення в легенях;
- Рак молочної залози (виконати парастернальну лімфаденектомію);
- Пухлинні процеси та дивертикули стравоходу.
Окремо слід згадати торакоскопію з використанням волоконно-оптичної камери. Цей метод має високі можливості візуалізації. За необхідності під час процедури можна видалити рідину, що накопичилася в плевральній порожнині або легенях, а також взяти біологічний матеріал для подальшого гістологічного аналізу.
Торакоскопія, що використовується з діагностичною метою, у 99,9% випадків дозволяє правильно діагностувати захворювання. Однак втручання призначається лише тоді, коли інші методи діагностики неможливо використовувати з якоїсь причини, або вони не мають достатньої ефективності та інформативності. Для цього є кілька причин:
- Необхідність загальної анестезії;
- Висока вартість і травматичність як діагностичної процедури;
- Теоретично, але все ж існує можливість зараження.
З огляду на ці нюанси, фахівці намагаються не використовувати торакоскопію в профілактичних цілях: операцію призначають лише за суворими показаннями, зокрема:
- Визначити стадію раку; [ 1 ]
- Уточнити всі моменти у пацієнтів з плевритом неясного походження, а також взяти біологічний матеріал або видалити рідину.
Торакоскопію призначають, якщо в конкретній ситуації вона стає єдино можливим або найбільш інформативним способом поставити правильний діагноз та визначити подальшу тактику лікування.
Спонтанний пневмоторакс є частим показанням до госпіталізації пацієнтів із захворюваннями легень, що потребують невідкладного медичного втручання, у спеціалізованих торакальних хірургічних або хірургічних клініках. [ 2 ]
Торакоскопія при пневмотораксі доцільна:
- У разі неефективності трансторакального дренажу (легенева витік при прогресуючому або збереженому пневмотораксі);
- При рецидивуючому спонтанному пневмотораксі;
- Коли пневмоторакс розвивається у пацієнтів, які мають в анамнезі пневмоторакс з іншого боку;
- За відсутності вирішення пневмотораксу у осіб з підвищеним соматичним ризиком показана торакотомія.
Згідно зі статистикою, найпоширенішими причинами спонтанного пневмотораксу є пухлинні процеси в легенях, туберкульоз, саркоїдоз легень.
Торакоскопія при туберкульозі – зокрема, при туберкульозно-асоційованому ексудативному плевриті або емпіємі плеври – допомагає візуально оцінити характер ураження, виконати прицільну біопсію плеври для морфологічної верифікації патології та провести місцеву санацію плевральної порожнини. Хірург розкриває окремі набряклі ділянки, видаляє ексудат і фібрин, промиває порожнину розчинами антисептиків та протитуберкульозних препаратів, обробляє плевру лазером або ультразвуком, виконує часткову плевректомію, дренує плевральну порожнину.
Підготовка
Незважаючи на те, що торакоскопія належить до малоінвазивних втручань, вона все ж є складною хірургічною операцією, і до неї необхідно відповідно готуватися. На попередньому етапі пацієнт проходить необхідні аналізи та електрокардіографію.
Пацієнт повинен заздалегідь повідомити лікарям, якщо у нього є якісь хронічні патології (включаючи хвороби серця), схильність до алергій. Важливо попередити лікаря, якщо є систематичний прийом ліків (часто деякі препарати, що потребують регулярного прийому, тимчасово скасовують, щоб уникнути розвитку ускладнень).
Особливо важливо повідомити про прийом препаратів, що розріджують кров.
Якщо лікар дозволив призупинити ранковий прийом будь-яких ліків, необхідних для подальшого лікування, таблетки краще ковтати, не запиваючи рідиною. Допускається вживання найменшого можливого ковтка води.
Торакоскопію проводять натщесерце: пацієнт не повинен їсти та пити будь-яку їжу чи напої приблизно за 12 годин до операції. Тобто, якщо процедура запланована на першу половину дня, напередодні ввечері дозволяється лише легка вечеря.
Також слід уникати вживання алкоголю (навіть води) та куріння перед втручанням.
Обов’язково потрібно прийняти душ, щоб очистити шкіру від забруднень, що зменшить ймовірність зараження під час втручання.
Якщо у вас знімні зубні протези, їх необхідно зняти. Те саме стосується контактних лінз, слухових апаратів, ювелірних виробів тощо.
Базовий комплекс передопераційних обстежень включає такі процедури, як:
- Загальноклінічні аналізи крові та сечі;
- Визначення групи крові та резус-фактора;
- Біохімія крові (визначення глюкози, загального та прямого білірубіну, білка, креатиніну, АЛТ та АСТ, лужної фосфатази тощо);
- Аналізи крові на вірусне захворювання, ВІЛ, гепатит B та C;
- Коагулограма;
- Електрокардіограма з транскриптами;
- Рентген ( флюорографія ).
Усі ці обстеження є обов’язковими перед торакоскопією. Інші процедури також можуть бути призначені індивідуально, за показаннями. Іноді потрібна консультація лікарів вузьких спеціалізацій.
Всі необхідні лабораторні аналізи слід провести не раніше ніж за 7-10 днів до передбачуваної торакоскопії.
Техніка торакоскопії
Торакоскопія проводиться під загальним наркозом, за необхідності уражену легеню «вимикають» від процесу вентиляції. Положення пацієнта на операційному столі – лежачи на здоровому боці.
Після введення анестезії пацієнт засинає. Хірург скальпелем робить невеликі розрізи (в середньому 2 см), через які потім вводить троакар, а потім торакоскоп та додаткові інструменти через його гільзу. Розрізів може бути два або три, точне місце розрізів вибирається залежно від розташування патологічної зони в грудній порожнині.
За допомогою торакоскопа спеціаліст оцінює стан плевральної порожнини, проводить необхідні маніпуляції (видаляє матеріал для біопсії, дренування тощо).
Після завершення втручання в один з розрізів встановлюють дренаж для відведення скупчень плевральної рідини та підтримки адекватного внутрішньоплеврального тиску.
Загалом існує кілька варіантів торакоскопії. Найбільш відомим є метод Фріделя, який може виконуватися як із загальним, так і з місцевим наркозом. [ 3 ] Через розріз у плевру вводиться спеціальна голка з спадаючим мандреном, що сприяє правильному вибору напрямку торакоскопічного каналу. Після цього через розріз вводиться троакар з короткою бронхоскопічною трубкою, через яку всередину порожнини проводиться аспіратор з м’яким наконечником для відсмоктування гнійних або ексудативних виділень. [ 4 ] Разом з хірургічними інструментами всередину порожнини вводиться оптичний прилад для візуалізації та зображення плеври.
Якщо проводиться торакоскопія з біопсією, біоматеріал забирають на завершальному етапі операції. Для цього потрібні спеціальні щипці, підключені до оптичного приладу або біопсійної голки. Під телескопічним спостереженням щипці підводять до ділянки передбачуваного забору біоматеріалу, розкривають щіточки та відкушують необхідну кількість тканини. Для зупинки кровотечі використовується коагулятор.
Торакоскопію плевральної порожнини завершують накладанням глибоких U-подібних шкірно-м'язових швів на місце розрізу, за винятком розрізу, в який встановлюють силіконовий дренаж, підключений до аспіраційного апарату, для видалення залишків рідини, повітря та крові.
Діагностична торакоскопія зазвичай триває не більше 40 хвилин, але терапевтична операція може тривати кілька годин (в середньому 1,5-2,5 години).
Після процедури пацієнт перебуває під наглядом, щоб вчасно виявити будь-які ускладнення.
Торакоскопію легень проводить торакальний хірург, використовуючи інтубацію або загальний наркоз, що вирішується залежно від статусу, віку, інших індивідуальних особливостей пацієнта. Дітям, підліткам або психічно нестабільним особам показана лише загальна анестезія. У деяких випадках терапевтичної торакоскопії можливе інтраопераційне відключення однієї легені.
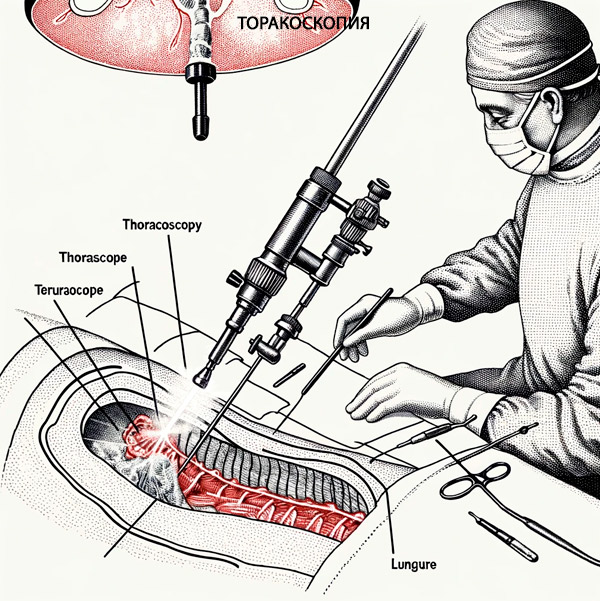
Пацієнтам з важкими формами плевриту за кілька днів до ендоскопії проводять плевральні пункції, що дозволяє зменшити стресовий ефект від повного спорожнення плевральної порожнини від рідини під час торакоскопії, а також запобігти різкому зміщенню середостіння в момент введення торакоскопа. Пристрій являє собою металеву трубку діаметром до 10 мм з двома оптичними каналами. Через один канал світло подається в досліджувану порожнину, а через другий канал зображення передається на екран камери та монітор. [ 5 ]
Торакоскопію середостіння найчастіше виконують у четвертому міжреберному проміжку, трохи попереду від середньої пахвової лінії. У цій ділянці відносно мало м’язів і міжреберних судин, що мінімізує ймовірність травмування. Водночас тут чітко видно плевральний простір. Якщо є грубі швартси та дренована рідина, торакоцентез проводиться в області максимальної близькості порожнини до стінки грудної клітки. Мультиаксіальну флюороскопію слід провести перед операцією, щоб визначити найбільш підходящу точку для торакоцентезу. [ 6 ]
Протипоказання до проведення
Сама операція торакоскопії не становить загрози для життя пацієнта, тому зазначені протипоказання завжди є відносними та визначаються, перш за все, станом організму та його здатністю переносити загальний наркоз. Процедуру можна скасувати, якщо її якісне виконання може бути поставлено під сумнів через стани декомпенсації, перш за все з боку серцево-судинної та дихальної системи.
Хірургічні протипоказання до торакоскопії включають:
- Повне зрощення (облітерація) плевральної порожнини, що перешкоджає використанню ендоскопічного пристрою та збільшує ризики пошкодження органів та кровотечі;
- Коагулопатія (порушення згортання крові).
Більшість торакальних хірургів вважають ознаки ураження серця, основних судин, великих бронхів і трахеї, а також нестабільну гемодинаміку протипоказаннями.
Торакоскопія не проводиться при інфаркті міокарда, інсульті головного мозку, тяжкому порушенні мозкового кровообігу та деяких інших супутніх захворюваннях, що визначається індивідуально.
Ускладнення після процедури
Торакоскопія – це відносно безпечне втручання, якому завжди надається пріоритет над порожнинними операціями. Розвиток побічних ефектів після торакоскопії трапляється рідко, хоча їх не можна повністю виключити.
Безпосередньо під час операції можлива механічна травма легені або сусідніх органів, іноді пошкоджуються судини, виникає кровотеча, хоча це вже належить до категорії хірургічних ускладнень. На післяопераційному етапі існує ризик розвитку інфекційних процесів, набряку, гемотораксу, пневмотораксу.
Пацієнти після торакоскопії можуть скаржитися на кашель, біль у грудях. У більшості випадків це нормальні симптоми, які проходять протягом 2-3 днів, якщо дотримуватися постільного режиму та всіх лікарських рекомендацій.
Ускладнення можуть виникати як під час торакоскопії, так і в післяопераційному періоді. [ 7 ]
Пошкодження легені, кровотеча можливі, якщо інструменти введені грубо та неправильно. Для виправлення проблеми пошкоджену ділянку зашивають. Якщо пошкодження судин невелике, використовується лігування або припікання. Якщо пошкоджена велика судина, торакоскопію переривають та проводять екстрену торакотомію.
Через різке падіння артеріального тиску, порушення серцевої діяльності, колапс легень під час пункції грудної клітки може розвинутися шок, що вимагає термінових реанімаційних заходів.
Порушення серцевого ритму може бути спровоковано необережними маніпуляціями під час втручання, подразненням міокарда. Часто не вдається виявити причину аритмії.
Деякі пацієнти повідомляють про задишку після торакоскопії. Для усунення цього явища використовується киснева терапія.
Недостатня обробка інструментів, порушення стерильності під час торакоскопії можуть призвести до занесення інфекції в рану. Гнійне запалення проявляється болем у ділянці післяопераційної рани, підвищенням температури, лихоманкою, загальною слабкістю.
Якщо легенева тканина не буде належним чином ушита, може розвинутися пневмоторакс, а пошкодження серозної оболонки або інфекція можуть призвести до плевриту.
Варто зазначити, що описані ускладнення після торакоскопії трапляються вкрай рідко.
Догляд після процедури
Після торакоскопії пацієнт прокидається у палаті відновлення. Якщо була встановлена дренажна трубка, її підключать до дренажного пристрою.
Пацієнта залишають у палаті на кілька годин або на ніч, потім переводять до стаціонарного відділення.
Куріння в післяопераційний період заборонено.
Часто лікар рекомендує якомога раніше почати рухатися, періодично вставати, якомога більше ходити. Це запобіжить розвитку запалення легень та тромбозу. Також рекомендуються дихальні вправи та спеціальні вправи для покращення стану дихальної системи.
Дренажну трубку видаляють після припинення виділень. Після видалення лікар накладає пов'язку, яку можна зняти не раніше ніж через 48 годин.
Приймати душ дозволяється через 2 дні після видалення дренажів. Якщо виділень немає, накладати пов'язку після душу не потрібно: достатньо промокнути місця розрізів сухим чистим рушником.
Купання після торакоскопії не рекомендується, поки ваш лікар не дозволить це.
Рекомендується збалансоване харчування з високим вмістом білка, овочів, фруктів та цільного зерна. Важливо пити достатню кількість води (якщо лікар не рекомендував інше).
Не варто планувати подорож літаком, слід заздалегідь проконсультуватися з лікарем.
Не рекомендується піднімати ваги більше 3-4 кг протягом місяця після торакоскопії.
Перед випискою спеціаліст огляне стан операційних розрізів, надасть необхідні рекомендації щодо догляду за раною. Шви знімаються приблизно через 7 днів.
Тривалість перебування в лікарні залежить від багатьох факторів – зокрема, від типу та обсягу проведеного торакоскопічного втручання, від початкового діагнозу та від загального стану пацієнта.
Вкрай важливо повідомити свого лікаря:
- Якщо розвинулася та посилилась задишка;
- Якщо у вас набрякли груди, шия, обличчя;
- Якщо раптово змінюється його голос, виникає тахікардія;
- Якщо температура підвищується вище 38°C, з ран спостерігаються виділення (особливо з неприємним запахом, густої консистенції).
У більшості випадків торакоскопія не супроводжується ускладненнями, одужання проходить відносно легко, якщо пацієнт дотримується всіх лікарських рекомендацій.

