Мікоплазмові пневмонії
Останній перегляд: 23.04.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Причини мікоплазменної пневмонії
Мікоплазми - особливий вид мікроорганізмів. Вони не мають клітинної стінки. За морфології і клітинної організації мікоплазми схожі з L-формами бактерій, за розмірами наближаються до вірусів.
З носоглотки і сечостатевих шляхів людини виділено 12 видів мікоплазм, але патогенними для людини властивостями володіють три: Mycoplasma pneumoniae, Mycoplasma hominis, Mycoplasma urealyticum.
M.pneumoniae вражає слизову оболонку дихальних шляхів, а М.hominis і M.urealyticum - сечостатевої системи (викликають розвиток уретриту, цервіциту, вагініту).
Симптоми мікоплазменної пневмонії
Mycoplasma pneumoniae є частим збудником інфекцій респіраторного тракту. У 1930 р M.pneumoniae була вперше виділена при вивченні атипової пневмонії, а в 1962 р охарактеризована і класифікована як окремий вид бактерій.
Захворювання передається повітряно-крапельним шляхом.
Згідно В. І. Покровському (1995), всі клінічні прояви мікоплазменної пневмонії групуються наступним чином.
- респіраторні
- верхні дихальні шляхи (фарингіт, трахеїт, бронхіт);
- легеневі (пневмонія, плевральнийвипіт, утворення абсцесу).
- нереспіраторних
- гематологічні (гемолітична анемія, тромбоцитопенічна пурпура);
- шлунково-кишкові (гастроентерит, гепатит, панкреатит);
- м'язово-скелетні (біль у м'язах, біль у суглобах, поліартрит);
- серцево-судинні (міокардит, перикардит);
- дерматологічні (поліморфна еритема, інші висипу);
- неврологічні (менінгіт, менінгоенцефаліт, периферичні і черепно-мозкові неврити, мозочкова атаксія);
- генералізовані інфекції (полілімфоаденопатія, септикопиемия).
Микоплазменная інфекція має інкубаційний період, який в середньому становить 3 тижні. Розвитку пневмонії передує клініка ушкодження верхніх дихальних шляхів. Початок хвороби поступовий. Хворих турбують помірна загальна слабкість, головний біль, нежить, сухість і першіння в горлі, кашель (спочатку сухий, потім з відділенням в'язкої слизової мокроти). Характерними особливостями кашлю є його тривалість і пароксизмальної характер. Під час нападу кашлю інтенсивність його досить різко виражена. Постійно спостерігається гіперемія задньої стінки глотки, м'якого піднебіння, язичка. При розвитку бронхіту вислуховуються жорстке дихання та сухі хрипи. При легкому перебігу микоплазменного ГРЗ спостерігаються переважно катаральні риніт, фарингіт. При середньотяжкому перебігу є поєднане ушкодження верхніх і нижніх дихальних шляхів у вигляді рінобронхіта, фарінгобронхіта, рінофарінгобронхіта. Температура тіла у хворих зазвичай субфебрильна.
Зазначені симптоми мікоплазменної інфекції наростають до 5-7 дня, температура тіла підвищується до 39-40 ° С і може триматися на цих цифрах протягом 5-7 днів, надалі вона знижується до субфебрильної і тримається протягом 7-12 днів, іноді й довше. Характерною ознакою мікоплазменної пневмонії є тривалий і сильний кашель з відділенням невеликої кількості в'язкого і слизового мокротиння. Кашель триває не менше 10-15 днів. У переважної більшості хворих спостерігається також і біль в грудній клітці, що підсилюється при диханні.
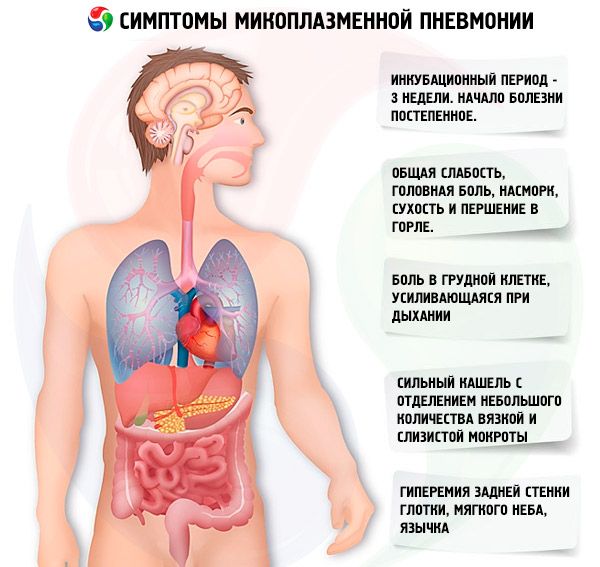
Фізикальні ознаки пневмонії з'являються зазвичай на 4-6 день хвороби і характеризуються вогнищевим послабленням везикулярного дихання, крепітацією, хрипи, укороченням перкуторного звуку, але це нечастий ознака. Приблизно у 20% хворих фізикальних ознак пневмонії не виявляється, ушкодження легенів діагностується лише при рентгенологічному дослідженні.
У деяких хворих може розвиватися фібринозний або помірно виражений ексудативний плеврит.
Де болить?
Що турбує?
Діагностика мікоплазменної пневмонії
Рентгенологічно мікоплазменна пневмонія може мати такі прояви:
- посилення і згущення легеневого малюнка, переважно інтерстиціальні зміни в 50% випадків;
- сегментарна і вогнищева інфільтрація легеневої тканини (у 30% хворих); інфільтрат локалізується переважно в нижніх легеневих полях, рідше - у верхній і середній частках правої легені, в базальних сегментах. Інфільтрати неоднорідні і негомогенних, без чітких меж; в 10-40% бувають двосторонніми;
- велика лобарная інфільтрація (рідкісний варіант).

 [25], [26], [27], [28], [29], [30], [31], [32], [33]
[25], [26], [27], [28], [29], [30], [31], [32], [33]
Лабораторна діагностика мікоплазменної пневмонії
Загальний аналіз периферичної крові характеризується переважно нормальною кількістю лейкоцитів (не більше 8 x 10 9 / л), в 10-15% випадків - лейкопенією або лейкоцитозом; закономірним збільшенням кількості лімфоцитів; відсутністю зсуву лейкоцитарної формули вліво; збільшенням ШОЕ.
Слід врахувати, що мікоплазменна пневмонія часто є змішаною (Мікоплазмові-бактеріальної) внаслідок приєднання бактеріальної мікрофлори (переважно пневмокока). Це, як правило, більш пізні пневмонії. Первинні мікоплазменние пневмонії розвиваються в перші дні захворювання. В цілому протягом мікоплазменної пневмонії частіше за все не важке, але тривалий. Однак в ряді випадків можливе і тяжкий перебіг; воно обумовлено тяжкістю самої пневмонії або приєднанням нереспіраторних проявів микоплазменной інфекції.
Діагностичні критерії мікоплазменної пневмонії
При постановці діагнозу мікоплазменної пневмонії необхідно враховувати наступні основні положення.
- Поступове початок з коротким продромальний період, гострий фарингіт, риніт, трахеїт, інтенсивний тривалий кашель з в'язкого слизової мокротою.
- Мала вираженість фізикальних ознак пневмонії.
- Наявність позалегеневих (внереспіраторних) проявів: гемолітичної анемії, міокардиту, перикардиту, гепатиту, шкірних висипань, полілімфоаденопатії.
- Позитивні результати серологічної діагностики. Для підтвердження діагнозу мікоплазменної пневмонії проводиться визначення антитіл до мікоплазми в крові за допомогою реакції зв'язування комплементу, досліджуються парні сироватки з інтервалом 15 діб. Діагностично значущим є 4 кратне зростання титру антитіл (не нижче 1:64).
Культуральная діагностика (посів мокротиння) при мікоплазменної пневмонії практично не застосовується у зв'язку з необхідністю використання високоселективних середовищ і малою інформативністю методу.
- Виявлення антигенів мікоплазми в мокроті за допомогою моноклональних антитіл з використанням методу імунофлуоресценції або імуноферментного аналізу. В останні роки проводиться визначення в мокроті мікоплазми (молекул її ДНК) за допомогою методу полімеразної ланцюгової реакції. При звичайній бактеріоскопії мазка мокротиння мікоплазма не виявляється.
Що потрібно обстежити?
До кого звернутись?
Лікування мікоплазменної пневмонії
Мікоплазма високочутлива до еритроміцину і новим макролідів (азитроміцину, кларитроміцину та ін.), Причому нові макроліди більш ефективні, ніж еритроміцин, і вважаються препаратами 1 ряду. Тетрацикліни також ефективні при мікоплазменної пневмонії. До β-лактамних антибіотиків (пеніцилінів, цефалоспоринів) мікоплазма стійка.
Додатково про лікування
Ліки

