Медичний експерт статті
Нові публікації
Торакоцентез
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
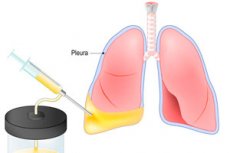
Якщо рідина потрапляє або накопичується в плевральній порожнині, це може спричинити небезпечні проблеми з диханням, які можуть призвести до смерті пацієнта. Усунути небезпеку допомагає торакоцентез, або плевроцентез. Процедура являє собою прокол грудної стінки з подальшим видаленням рідини. Торакоцентез може нести як лікувальне, так і діагностичне навантаження – наприклад, для вилучення та взяття рідини для дослідження, для введення лікарських розчинів. Накопичення рідини в плевральній порожнині пов'язане з погіршенням самопочуття, утрудненням дихання навіть у спокійному стані. Після торакоцентезу та видалення рідини дихання покращується, відновлюється робота дихальної та серцево-судинної системи. [ 1 ], [ 2 ]
Показання
Коли необхідний торакоцентез?
Плевральна порожнина — це простір у грудній клітці, обмежений плеврою. У свою чергу, плевра — це гладка серозна оболонка легень, що складається з двох листків: парієтального листка, що захищає грудну клітку зсередини, та вісцерального листка, що прилягає до легень. Зазвичай у плевральній порожнині присутній невеликий об'єм серозної рідини, яка діє як мастило для зменшення тертя під час дихання. Якщо розвивається захворювання, між плевральними листками може накопичуватися більше рідини — так званий плевральний випіт. Однак рідина може мати й інше походження, таке як:
- Транссудат — це набрякла волога, яка просочується в плевру через підвищення артеріального тиску та зниження осмотичного тиску плазми. Такий випіт характерний для серцевої недостатності або цирозу.
- Ексудат – це запальна волога, яка проникає в плевру через підвищену проникність судинних стінок. При цьому деякі клітини крові, білки та інші речовини просочуються з плазми. Ексудативний випіт є типовою ознакою онкологічних процесів, запалення легень, вірусних уражень.
Якщо об'єм плеврального випоту невеликий і немає подразнення плевральних листків, людина зазвичай не відчуває підозрілих симптомів. Така проблема виявляється випадково під час діагностичних заходів щодо інших проблем в організмі або під час профілактичного огляду.
Якщо об'єм випоту достатньо великий, у пацієнта виникає утруднене дихання, відчуття дискомфорту та тиску в грудях, біль під час вдиху, кашель, загальна слабкість, втома.
Завдяки торакоцентезу рідина видаляється, стан людини покращується, є можливість провести лабораторну діагностику випоту та з'ясувати причини порушення.
Основні показання до торакоцентезу:
- Легеневі захворювання, що супроводжуються викидом крові або лімфи в плевральну порожнину;
- Ексудативні плеврити;
- Попадання повітря в плевральну порожнину ( пневмоторакс );
- Емпієма плеври (скупчення гною в плевральній порожнині).
Торакоцентез при пневмотораксі показаний пацієнтам молодше 50 років при перших спонтанних епізодах з об'ємом від 15 до 30%, без значного дихального дистрессу. Дренування проводиться, якщо торакоцентез неефективний, а також при великому або вторинному пневмотораксі, пацієнтам з дихальною недостатністю та пацієнтам похилого віку (старше 50 років).
Торакоцентез при гідротораксі призначається лише при масивних обсягах випоту: невеликі гідроторакси не потребують спеціального лікування, оскільки розсмоктування рідини відбувається самостійно за умови грамотного лікування основної патології.
Плевродез може бути використаний як доповнення до торакоцентезу, тобто ін'єкції склерозуючих агентів у плевральну порожнину, які зміцнюють обидва плевральні листки.
Торакоцентез при гемотораксі показаний у разі тривалої внутрішньоплевральної кровотечі, при пошкодженні життєво важливих органів, а також у випадках, коли згорнута кров перешкоджає розширенню легень. Якщо є пошкодження великих судин або органів грудної клітки, показана екстрена торакотомія з перев'язкою судин, ушиванням пошкодженого органу, видаленням накопиченої крові. При згорнутому гемотораксі проводиться відеоторакоскопія або відкрита торакотомія для видалення згустків крові та санації плевральної порожнини. Якщо гемоторакс нагноюється, лікування таке ж, як і при гнійному плевриті.
Підготовка
Перед торакоцентезом пацієнт повинен пройти обстеження, що включає медичний огляд, рентген грудної клітки, УЗД, комп'ютерну томографію. Обов'язково призначають лабораторну діагностику - зокрема, дослідження згортальної функції крові. Якщо стан пацієнта нестабільний, є високі ризики декомпенсованих станів, може знадобитися проведення додаткових досліджень - наприклад, електрокардіографії та визначення ступеня сатурації крові.
Лікуючий лікар попередньо консультує пацієнта, уточнює важливі моменти щодо процедури, озвучує можливі ризики та побічні ефекти. Пацієнт повинен підписати свою згоду на проведення торакоцентезу (якщо пацієнт не може цього зробити, документ підписують його найближчі родичі, члени сім'ї). Якщо пацієнт приймав антикоагулянти, якщо є схильність до алергічних реакцій, важливо повідомити про це лікаря.
Безпосередньо перед маніпуляцією торакоцентезом проводиться додатковий огляд пацієнта, вимірюється пульс та артеріальний тиск.
Набір інструментів для торакоцентезу
Для проведення торакоцентезу потрібен такий набір інструментів та витратних матеріалів:
- Набір для місцевої поетапної анестезії (пара стерильних шприців об'ємом 10 мл, стерильні голки для підшкірних та внутрішньом'язових ін'єкцій, стерильний лоток та перев'язувальний матеріал, антисептичний розчин та анестетик, медичний клей та пластир, кілька стерильних рукавичок, маски, протишокові препарати);
- Стерильна голка Дюфо або пункційна голка розміром 70-100 мм з гострим косим зрізом та внутрішнім діаметром 1,8 мм;
- Стерильна подовжувальна трубка довжиною 20 см або більше (резонансна або полівінілхлоридна) зі стандартними адаптерами;
- Трубчастий затискач, призначений для запобігання потраплянню повітря в плевральну порожнину;
- Стерильні ножиці та пінцет;
- Штатив зі стерильними закупореними пробірками для розміщення в них рідини, вилученої під час торакоцентезу з плевральної порожнини, для подальшого бактеріологічного дослідження.
Техніка торакоцентезу
Оптимально проводити торакоцентез під контролем ультразвукового дослідження, щоб з'ясувати оптимальну точку введення голки.
Перед процедурою лікар визначає рівень випоту (бажано за допомогою ультразвукового дослідження), який позначається на шкірі відповідними позначками. Далі визначається місце для проколу:
- З метою видалення рідини – між VII та VIII ребрами, дотримуючись умовної лінії від лопаткового краю до пахвової западини;
- Для видалення повітря - у II підребер'ї нижче ключиці.
Ділянку передбачуваного торакоцентезу обробляють антисептиком та знеболюють пошарово. Сам прокол виконують за допомогою голки, яка після потрапляння в плевральний простір замінюється на пункціонну голку. Завдяки їй спеціаліст випускає повітря або випіт, потім обробляє зону проколу антисептиком, щоб запобігти розвитку інфекційних ускладнень.
Діагностичний торакоцентез передбачає візуальну оцінку видобутого біоматеріалу з подальшим направленням на лабораторне дослідження. Важливо уточнити фізико-хімічні, мікробіологічні, цитологічні показники плеврального вмісту, що допоможе з'ясувати причини патології.
Лікувальний торакоцентез передбачає обробку плевральної порожнини антисептичними розчинами для запобігання розвитку гнійного інфекційного процесу. Можливе одночасне застосування розчинів антибіотиків, ферментних речовин, гормональних та протипухлинних препаратів.
Торакоцентез плевральної порожнини може бути проведений як у стаціонарних, так і в амбулаторних умовах. Під час процедури пацієнт сидить з випрямленою спиною та злегка нахиленим вперед. Також можливо проводити маніпуляції в положенні лежачи на спині – зокрема, якщо пацієнт підключений до апарату штучної вентиляції легень. У такій ситуації пацієнта укладають на край кушетки, руку з боку торакоцентезу підкладають за голову, під область протилежного плеча підкладають валик (рушник).
Процедура виконується з використанням місцевої поетапної (пошарової) анестезії: анестетик (розчин анестетика) інфільтрується під шкіру, потім у підшкірну клітковину, окістя ребер, міжреберні м’язи та тім’яну плевру. У деяких випадках може знадобитися легка седація з введенням ліків, щоб допомогти пацієнту залишатися спокійним та розслабленим протягом усієї процедури та після неї.
Торакоцентез та плевральна пункція – це малоінвазивні процедури, які можуть бути як діагностичними, так і терапевтичними, і виконуються планово або екстрено. Біоматеріал, отриманий під час процедури, маркується та направляється на лабораторний аналіз. Якщо кількість випоту невелика, а кров присутня, її транспортують разом з антикоагулянтом, щоб уникнути згортання (згортання).
Лабораторні дослідження проводяться за такими показниками:
- Рівень pH;
- Забарвлення за Грамом;
- Кількість клітин та їх диференціація;
- Глюкоза, білок, дегідрогеназа молочної кислоти;
- Цитологія;
- Креатинін, амілаза (при підозрі на перфорацію стравоходу або запалення підшлункової залози);
- Тригліцеридний індекс.
Транссудативна рідина зазвичай прозора, тоді як ексудативна рідина каламутна, жовтувато-коричнева, а іноді й кров'яниста.
Якщо pH-фактор менше 7,2, це є показанням до проведення дренування після торакоцентезу.
Цитологічне дослідження необхідне для виявлення пухлинних структур у плевральній порожнині. Завдяки імуноцитохімічному аналізу можна визначити їх характеристики та призначити найоптимальніше лікування.
Посів мікрофлори має важливе значення для діагностики мікробної інфекції.
Протипоказання до проведення
Абсолютних протипоказань до проведення торакоцентезу немає. До відносних протипоказань належать наступні:
- Відсутність чіткої інформації про область локалізації рідини;
- Порушення згортання крові, лікування антикоагулянтами;
- Деформації, анатомічні зміни грудної клітки;
- Надзвичайно мала кількість рідини (у цьому випадку терапевтична торакоцентеза недоречна, а діагностична торакоцентеза проблематична);
- Дерматологічні інфекційні патології, оперізуючий лишай в області проколу;
- Декомпенсовані стани, тяжкі легеневі патології;
- Сильні неконтрольовані напади кашлю;
- Психічна нестабільність, що перешкоджає адекватному виконанню процедури;
- Штучна вентиляція легень з позитивним тиском (підвищений ризик ускладнень).
Кожен випадок протипоказання оцінюється індивідуально, враховуючи терміновість торакоцентезу.
Ускладнення після процедури
Такий наслідок торакоцентезу, як кашель та біль у грудях, вважається нормальним і проходить через кілька днів. Якщо проблема триває довго або посилюється, необхідно звернутися до лікаря. Консультація спеціаліста також знадобиться, якщо після торакоцентезу виникла задишка або сильний біль у грудях. У деяких випадках знадобляться протизапальні препарати.
Щоб уникнути розвитку несприятливих наслідків після торакоцентезу, у деяких випадках проводиться рентгенографія. Це необхідно для виключення пневмотораксу, визначення об'єму рідини, що залишилася, та стану легеневої тканини. Рентгенографія особливо рекомендується, якщо:
- Пацієнт підключений до апарату штучної вентиляції легень;
- Голку вводили двічі або більше;
- Повітря було видалено з плевральної порожнини під час торакоцентезу;
- Після торакоцентезу були ознаки пневмотораксу.
Слід також розуміти, що механічне видалення випоту з плевральної порожнини під час торакоцентезу не впливає на причину його скупчення. І навпаки, при раку молочної залози або яєчників, дрібноклітинному раку легень та лімфомі системна хіміотерапія майже в половині випадків сприяє нормалізації відтоку рідини з плеврального простору.
Ризики виникнення проблем під час та після торакоцентезу залежать від багатьох факторів – перш за все, від кваліфікації та знань лікаря. Якщо спеціаліст обережний та має достатній досвід у виконанні таких маніпуляцій, ймовірність ускладнень мінімізується. Проте повністю виключити таку можливість неможливо.
Ускладнення після процедури торакоцентезу можуть бути загрозливими або не загрозливими. Найпоширеніші загрозливі ускладнення включають:
- Пневмоторакс – скупчення повітря в плевральній порожнині з подальшим колапсом легені (спостерігається в 11% усіх ускладнень);
- Гемоторакс – скупчення крові в плевральній порожнині (менше 1% випадків);
- Травма селезінки або печінки (менше 1% випадків);
- Гнійні процеси плеври, емпієма плеври;
- Метастази (при злоякісних пухлинах).
Незагрозливі ускладнення торакоцентезу:
- Біль у грудях (більше 20% випадків);
- Неможливість аспірації плеврального випоту (у 13% випадків);
- Кашель (більше 10% випадків);
- Підшкірні крововиливи (у 2% випадків);
- Скупчення підшкірної рідини - серома (менше 1%);
- Стресова непритомність внаслідок аритмій та зниження артеріального тиску.
Щоб мінімізувати ризики ускладнень після торакоцентезу, рекомендується довірити процедуру кваліфікованим фахівцям, які мають достатній досвід у проведенні подібних маніпуляцій. Професійний підхід, точність, турбота та відповідальність перед кожним пацієнтом можуть звести ймовірність виникнення проблем до мінімуму.
Догляд після процедури
Відразу після завершення торакоцентезу починається реабілітаційний період. Щоб зробити його перебіг легким і комфортним, зменшити ризик ускладнень, пацієнт повинен знати про особливості фази відновлення. Крім того, необхідно дотримуватися деяких рекомендацій:
- Протягом кількох годин після завершення торакоцентезу не слід залишати лікарню. Бажано лягти та відпочити. Протягом 3-4 годин необхідно контролювати життєво важливі показники, такі як артеріальний тиск, частота серцевих скорочень, насичення крові киснем.
- Якщо з'явився кашель, але він триває недовго і зникає самостійно, не варто хвилюватися. Якщо кашель посилюється, виникає задишка, біль у грудях, потрібно якомога швидше звернутися до лікаря.
- Для зменшення післяпроцедурного болю можуть бути використані анальгетики, нестероїдні протизапальні препарати.
- У місці проколу може виникнути гематома. Зазвичай вона не потребує спеціального лікування та зникає самостійно протягом кількох днів.
- Важливо обмежити фізичну активність, не бігати та не стрибати, а також не піднімати важкі предмети.
- Бажано переглянути раціон і питний режим.
- Рану після торакоцентезу слід обробляти двічі на день, уникаючи контакту з водою.
- Не рекомендується відвідувати басейни, пляжі, сауни, лазні.
Якщо дотримуватися вищезазначених рекомендацій, розвитку ускладнень можна уникнути.
Торакоцентез є однією з основних процедур для лікарів інтенсивної терапії, персоналу відділень інтенсивної терапії та невідкладної допомоги. Маніпуляція має набагато більше переваг, ніж можливих ризиків. Розвиток ускладнень трапляється вкрай рідко.

