Медичний експерт статті
Нові публікації
Повна блокада серця
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
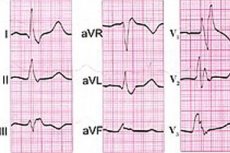
Серед усіх видів дисфункції провідної системи серця, яка забезпечує ритмічність серцевих скорочень та контролює коронарний кровотік, найсерйознішою є повна блокада серця – з повним припиненням проходження електричних імпульсів між передсердями та шлуночками. [ 1 ]
Епідеміологія
За оцінками, частота повної блокади серця становить 0,02-0,04% від загальної популяції. АВ-блокада третього ступеня спостерігається у 0,6% пацієнтів з гіпертензією, приблизно у 5-10% пацієнтів з інфарктом міокарда нижньої стінки та у такої ж кількості людей старше 70 років з серцевими патологіями в анамнезі.
Клінічні дані свідчать про те, що ідіопатичний фіброз та склероз провідної системи є причиною майже половини випадків повної AV-блокади.
Вроджена блокада серця третього ступеня зустрічається у однієї дитини на кожні 15 000–20 000 народжень.
Причини повної блокади серця
Повна блокада серця - це те, що кардіологи називають передсердно-шлуночковою або атріовентрикулярною блокадою третього ступеня.
Це повна АВ-блокада серця або повна поперечна блокада серця, при якій потенціали дії, що генеруються синоатріальним (СА) вузлом, не проходять через АВ-вузол (атріовентрикулярний або передсердно-шлуночковий) в результаті дефекту провідної системи серця в будь-якому місці від АВ-вузла до пучка Гіса, його гілок (ніжок) та волокон Пуркіньє. [ 2 ]
Основні причини порушень серцевого ритму та провідності, що призводять до повної блокади серця, пов'язані з:
- Гостра ішемічна хвороба серця;
- Ускладнення інфаркту міокарда, що вражають нижню стінку серця, та постінфарктний кардіосклероз;
- Атеросклероз коронарних судин, що постачають кров до структур провідної системи;
- Кардіоміопатії, включаючи діабетичну гіпертрофічну та ідіопатичну дилатацію;
- Вроджені вади серця;
- Ідіопатична дегенерація (фіброз та кальцифікація) провідної системи (найчастіше проксимальної ніжки пучка Гісса), яка називається старечою провідною дегенерацією або хворобою Лева;
- Тривале застосування антиаритмічних препаратів усіх класів та кардіотонічних засобів групи серцевих глікозидів (дигоксин, целанід, ланатозит та інші препарати наперстянки);
- Електролітний дисбаланс – порушення співвідношення калію та магнію за наявності гіпермагніємії або гіперкаліємії.
У дітей АВ-блокада високого ступеня може виникати в повністю структурно нормальному серці або у поєднанні з супутньою вродженою вадою серця. Вроджена АВ-блокада (з високою неонатальною смертністю) може бути наслідком аутоімунного процесу, що впливає на серце плода, що розвивається, зокрема, внаслідок впливу антинуклеарних аутоантитіл проти Ro/SSA, які пов'язані з багатьма аутоімунними захворюваннями.
Фактори ризику
Окрім серцевих патологій структурного характеру, коронарного атеросклерозу та інших серцево-судинних захворювань, факторами ризику повної блокади серця є:
- Похилий вік;
- Артеріальна гіпертензія;
- Діабет;
- Підвищений тонус блукаючого нерва;
- Ендокардит, хвороба Лайма та ревматична лихоманка;
- Кардіохірургія та трансдермальні коронарні втручання;
- Системні захворювання, такі як червоний вовчак, саркоїдоз, амілоїдоз.
Крім того, фактори ризику можуть бути генетично зумовлені, як-от синдром Бругада, що виникає внаслідок мутації в гені SCN5A, який кодує альфа-субодиниці інтегрального мембранного білка серцевих міоцитів, що утворює потенціалзалежні натрієві канали (NaV1.5) у серцевому м'язі. Приблизно чверть людей із цим синдромом мають члена сім'ї з цією мутацією.
Патогенез
Фахівці пояснюють патогенез повної АВ-блокади серця відсутністю електричного зв'язку між передсердями та шлуночками через атріовентрикулярний (АВ) вузол та їх повною дисоціацією.
Щоб забезпечити завершення циклу скорочення в передсердях до початку скорочення в шлуночках, імпульс, що надходить від синоатріального (СА) вузла, повинен затримуватися в АВ-вузлі, але при блокаді третього ступеня атріовентрикулярний вузол не може проводити сигнали. А порушення цього шляху призводить до порушення активації передсердь і шлуночків через систему Гіса-Пуркін'є, внаслідок чого втрачається їх координація (синхронізація).
У цьому випадку – оскільки КА-вузол не може контролювати частоту серцевих скорочень без відповідної провідності через АВ-вузол – передсердя та шлуночки починають скорочуватися незалежно один від одного. Оскільки імпульси не доходять до шлуночків, їх скорочення відбувається завдяки замісному або так званому ектопічному ритму ковзання, який може бути опосередкований АВ-вузлом, одним із пучків Гіса (якщо утворюється зворотна петля провідності) або самими кардіоміоцитами шлуночків (і такий ритм називається ідіовентрикулярним).
Як наслідок, частота скорочень шлуночків падає до 40-45 ударів на хвилину, що призводить до зниження серцевого викиду та гемодинамічної нестабільності. [ 3 ]
Симптоми повної блокади серця
При повній АВ-блокаді перші ознаки можуть проявлятися відчуттям слабкості, загальною втомою, запамороченням.
Крім того, клінічні симптоми повної блокади серцевої провідності можуть включати: задишку, відчуття тиску або болю в грудях (якщо блокада супроводжує гострий інфаркт міокарда), зміни серцебиття (у вигляді пауз та тріпотіння), передсинкопе або раптову втрату свідомості (синкопе).
Хоча при повній АВ-дисоціації передсердний ритм перевищує шлуночковий і спостерігається надшлуночкова тахікардія, фізикальне обстеження зазвичай виявляє брадикардію. А при ЧСС <40 ударів на хвилину у пацієнтів можуть проявлятися ознаки, характерні для декомпенсованої серцевої недостатності, дихальної недостатності та системної гіпоперфузії: пітливість, зниження температури шкіри, прискорене поверхневе дихання, периферичні набряки, зміни психіки (аж до делірію).
Повна блокада серця може відрізнятися локалізацією, і фахівці розрізняють проксимальний та дистальний типи блокади. При проксимальному типі АВ-вузол встановлює замісний ритм ковзання, а шлуночковий комплекс (QRS) на електрокардіограмі не розширений, а шлуночки скорочуються з частотою близько 50 разів на хвилину.
Дистальний тип блокади визначається, коли джерелом ектопічного ковзаючого ритму стає пучок Гісса (атріовентрикулярний пучок міокардіальних провідних клітин у м'язі міжшлуночкової перегородки) з ніжками. У цьому випадку частота скорочень шлуночків протягом однієї хвилини падає до 30, а комплекс QRS на ЕКГ розширюється.
При АВ-блокаді третього ступеня спостерігається повна блокада правої ніжки пучка Гіса - блокада правої ніжки пучка Гіса, та повна блокада лівої ніжки пучка Гіса - блокада лівої ніжки пучка Гіса.
Стан, за якого блокуються як права гілка пучка Гіса, так і лівий передній або лівий задній пучок, називаються біфасцикулярними блокадами. А коли блокуються права гілка пучка Гіса, лівий передній пучок і лівий задній пучок, блокада називається трифасцикулярною (трипучковою). І це повна блокада пучка Гіса або повна трифасцикулярна поперечна блокада дистального типу. [ 4 ]
Ускладнення і наслідки
У чому небезпека повної блокади серця? Вона небезпечна сама по собі, оскільки може спричинити раптову повну зупинку серця – асистолію. [ 5 ]
Також у групі ризику знаходяться ускладнення повної АВ-блокади серця, зокрема:
- Погіршення кровопостачання всіх систем та органів, включаючи ішемію головного мозку із синдромом Морганьї-Адамса-Стокса;
- Розвиток дилатаційної кардіопатії;
- Фібриляція шлуночків;
- Шлуночкова тахікардія;
- Погіршення серцевої недостатності та загострення стенокардії;
- Серцево-судинний колапс.
- Аритмічний кардіогенний шок.
Діагностика повної блокади серця
Початковий діагноз повної блокади серця часто ставиться лікарем невідкладної допомоги або лікарем відділення невідкладної допомоги.
Підтвердити або спростувати початковий діагноз може лише інструментальна діагностика: ЕКГ (електрокардіографія) у 12 відведеннях або холтерівське моніторування.
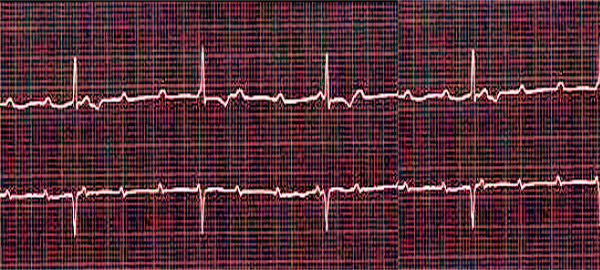
Після стабілізації стану рентгенографія та ультразвукове дослідження грудної клітки, а також аналізи крові (загальний та біохімічний, на рівень електролітів, С-реактивного білка та креатинкінази, міоглобіну та тропонінів) дають змогу з’ясувати першопричину цього стану та виявити супутні захворювання.
Детальніше читайте у публікації - Дослідження серця
А диференціальна діагностика необхідна для розрізнення інших видів порушень серцевої провідності та патологій зі схожою симптоматикою.
До кого звернутись?
Лікування повної блокади серця
Пацієнти з АВ-блокадою третього ступеня потребують термінової госпіталізації. Згідно з протоколом лікування, як терапія першої лінії використовується внутрішньовенне введення Атропіну (за наявності вузького комплексу QRS, тобто ритму вузлового ковзання). Також використовуються бета-адреноміметики (Адреналін, Дофамін, Орципреналіну сульфат, Ізопротеренол, Ізопреналіну гідрохлорид), які, маючи позитивний хронотропний ефект, можуть підвищувати ЧСС.
У невідкладних ситуаціях – при гострій гемодинамічній нестабільності пацієнтів – слід провести тимчасову перкутанну кардіостимуляцію, а якщо вона неефективна, може знадобитися трансвенозний кардіостимулятор.
Тимчасова перкутанна або трансвенозна стимуляція потрібна, якщо уповільнення серцевого ритму (або асистолія), спричинене АВ-блокадою, потребує корекції, а постійна стимуляція не показана негайно або недоступна.
Постійна електрокардіостимуляція, тобто операція з встановленням кардіостимулятора, є терапією вибору для пацієнтів із симптоматичною повною AV-блокадою, що супроводжується брадикардією.
Профілактика
Можливість запобігання розвитку повної блокади серця може бути реалізована шляхом лікування захворювань, що її викликають.
Прогноз
Кардіологи пов'язують прогноз повної блокади серця з основними захворюваннями, що спричинили тяжкість порушень ритму та провідності, та тяжкістю її клінічних проявів у пацієнтів.
Шляхом відновлення коронарної перфузії при гострому інфаркті міокарда повна поперечна блокада серця може бути оборотною, але ризик раптової серцевої смерті залишається високим.
Використана література
- «Блокада серця: причини, симптоми та лікування» – Чарльз М. Макфадден (2018).
- «Повна блокада серця: лікування та звіти про випадки» – Ізабелла Й. Конг, Джейсон П. Девіс (2020).
- «Блокада серця: медичний словник, бібліографія та анотований дослідницький посібник з інтернет-посилань» – Icon Health Publications (2004).
- «Повна блокада серця та вроджена вада серця» – Елі Ганг, Кадамбарі Віджай (2019).

