Медичний експерт статті
Нові публікації
Атрезія стравоходу
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
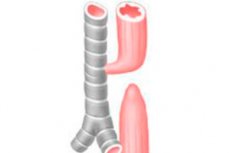
Атрезія стравоходу (АЕС) – це вроджена вада розвитку, при якій стравохід закінчується сліпо на відстані приблизно 8-12 см від входу в ротову порожнину.
Вроджена трахеостравохідна фістула без атрезії являє собою патологічний канал, вистелений грануляційною тканиною або епітелієм, що сполучає незмінений просвіт стравоходу з просвітом трахеї.
Атрезія стравоходу є найпоширенішим типом атрезії шлунково-кишкового тракту.
Епідеміологія
Атрезія стравоходу — це вроджена вада розвитку верхніх відділів шлунково-кишкового тракту, поширеність якої у світі оцінюється від 1 на 2500 до 1 на 4500 народжень.[ 1 ] У Сполучених Штатах поширеність оцінюється в 2,3 на 10 000 живонароджених.[ 2 ] Відносна частота атрезії стравоходу зростає з віком матері.[ 3 ],[ 4 ]
Причини атрезії стравоходу
Етіологією атрезії стравоходу з супутньою трахеостравохідною фістулою або без неї є нездатність відокремитися або неповний розвиток передньої кишки.[ 5 ] Фістульний хід бере початок від гілки ембріонального зачатка легені, яка не розгалужується через дефектні епітеліально-мезенхімальні взаємодії.
Кілька генів пов'язані з атрезією стравоходу, включаючи Shh, [ 6 ] SOX2, CHD7, MYCN та FANCB. Однак етіологія до кінця не з'ясована і, ймовірно, є багатофакторною. Пацієнтам може бути поставлений діагноз ізольованої атрезії стравоходу/патологічного синдрому (ГС/ТПС) або частини синдрому, такого як VACTERL або CHARGE.
Патогенез
Стравохід – це м’язова трубка, яка транспортує харчову грудку з глотки до шлунка. Стравохід бере початок із зародкового шару ентодерми, який утворює глотку, стравохід, шлунок та епітеліальні лінії аеродігестивного тракту. Трахея та стравохід виникають внаслідок поділу спільної передньої кишкової трубки на ранніх стадіях розвитку плода. [ 7 ] Нездатність розділити або повністю розвинути цю спільну передню кишкову трубку може призвести до трахеостравохідної фістули (ТЕС) та атрезії стравоходу (АТ). У пренатальному періоді у пацієнтів з атрезією стравоходу може спостерігатися багатоводдя, переважно у третьому триместрі, що може бути діагностичною ознакою атрезії стравоходу.
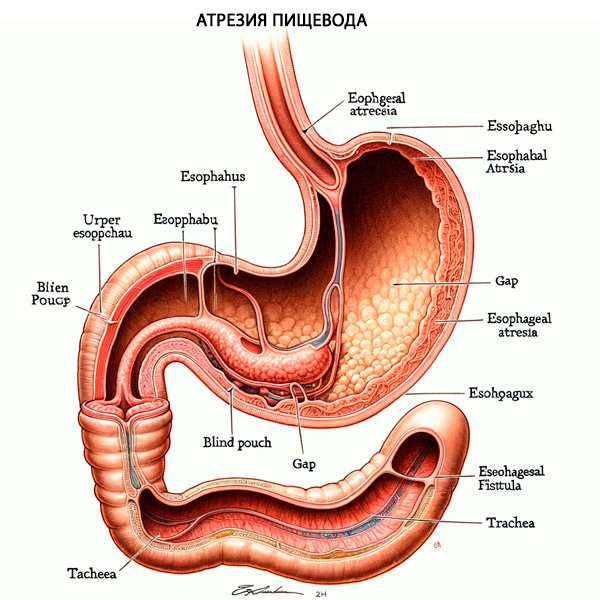
Крім того, приблизно у 50% пацієнтів із ТПС/ЕА спостерігатимуться супутні вроджені аномалії, включаючи ВАКТЕРСЬКУ ЛОР-ЛІНІЮ (дефекти хребців, анальна атрезія, серцеві дефекти, трахеостравохідна фістула, аномалії нирок та аномалії кінцівок) або CHARGE-синдром ( колобома, серцеві дефекти, атрезія хоан, затримка росту, аномалії геніталій та аномалії вуха). Після народження новонародженого найпоширенішими симптомами атрезії стравоходу є надмірне слиновиділення, задуха та неможливість пройти назогастральний зонд. Крім того, якщо є супутній ТПС, виникатиме здуття шлунка, коли повітря проходить з трахеї через дистальний відрізок стравохідної фістули, а потім у шлунок.
Пацієнтам з цим симптомокомплексом слід пройти термінове обстеження на наявність атрезії стравоходу та трахеостравохідної фістули, а також негайно направити їх до вищого рівня медичної допомоги для обстеження дитячим хірургом.
Патофізіологія
Трахеостравохідна фістула та атрезія стравоходу виникають внаслідок дефектного латерального поділу передньої кишки на стравохід та трахею. Фістульний шлях між стравоходом та трахеєю може утворюватися вторинно через дефектну епітеліально-мезенхімальну взаємодію. [6] Трахеостравохідна фістула та атрезія стравоходу присутні разом приблизно у 90% випадків. Атрезія стравоходу та трахеостравохідна фістула класифікуються на 5 категорій залежно від їхньої анатомічної конфігурації. [ 8 ]
- Тип А – ізольована атрезія стравоходу без супутньої трахеостравохідної фістули, поширеність якої становить 8%.
Проксимальний та дистальний відділи стравоходу закінчуються сліпо та не з'єднані з трахеєю. Проксимальний відділ стравоходу розширений, товстостінний і зазвичай закінчується вище в задньому середостінні, поблизу другого грудного хребця. Дистальний відділ стравоходу короткий і закінчується на різній відстані від діафрагми. Відстань між двома кінцями визначатиме, чи можлива первинна репарація (рідко), чи слід виконати відкладений первинний анастомоз або заміну стравоходу. У цих випадках важливо виключити проксимальний трахеостравохідний норицю.
- Тип B – це атрезія стравоходу з проксимальною трахеостравохідною фістулою. Це найрідкісніший тип, поширеність якого становить 1%.
Цю рідкісну аномалію слід відрізняти від ізольованого різновиду. Фістула розташована не на дистальному кінці верхнього мішка, а на 1–2 см вище його кінця на передній стінці стравоходу.
- Атрезія стравоходу типу C є найпоширенішою (84-86%) і включає проксимальну атрезію стравоходу з дистальною трахеостравохідною фістулою.
Це атрезія, при якій проксимальний відділ стравоходу розширений, а м'язова стінка потовщена, сліпо закінчуючись у верхньому середостінні приблизно на рівні третього або четвертого грудного хребця. Дистальний відділ стравоходу, який є тоншим і вужчим, входить у задню стінку трахеї на рівні карини або, що частіше, на один-два сантиметри проксимальніше трахеї. Відстань між сліпим проксимальним відділом стравоходу та дистальним трахеостравохідним фістулою варіюється від перекриваючихся сегментів до широкої щілини. Дуже рідко дистальний відділ фістули може бути закупореним або облітерованим, що призводить до неправильного діагнозу ізольованої атрезії перед операцією.
- Тип D – атрезія стравоходу з проксимальною та дистальною трахеостравохідною фістулою, рідкісний – близько 3%
У багатьох із цих немовлят аномалію було неправильно діагностовано та лікували як проксимальну атрезію та дистальну фістулу. Внаслідок рецидивуючих респіраторних інфекцій під час обстеження було виявлено трахеостравохідну фістулу, яку раніше помилково вважали рецидивуючою фістулою. Зі зростаючим використанням передопераційної ендоскопії (бронхоскопії та/або езофагоскопії) «подвійну» фістулу можна розпізнати рано та повністю вилікувати під час початкової процедури. Якщо проксимальну фістулу не виявити до операції, діагноз слід запідозрити на основі великого витоку газу, що походить з верхньої кишені під час анастомозу.
- Атрезія стравоходу типу E – це ізольована трахеостравохідна фістула без супутньої атрезії стравоходу. Вона відома як тип «H» і має поширеність близько 4%.
Між анатомічно неушкодженим стравоходом і трахеєю є фістульне з'єднання. Фістульний хід може бути дуже вузьким, діаметром 3–5 мм, і зазвичай розташований у нижній частині шийного відділу. Зазвичай вони поодинокі, але описані випадки утворення двох або навіть трьох фістул.
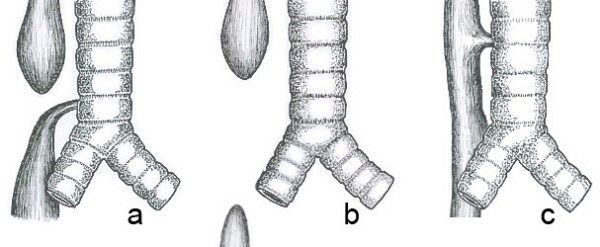
Поширені анатомічні типи атрезії стравоходу. а) Атрезія стравоходу з дистальною трахеостравохідною фістулою (86%). б) Ізольована атрезія стравоходу без трахеостравохідної фістули (7%). в) Трахеостравохідна фістула H-типу (4%).
Симптоми атрезії стравоходу
Приблизно у третини плодів атрезія стравоходу та трахеостравохідна фістула діагностуються пренатально. Найпоширенішою сонографічною ознакою атрезії стравоходу є багатоводдя, яке зустрічається приблизно у 60% вагітностей. [ 9 ] Якщо діагноз поставлено пренатально, сім'ю можна проконсультувати щодо післяпологових очікувань.
Однак у багатьох випадках діагноз не ставиться до народження. Немовлята з атрезією стравоходу мають симптоми невдовзі після народження, зі збільшенням секреції, що призводить до задухи, дихальної недостатності або епізодів ціанозу під час годування. При атрезії стравоходу фістула між трахеєю та дистальним відділом стравоходу призводить до заповнення шлунка газом на рентгенограмі грудної клітки. Немовлята з атрезією стравоходу типів А та В не матимуть здуття живота, оскільки немає фістули від трахеї до дистального відділу стравоходу. Немовлята з трахеостравохідною фістулою можуть рефлюксувати вміст шлунка через фістулу в трахею, що призводить до аспіраційної пневмонії та дихальної недостатності. У пацієнтів з атрезією стравоходу типу Е діагноз може бути відкладений, якщо фістула невелика.[ 10 ]
Де болить?
Що турбує?
Форми
Існує близько 100 відомих варіантів цього дефекту, але три найпоширеніші:
- атрезія стравоходу та фістула між дистальним відділом стравоходу та трахеєю (86-90%),
- ізольована атрезія стравоходу без фістули (4-8%),
- трахеостравохідна фістула, тип H (4%).
У 50-70% випадків атрезії стравоходу спостерігаються комбіновані вади розвитку:
- вроджені вади серця (20-37%),
- дефекти шлунково-кишкового тракту (20-21%),
- дефекти сечостатевої системи (10%),
- дефекти опорно-рухового апарату (30%),
- дефекти черепно-лицевої області (4%).
У 5-7% випадків атрезія стравоходу супроводжується хромосомними аномаліями (трисомія 18, 13 та 21). Своєрідне поєднання аномалій розвитку при атрезії стравоходу позначається як "VATER" початковими латинськими літерами наступних вад розвитку (5-10%):
- дефекти хребта (V),
- анальні дефекти (А),
- трахеостравохідна фістула (Т),
- атрезія стравоходу (Е),
- дефекти променевої кістки (R).
30-40% дітей з атрезією стравоходу народжуються недоношеними або мають затримку внутрішньоутробного розвитку. [ 11 ], [ 12 ]
Ускладнення і наслідки
Хірургічні ускладнення можуть виникнути після відновлення атрезії стравоходу. Найбільш небезпечним ускладненням є витік стравохідного анастомоза.[ 13 ] Невеликі витоки можна лікувати дренуванням грудної клітки за допомогою дренажу та тривалою нейтралізацією кисню (NPO), доки витік не буде усунено. Якщо є великий витік або анастомотичний витік, може знадобитися повторна операція та резекція стравоходу з інтерпозицією шлункового, товстого або тонкокишечного трансплантата.
Ще одним потенційним ускладненням є стриктура стравохідного анастомозу. Зазвичай їх лікують серійними ендоскопічними розширеннями стравоходу.[ 14 ] Нарешті, повідомлялося про рецидивуючу фістулізацію стравоходу та трахеї, хоча й рідко. Ці проблеми лікують повторною операцією.
Нехірургічні ускладнення атрезії стравоходу та трахеостравохідної фістули є поширеними. Застосування інгібіторів протонної помпи рекомендується протягом щонайменше одного року після відновлення атрезії стравоходу через порушення моторики стравоходу, що призводить до посилення гастроезофагеального рефлюксу (ГЕР) та ризику аспірації.[ 15 ] Трахеомаляція часто спостерігається після операції. Новонароджені з атрезією стравоходу та трахеостравохідною фістулою зазвичай мають підвищену частоту дисфагії, інфекцій дихальних шляхів та езофагіту.[ 16 ]
Через підвищений рівень ГЕР у дитинстві та дорослому віці у цих дітей спостерігається вища частота виникнення стравоходу Барретта та вищий ризик раку стравоходу порівняно із загальною популяцією.[ 17] Для цих пацієнтів рекомендуються протоколи скринінгу раку стравоходу, хоча це є суперечливим.
Діагностика атрезії стравоходу
Атрезія стравоходу зазвичай діагностується, коли неможливо провести орогастральний зонд. Зонд не доходить до шлунка і може бути видно згорнутим вище рівня атрезії стравоходу на рентгенограмі грудної клітки. Остаточний діагноз можна поставити, ввівши невелику кількість водорозчинної контрастної речовини в орогастральний зонд під флюороскопічним контролем. Слід уникати застосування барію, оскільки він може спричинити хімічний пневмоніт при потраплянні в легені. Для підтвердження діагнозу можна використовуватиезофагоскопію або бронхоскопію для виявлення трахеальної фістули.[ 18 ]
Новонароджений з атрезією стравоходу та трахеостравохідною фістулою потребує обстеження на наявність аномалій VACTERL та CHARGE, оскільки вони можуть зустрічатися у 50% новонароджених. Зокрема, повне обстеження вимагає кардіоехокардіограми, рентгенограм кінцівок та хребта, ультразвукового дослідження нирок та ретельного фізичного обстеження ануса та геніталій на наявність будь-яких аномалій. У великому одноцентровому дослідженні в Сполучених Штатах вивчалися найпоширеніші вроджені аномалії, пов'язані з атрезією стравоходу та трахеостравохідною фістулою. Серед майже 3000 пацієнтів супутні діагнози VACTERL включали аномалії хребта у 25,5%, аноректальні мальформації у 11,6%, вроджені вади серця у 59,1%, захворювання нирок у 21,8% та дефекти кінцівок у 7,1%. [ 19 ] Майже третина мала 3 або більше аномалій та відповідала критеріям діагнозу VACTERL.
Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
Диференціальна діагностика включає щілини гортані, трахеї та стравоходу, стравохідні перегородки або кільця, стриктури стравоходу, дуплікації трубчастого стравоходу, вроджений короткий стравохід та агенезію трахеї. Ці діагнози можна додатково дослідити за допомогою різних методів візуалізації, починаючи від рентгенівських знімків та комп'ютерної томографії і закінчуючи ендоскопією та хірургічним втручанням.
До кого звернутись?
Лікування атрезії стравоходу
Після встановлення діагнозу атрезії стравоходу немовляті слід провести інтубацію для контролю прохідності дихальних шляхів та запобігання подальшій аспірації. Якщо цього ще не зроблено, слід обережно ввести катетер для відсмоктування орофарингеального секрету. Немовляті слід давати антибіотики, внутрішньовенні рідини та нічого перорально. Для немовляти слід розглянути можливість повного парентерального харчування (ППА). Після стабілізації гемодинаміки та дихальних шляхів немовляти слід проконсультуватися з дитячим хірургом.
Терміни остаточного хірургічного лікування атрезії стравоходу залежать від розміру дитини. Якщо дитина важить більше 2 кілограмів, хірургічне втручання зазвичай пропонується після корекції серцевих аномалій, якщо такі є. Немовлят з дуже низькою вагою при народженні (<1500 грамів) зазвичай лікують поетапно з початковим лігуванням фістули, а потім відновленням атрезії стравоходу в міру зростання дитини.[ 20 ]
Хірургічні варіанти відновлення атрезії стравоходу включають відкриту торакотомію або відеоасистовану торакоскопічну хірургію.[ 21 ] Кроки однакові в обох операціях. Фістулу між стравоходом і трахеєю визначають та розсікають. Бронхоскоп можна використовувати для візуалізації місця виникнення фістули в трахеї. Після перев'язки фістули атрезія стравоходу усувається. Як правило, невеликий назогастральний зонд встановлюється так, щоб перетинати два кінці, а кінці зашиваються розсмоктувальним швом, якщо до кінців можна дістатися без надмірного натягу. Якщо кінці стравоходу перебувають під надмірним натягом або до них неможливо дістатися, можна використовувати техніку Фокера.[ 22 ] Ця техніка використовує тягові шви на кінцях стравоходу та повільно зводить їх разом. Після того, як кінці з'єднаються без натягу, можна виконати первинне відновлення.
Якщо є наддовгий розрив стравоходу, який перешкоджає первинному анастомозу, то може бути використано введення іншого органу, такого як шлунок, товста кишка або порожня кишка.[ 23 ] Пацієнтам з атрезією стравоходу типу E (H-типу) можна проводити високий розріз шийного відділу шийного відділу хребта та уникати торакотомії для лігування фістули.[ 24 ] Гастростомія зазвичай не показана, якщо первинний анастомоз не був успішним.
Після операції немовля повертають до відділення інтенсивної терапії новонароджених для ретельного спостереження. Грудний дренаж залишають на боці, де здійснювався доступ до грудної клітки. Немовля продовжує отримувати повне парентеральне харчування через назогастральний зонд з періодичним відсмоктуванням. Езофагографію проводять через 5-7 днів для перевірки на наявність витоку стравоходу. Якщо витоку не виявлено, зазвичай починають пероральне годування. Якщо витік є, грудний дренаж збирає дренаж. Грудний дренаж залишають на місці, доки витік не закриється та/або немовля не почне переносити пероральне годування.
Прогноз
Прогноз для новонароджених з атрезією стравоходу та трахеостравохідною фістулою є відносно сприятливим і залежить головним чином від серцевих та хромосомних аномалій, а не від самої атрезії стравоходу. Загалом, загальна виживаність становить близько 85–90%.[ 25 ] Вища смертність спостерігається, коли супутні серцеві аномалії присутні окрім атрезії стравоходу. Рання смерть пов'язана з серцевими аномаліями, тоді як пізня смерть пов'язана з респіраторними ускладненнями. Відстань між двома стравохідними кишенями, особливо якщо вона велика, може визначати прогноз.[ 26 ] Усі новонароджені, які перенесли відновлення атрезії стравоходу, матимуть очікувані шлунково-кишкові та респіраторні проблеми, які зазвичай покращуються з віком.
Джерела
- Наср Т., Манчіні П., Ранкін С.А., Едвардс Н.А., Агрікола З.Н., Кенні А.П., Кінні Дж.Л., Деніелс К., Варданян Дж., Хан Л., Трісно С.Л., Ча С.В., Веллс Дж.М., Кофрон М.Дж., Зорн А.М. Для трахеостравохідного розділення необхідне ендосомно-опосередковане ремоделювання епітелію нижче за течією від Hedgehog-Gli. Dev Cell. 16 грудня 2019 р.;51(6):665-674.e6.
- Преторіус Д.Х., Дроз Дж.А., Денніс М.А., Манчестер Д.К., Манко-Джонсон М.Л. Трахеостравохідна фістула внутрішньоутробно. Двадцять два випадки. J Ultrasound Med. 1987 вересень;6(9):509-13.
- Кассіна М., Руол М., Пертіле Р., Мідріо П., Піффер С., Віченці В., Сауго М., Стокко К. Ф., Гамба П., Клементі М. Поширеність, характеристики та виживання дітей з атрезією стравоходу: 32-річне популяційне дослідження, що охопило 1 417 724 новонароджених поспіль. Birth Defects Res A Clin Mol Teratol. Липень 2016 р.;106(7):542-8.
- Карнак І., Сеночак М.Є., Хічсенмез А., Бююкпамукчу Н. Діагностика та лікування трахеостравохідної фістули H-типу. J Pediatr Surg. Грудень 1997 р.;32(12):1670-4.
- Скотт Д.А. Атрезія стравоходу / Трахеостравохідна фістула. Огляд – РОЗДІЛ, ВИЛУЧЕНИЙ, ТІЛЬКИ ДЛЯ ІСТОРИЧНОГО ДОВІДКИ. У: Adam MP, Feldman J, Mirzaa GM, Pagon RA, Wallace SE, Bean LJH, Gripp KW, Amemiya A, редактори. GeneReviews® [Інтернет]. Університет Вашингтона, Сіетл; Сіетл (WA): 12 березня 2009 р.
- Крісера К.А., Грау Дж.Б., Мальдонадо Т.С., Кадісон А.С., Лонгакер М.Т., Гіттес Г.К. Дефектні епітеліально-мезенхімальні взаємодії визначають органогенез трахеостравохідної фістули. Pediatr Surg Int. 2000;16(4):256-61.
- Шпіц Л. Атрезія стравоходу. Orphanet J Rare Dis. 11 травня 2007 р.;2:24.
- Lupo PJ, Isenburg JL, Salemi JL, Mai CT, Liberman RF, Canfield MA, Copeland G, Haight S, Harpavat S, Hoyt AT, Moore CA, Nembhard WN, Nguyen HN, Rutkowski RE, Steele A, Alverson CJ, Stallings EB, Kirby RS., та Національна мережа профілактики вроджених вад. Дані про вроджені вади у Сполучених Штатах, 2010-2014: зосередження на шлунково-кишкових дефектах. Birth Defects Res. 2017, 1 листопада; 109(18): 1504-1514.
- Кларк Д.К. Атрезія стравоходу та трахеостравохідна фістула. Am Fam Physician. 15 лютого 1999 р.;59(4):910-6, 919-20.
- Лаутц Т.Б., Манделія А., Радхакрішнан Дж. Асоціації VACTERL у дітей, які перенесли операцію з приводу атрезії стравоходу та аноректальних мальформацій: наслідки для дитячих хірургів. J Pediatr Surg. Серпень 2015;50(8):1245-50.
- Петросян М., Естрада Дж., Хантер К., Ву Р., Штайн Дж., Форд Г.Р., Ансельмо Д.М. Атрезія стравоходу/трахеостравохідна фістула у новонароджених з дуже низькою вагою при народженні: покращені результати при поетапному втручанні. J Pediatr Surg. 2009 грудень;44(12):2278-81.
- Патковськ Д., Рисякевич К., Яворський В., Зелінська М., Сєйка Г., Консур К., Чернік Й. Торакоскопічна реконструкція трахеостравохідної фістули та атрезії стравоходу. J Laparoendosc Adv Surg Tech A. 2009 Квітень;19 Додаток 1:S19-22.
- Фокер Дж. Е., Лінден Б. К., Бойл Е. М., Марквардт К. Розробка справжньої первинної репарації для повного спектру атрезії стравоходу. Ann Surg. 1997 жовтень;226(4):533-41; обговорення 541-3.
- Bairdain S, Foker JE, Smithers CJ, Hamilton TE, Labow BI, Baird CW, Taghinia AH, Feins N, Manfredi M, Jennings RW. Інтерпозиція тонкої кишки після невдалої реконструкції атрезії стравоходу. J Am Coll Surg. Червень 2016;222(6):1001-8.
- Ко Б.А., Фредерік Р., ДіТірро П.А., Глатлейдер П.А., Епплбаум Х. Спрощений доступ для розділення трахеостравохідної фістули H-типу в нижньому шийному/вищому грудному відділі. J Pediatr Surg. Листопад 2000 р.;35(11):1621-2. [PubMed]
- 16.
- Чоудхурі С.Р., Ашкрафт К.В., Шарп Р.Дж., Мерфі Дж.П., Снайдер К.Л., Сігалет Д.Л. Виживання пацієнтів з атрезією стравоходу: вплив ваги при народженні, серцевої аномалії та пізніх респіраторних ускладнень. J Pediatr Surg. Січень 1999 р.;34(1):70-3; обговорення 74.
- Упадх'яя В.Д., Гангопадх'яя А.Н., Гупта Д.К., Шарма С.П., Кумар В., Панді А., Упадх'яя А.Д. Прогноз вродженої трахео-стравохідної нориці з атрезією стравоходу на підставі довжини щілини. Pediatr Surg Int. 2007, серпень; 23 (8): 767-71.
- Енгум С.А., Гросфельд Дж.Л., Вест К.В., Рескорла Ф.Дж., Шерер Л.Р. Аналіз захворюваності та смертності у 227 випадках атрезії стравоходу та/або трахеостравохідної фістули протягом двох десятиліть. Arch Surg. Травень 1995 р.;130(5):502-8; обговорення 508-9.
- Антоніу Д., Сутіс М., Крістопулос-Геруланос Г. Стриктури анастомозу після відновлення атрезії стравоходу: 20-річний досвід ендоскопічної балонної дилатації. J Pediatr Gastroenterol Nutr. 2010 жовтень;51(4):464-7.
- Крішнан У., Муса Х., Далл'Ольйо Л., Хомайра Н., Розен Р., Фор К., Готтран Ф. Керівні принципи ЕСПГХАН-НАСПГХАН щодо оцінки та лікування шлунково-кишкових та харчових ускладнень у дітей з атрезією стравоходу – трахеостравохідною фістулою. J Pediatr Gastroenterol Nutr. Листопад 2016 р.;63(5):550-570.
- Коннор М.Дж., Спрінгфорд Л.Р., Капетанакіс В.В., Джуліані С. Атрезія стравоходу та перехідний догляд – крок 1: систематичний огляд та метааналіз літератури для визначення поширеності хронічних довгострокових проблем. Am J Surg. 2015 квітень;209(4):747-59.
- Джаясекера К.С., Десмонд П.В., Холмс Дж.А., Кітсон М., Тейлор А.К. Кластер із 4 випадків плоскоклітинного раку стравоходу, що розвивається у дорослих з хірургічно скоригованою атрезією стравоходу – час для початку скринінгу. J Pediatr Surg. 2012 квітень;47(4):646-51.
Использованная литература

