Медичний експерт статті
Нові публікації
Нейропатія променевого нерва
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
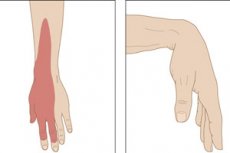
Чи важко рухати рукою в ліктьовому суглобі, чи вона оніміла, чи є слабкість у зап'ясті? Найімовірніше, це променева нейропатія або нейропатія променевого нерва – захворювання периферичної нервової системи.
Згідно з МКХ-10, цей стан визначається як мононейропатія верхніх кінцівок і має код G56.3 – ураження променевого нерва.
Епідеміологія
Серед неврологічних патологій майже половина випадків – це периферичні нейропатії. А при різних травмах верхніх кінцівок у середньому понад 3,5% – це пошкодження нервів.
Частота травматичної променевої нейропатії при закритих переломах діафіза плечової кістки становить 2,5-18%. Перелом уздовж нижньої третини плечової кістки призводить до променевої нейропатії у 15-25% пацієнтів. Гострий компартмент-синдром зустрічається приблизно у 6% переломів передпліччя. [ 1 ], [ 2 ]
Клінічна статистика компресійної та ішемічної нейропатії верхніх кінцівок невідома, але тунельні синдроми становлять щонайменше 30% випадків.
Причини нейропатії променевого нерва
Як і у випадку інших мононейропатій периферичних нервів, ключові причини нейропатії променевого нерва (nervus radialis), який виходить з плечового сплетення (plexus brachialis) і слідує вздовж руки до зап'ястя та пальців, полягають у його травматичному або компресійно-ішемічному пошкодженні, що призводить до певних функціональних порушень.
І залежно від їх етіології та характеру визначаються види променевої нейропатії. Так, травматична та посттравматична нейропатія променевого нерва може бути результатом перелому плечової кістки (зокрема, її діафіза на стику медіальної та дистальної третин), а також перелому, що зачіпає місце проходження нерва через міжм'язову перегородку. [ 3 ]
Важкий вивих і перелом головки променевої кістки (яка входить до складу ліктьового суглоба), а також перелом кісток передпліччя часто спричиняють травматичне пошкодження задньої міжкісткової гілки променевого нерва, яка іннервує задню групу м'язів від ліктьового до променезап'ястного суглоба.
У цьому випадку нерв може бути пошкоджений як самим переломом, так і в результаті транспозиції кісткових уламків, встановлення фіксуючих апаратів або витягування кінцівки. Такі наслідки можливі також через ятрогенні травми під час артроскопії, ендопротезування або синовектомії ліктьового суглоба і навіть під час внутрішньом'язових ін'єкцій в область плеча.
Одним з найпоширеніших типів нейропатії верхніх кінцівок є компресійна нейропатія променевого нерва, коли він защемлюється та/або стискається:
- в області пахв (при травмі плечового суглоба або тривалому використанні милиць);
- на рівні середньої третини плеча, між плечовою кісткою та головками триголового м'яза плеча - у спіральній борозні (плечовому каналі);
- у передпліччі – коли глибоко залегла задня міжкісткова гілка проходить під фіброзним верхнім краєм м’яза-супінатора, відомим як дуга або аркада Фрезе, а також біля виходу поверхневої гілки променевого нерва з-під плечопроменевого м’яза передпліччя – як ускладнення травми середньої частини передпліччя.
Пов’язана з недостатнім місцевим кровопостачанням та гіпоксією тканин, ішемічна нейропатія променевого нерва може бути наслідком будь-якого травматичного та компресійного впливу, включаючи всі вищезгадані.
Синдром заднього міжкісткового нерва (гілки променевого нерва) або компартментний синдром передпліччя виникає, коли нерв трохи нижче ліктьового суглоба стискається через підвищений тиск тканин у просторі між м'язовими фасціями. Це призводить до погіршення місцевого кровообігу та трофіки нервової тканини зі зниженням функції нервових клітин. Такий самий стан може бути спричинений тривалим стисканням нерва фіброзними або кістковими новоутвореннями. [ 4 ]
По суті, тунельна нейропатія променевого нерва також є компресійно-ішемічною, оскільки виникає внаслідок здавлення або защемлення цього нерва – його задньої та поверхневої гілок – при проходженні через звужені ділянки (канали або тунелі). А серед тунельних нейропатій виділяють такі: здавлення в плечовому каналі – синдром спірального каналу; нижче ліктьового суглоба – синдром супінатора; між блокоподібним плечово-ліктьовим суглобом (зчленованим у ліктьовому суглобі) та дистальною частиною м’яза-супінатора – синдром променевого тунелю; у променевому каналі зап’ястя – синдром Вартенберга. [ 5 ]
Читайте також:
Фактори ризику
Ризик розвитку нейропатії променевого нерва підвищується при постійному (у більшості випадків професійному) перенапруженні верхніх кінцівок: діях зі збільшеною силою хвата, частих змінах силової супінації та пронації, аддукції-абдукції та вібрації.
Люди похилого віку з остеопорозом частіше мають переломи кісток плеча та передпліччя, а також травми суглобів кисті, тому вони також мають підвищений ризик розвитку периферичних нейропатій.
До факторів, що сприяють розвитку захворювання, належать захворювання суглобів та періартикулярних структур верхніх кінцівок, кісти, остеоми та пухлини м’яких тканин у плечі, передпліччі та зап’ясті.
Крім того, експерти пов'язують ризики розвитку радіальної компресійно-ішемічної нейропатії з окремими анатомічними відхиленнями (остеофіти, додаткові сухожилля та міжм'язові перегородки), а також деякими системними метаболічними захворюваннями та хронічними інтоксикаціями. [ 6 ]
Патогенез
Основним механізмом променевої нейропатії як при травматичних, так і при компресійно-ішемічних ураженнях є блокування передачі нервових імпульсів по променевому нерву, тобто порушення функцій іонних каналів мембран аксона, що призводить до зниження збудливості нейронів периферичної нервової системи. Крім того, пошкодження нерва може негативно впливати на стан його мієлінової оболонки з вогнищевою втратою мієліну.
Патогенез променевої нейропатії безпосередньо залежить від ступеня ураження нервів і може протікати в одній з трьох форм. При формі нейропраксії компресія відбувається без пошкодження волокон та нервової оболонки – з тимчасовим перериванням передачі нервових сигналів та втратою функції. Але при тривалій компресії (як і при тунельних нейропатіях) з'являються додаткові фактори: ішемічні зміни з погіршенням мікроциркуляції крові та набряком ендоневрію нервового стовбура.
Більш важке пошкодження у вигляді аксонотмезису – з внутрішньоствольною деструкцією аксонів та їх мієлінової оболонки за типом посттравматичної дегенерації, з трансформацією моноцитів крові в макрофаги, з активацією макрофагів та збільшенням продукування низки прозапальних цитокінів, що викликають запальну реакцію та появу нейропатичного болю.
Найважчою формою ураження є нейротмезис, при якому відбувається повне руйнування нервового сегмента (його аксонів, мієліну, ендоневрію нервового стовбура та сполучнотканинних структур).
Симптоми нейропатії променевого нерва
Конкретні клінічні прояви нейропатії променевого нерва визначаються ступенем його зміни та локалізацією.
Травма променевого нерва зазвичай викликає симптоми оніміння та поколювання (парестезії) на тильній стороні кисті, біля перших трьох пальців (великого, вказівного та середнього), а також труднощі з випрямленням кисті та невралгію (пекучий біль). [ 7 ], [ 8 ], [ 9 ]
Якщо компресійна нейропатія викликана здавленням нерва у верхній частині руки або в області пахв, першими ознаками є зниження шкірної чутливості тильної поверхні всієї верхньої кінцівки, а також утруднення її руху в сагітальній площині - згинання-розгинання в ліктьовому та променевозап'ястному суглобах з таким станом, як опущення зап'ястя, тобто слабкість зап'ястя.
Синдром радіального тунелю також викликає оніміння тильної сторони кисті та пальців, відчуття печіння та біль у тильній стороні великого пальця, біль збоку ліктя та біль у тильній стороні передпліччя. Пронація передпліччя та згинання зап'ястя можуть посилити симптоми. [ 10 ]
Детальніше про прояви цієї мононейропатії у публікації - Симптоми ураження променевого нерва та його гілок
Ускладнення і наслідки
Травматична променева нейропатія може призвести до периферичного парезу (слабкості та оніміння) або паралічу руки, оскільки глибока гілка променевого нерва забезпечує рухову іннервацію м'язів, відповідальних за розгинання ліктя, зап'ястя та перших трьох пальців.
Денервація та втрата рухової функції можуть ускладнюватися поступовою м'язовою атрофією та міогенною контрактурою.
Крім того, існує висока ймовірність розвитку вогнищевого запалення стовбура променевого нерва – невриту.
Повне руйнування пошкодженої ділянки нерва викликає фіброз його стовбура, що перешкоджає регенерації аксона та призводить до інвалідності.
Діагностика нейропатії променевого нерва
Травми променевого нерва та периферична нейропатія зазвичай діагностуються шляхом фізикального обстеження пацієнта з використанням спеціальних тестів, що визначають силу іннервованих м’язів, наявність рухових рефлексів, характер рухових порушень та рівень чутливості верхніх кінцівок.[ 11 ]
Використовуються інструментальні методи діагностики: електронейроміографія (електрофізіологічне дослідження нервової провідності), рентгенографія, ультразвукове дослідження нервів, МРТ. [ 12 ], [ 13 ]
Диференціальна діагностика
Диференціальну діагностику проводять з нейропатією інших нервів, що походять з плечового сплетення (м'язово-шкірного, серединного, ліктьового та медіального шкірного); з радикулярними синдромами та сенсорними нейропатіями при різних неврологічних розладах центральної нервової системи; із захворюваннями суглобів та періартикулярних структур верхньої кінцівки (включаючи професійний тендовагініт та синдром де Кервена); з ранніми проявами сирингомієлії та неврологічними симптомами розсіяного склерозу.
До кого звернутись?
Лікування нейропатії променевого нерва
При нейропатії периферичних нервів, зокрема променевого, лікування може бути консервативним та хірургічним.
Для зменшення болю рекомендується іммобілізувати кінцівку за допомогою функціональної шини або ортеза. З цією ж метою приймаються ліки:
- - нестероїдні протизапальні препарати – ібупрофен, целекоксиб тощо;
- - протисудомні засоби (антиконвульсанти), такі як Габапентин (Габантин, Габалепт).
Місцево можливе використання гелів та мазей з диклофенаком натрію, гелю Ремісід (з німесулідом); мазей, що активують місцевий кровообіг з знеболювальним ефектом (Апізартрон, Меновазин, Гевкамон, Денебол та ін.).
У крайніх випадках вдаються до знеболення за допомогою новокаїнової блокади.
Більше інформації з матеріалів:
Ін'єкції глюкокортикоїдів (гідрокортизону, метилпреднізолону, тріамцинолону) в область навколо ураженого нерва спрямовані на зняття запалення.
При ішемічній нейропатії призначають ангіопротектори, що активують мікроциркуляцію – Агапурин Ретард (Пентоксифілін) тощо, а також вітаміни B1, B6 та B12.
Для покращення передачі нервових імпульсів парентерально застосовують інгібітори холінестерази Іпідакрин (Аміридин) або Галантамін (Нівалін).
Крім того, призначається фізіотерапевтичне лікування, зокрема, електростимуляція м'язів та інші апаратні процедури; докладніше у статті - Фізіотерапія при невритах та невралгії периферичних нервів. [ 14 ]
Коли біль зменшується, необхідне дозоване фізичне навантаження на м’язи верхніх кінцівок – ЛФК при нейропатії променевого нерва, яка сприяє покращенню трофіки тканин та нервово-м’язової провідності. Вправи для розтягування м’язів плеча, передпліччя та кисті підбираються індивідуально, враховуючи загальний стан та конкретний діагноз. [ 15 ]
Багато пацієнтів вважають терапевтичний масаж корисним при нейропатії променевого нерва.
Нейропатичний біль можна лікувати травами – фітотерапією. Найпоширеніші рослини, що використовуються для полегшення больових симптомів, включають: листя гінкго білоба, яке покращує кровообіг у капілярах при ішемічному пошкодженні тканин; коріння аїру та куркуми; естрагон, багатий на цинк (необхідний для регенерації тканин); шафран, який зменшує біль; екстракт листя шавлії та коренів марени.
Якщо після тривалого консервативного лікування клінічного покращення не настає, залежно від місця та ступеня ураження променевого нерва – у важких та прогресуючих випадках – проводиться хірургічне лікування.
Пошкоджений нерв можна відновити за допомогою мікрохірургічної трансплантації, але найчастіше це операції, спрямовані на декомпресію променевого нерва, наприклад, коли поверхнева гілка стискається сухожиллям, проводиться її розтягуючий розріз або зміщення. Ефективність такого втручання досить висока – до 50-80%, а терміни відновлення нервової провідності коливаються від трьох до чотирьох місяців.
Профілактика
Основні профілактичні заходи полягають у запобіганні травмам та надмірним навантаженням на верхні кінцівки.
Прогноз
Відновлення функції нерва та перспективи одужання залежать від багатьох факторів. Наприклад, нейропатія променевого нерва, спричинена закритим переломом плечової кістки, виліковується у 92-95% випадків, хоча лікування може тривати від кількох місяців до трьох-п'яти років.
Однак часткова рухова дисфункція та втрата чутливості внаслідок пошкодження аксонів нервового волокна можуть залишатися постійно. [ 16 ]
Але у випадку гострої компресійної нейропатії, симптоми якої проявляються протягом трьох-чотирьох місяців, прогноз майже завжди сприятливий.

