Медичний експерт статті
Нові публікації
Дослідження черепних нервів. III, IV, VI пари: окоруховий, блоковий і відвідний нерви
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.

Окоруховий нерв містить рухові волокна, що іннервують медіальний, верхній та нижній прямі м'язи очного яблука, нижній косий м'яз та м'яз, що піднімає верхню повіку, а також вегетативні волокна, що, перериваючись у війковому ганглії, іннервують внутрішні гладкі м'язи ока - сфінктер зіниці та війковий м'яз. Блоковий нерв іннервує верхній косий м'яз, а відвідний нерв - зовнішній прямий м'яз очного яблука.
Причини диплопії
Під час збору анамнезу з'ясовується, чи є у пацієнта диплопія, і якщо вона є, як розташовані подвійні предмети - горизонтально (патологія VI пари), вертикально (патологія III пари) або при погляді вниз (ураження IV пари). Монокулярна диплопія можлива при внутрішньоочній патології, що призводить до розсіювання світлових променів на сітківці (при астигматизмі, захворюваннях рогівки, при початковій катаракті, крововиливу в склоподібне тіло), а також при істерії; при парезі зовнішніх (смугастих) м'язів ока монокулярна диплопія не виникає. Відчуття уявного тремтіння предметів (осцилопсія) можливе при вестибулярній патології та деяких формах ністагму.
Рухи очей та їх вивчення
Існує дві форми одночасних рухів очей: кон'югований (погляд), при якому очні яблука одночасно повертаються в одному напрямку; та конвергенція, або дискон'югація, при якій очні яблука одночасно рухаються в протилежних напрямках (конвергенція або дивергенція).
У неврологічній патології спостерігаються чотири основні типи окорухових порушень.
- Порушення рухів очних яблук через слабкість або параліч одного або кількох поперечно-смугастих м'язів ока; це призводить до косоокості та подвійного зору через те, що об'єкт, що розглядається, проектується в правому та лівому очах не на однакові, а на різні ділянки сітківки.
- Кон'югований розлад кон'югованих рухів очних яблук, або супутні паралічі погляду: обидва очні яблука перестають довільно рухатися в одному чи іншому напрямку (вправо, вліво, вниз або вгору) скоординовано (спільно); в обох очах виявляється однаковий дефіцит рухів, тоді як двоїння та косоокість не виникають.
- Поєднання паралічу очних м'язів та паралічу погляду.
- Спонтанні патологічні рухи очних яблук, що виникають переважно у пацієнтів у стані коми.
Інші види окорухових розладів ( супутня косоокість, між'ядерна офтальмоплегія ) спостерігаються рідше. Перераховані неврологічні розлади слід відрізняти від вродженого дисбалансу тонусу очних м'язів (непаралітична косоокість або непаралітична вроджена косоокість, офтофорія), при якій спостерігається зміщення оптичних осей очних яблук як під час рухів очей у всіх напрямках, так і в стані спокою. Часто спостерігається латентна непаралітична косоокість, при якій зображення не можуть потрапляти на однакові місця на сітківці, але цей дефект компенсується рефлекторними коригувальними рухами латентно примруженого ока (фузійний рух). При виснаженні, розумовому напруженні або з інших причин фузійний рух може послабшати, і латентна косоокість стає очевидною; у цьому випадку виникає двоїння в очах за відсутності парезу зовнішніх очних м'язів.
Оцінка паралельності оптичних осей, аналіз косоокості та диплопії
Лікар стає перед пацієнтом і просить його дивитися прямо перед собою та вдалину, фіксуючи погляд на віддаленому об'єкті. У нормі зіниці обох очей повинні знаходитися в центрі очної щілини. Відхилення осі одного з очних яблук всередину (езотропія) або назовні (екзотропія) при погляді прямо перед собою та вдалину свідчить про те, що осі очних яблук не паралельні (косоокість), і саме це викликає подвійне бачення (диплопію). Для виявлення незначної косоокості можна використовувати наступний прийом: тримаючи джерело світла (наприклад, лампочку) на відстані 1 м від пацієнта на рівні очей, стежте за симетрією відблисків світла від райдужних оболонок. В оці, вісь якого відхилена, відблиск не збігатиметься з центром зіниці.
Потім пацієнта просять фіксувати погляд на об'єкті, що знаходиться на рівні очей (ручка, власний великий палець), і по черзі закривати одне око. Якщо під час закриття «нормального» ока око, що мружить, робить додатковий рух для підтримки фіксації на об'єкті («рух вирівнювання»), то, найімовірніше, у пацієнта вроджена косоокість, а не параліч очних м'язів. При вродженій косоокості рухи кожного очного яблука, якщо їх перевіряти окремо, зберігаються та виконуються повністю.
Оцінюється тест плавного відстеження. Пацієнта просять стежити очима за об'єктом (не повертаючи голови), який тримають на відстані 1 м від обличчя та повільно рухають горизонтально праворуч, потім ліворуч, потім вгору та вниз з кожного боку (траєкторія рухів лікаря в повітрі повинна відповідати літері "H"). Рухи очних яблук контролюються в шести напрямках: праворуч, ліворуч, вниз та вгору, коли очні яблука відводяться по черзі в обидві сторони. Пацієнта запитують, чи розвинулося двоїння в очах при погляді в один чи інший бік. Якщо є диплопія, визначається, в якому напрямку двоїння посилюється при русі. Якщо перед одним оком помістити кольорове (червоне) скло, пацієнту з диплопією легше розрізнити подвійні зображення, а лікарю — з'ясувати, яке зображення належить якому оку.
Легкий парез зовнішнього м'яза ока не викликає помітної косоокості, але суб'єктивно пацієнт вже відчуває диплопію. Іноді повідомлення пацієнта про двоїння в очах при певному русі достатньо, щоб лікар міг визначити, який саме м'яз ока уражений. Майже всі випадки нещодавно розвинутого двоїння в очах спричинені набутим парезом або паралічем одного або кількох поперечно-смугастих (зовнішніх, екстраокулярних) м'язів ока. Як правило, будь-який нещодавно розвинений парез екстраокулярного м'яза викликає диплопію. З часом зорове сприйняття на ураженій стороні сповільнюється, і двоїння в очах зникає. Існує два основних правила, які необхідно враховувати при аналізі скарг пацієнта на диплопію, щоб визначити, який м'яз якого ока уражений:
- відстань між двома зображеннями збільшується, якщо дивитися в напрямку дії паретичного м'яза;
- зображення, створене оком з паралізованим м'язом, видається пацієнту розташованим більш периферійно, тобто далі від нейтрального положення.
Зокрема, пацієнта, у якого диплопія посилюється при погляді ліворуч, можна попросити подивитися на об'єкт ліворуч і запитати, яке зображення зникає, коли долоня лікаря закриває праве око пацієнта. Якщо зображення, найближче до нейтрального положення, зникає, це означає, що відкрите ліве око «відповідає» за периферичне зображення, а отже, його м'яз дефектний. Оскільки двоїння виникає при погляді ліворуч, латеральний прямий м'яз лівого ока паралізований.
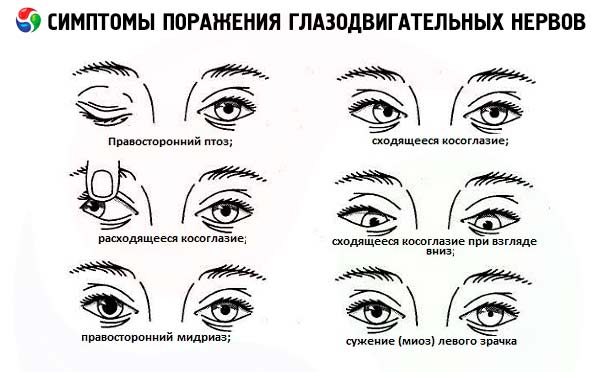
Повне ураження стовбура окорухового нерва призводить до диплопії у вертикальній та горизонтальній площинах через слабкість верхнього, медіального та нижнього прямих м'язів очного яблука. Крім того, при повному паралічі нерва на ураженій стороні виникає птоз (слабкість м'яза, що піднімає верхню повіку), відхилення очного яблука назовні та дещо вниз (завдяки дії збереженого латерального прямого м'яза, що іннервується відвідним нервом, та верхнього косого м'яза, що іннервується блоковим нервом), розширення зіниці та втрата її реакції на світло (параліч сфінктера зіниці).
Пошкодження відвідного нерва викликає параліч зовнішнього прямого м'яза та, відповідно, медіальне відхилення очного яблука ( конвергентна косоокість ). При погляді в напрямку ураження виникає горизонтальне двоїння. Так, диплопія в горизонтальній площині, що не супроводжується птозом та змінами зіничних реакцій, найчастіше свідчить про пошкодження шостої пари. Якщо ураження розташоване в стовбурі мозку, крім паралічу зовнішнього прямого м'яза, виникає також параліч горизонтального погляду.
Пошкодження блокового нерва викликає параліч верхнього косого м'яза та проявляється обмеженим рухом очного яблука вниз та скаргами на вертикальне двоїння в очах, яке найбільш виражене при погляді вниз та в напрямку, протилежному ураженню. Диплопію коригують нахилом голови до плеча зі здорового боку.
Поєднання паралічу очних м'язів та паралічу погляду свідчить про пошкодження структур варона або середнього мозку. Двоїння в очах, яке посилюється після фізичного навантаження або до кінця дня, типово для міастенії гравіс.
При значному зниженні гостроти зору на одному або обох очах пацієнт може не помічати диплопії навіть за наявності паралічу одного або кількох екстраокулярних м'язів.
Оцінка координованих рухів очей
Параліч погляду спричинений супрануклеарними порушеннями, а не пошкодженням 3-ї, 4-ї чи 6-ї пар черепних нервів. Зазвичай погляд – це содружественний спряжений рух очних яблук, тобто їх скоординовані рухи в одному напрямку. Існує два типи спряжених рухів: саккади та плавне слідування. Саккади – це дуже точні та швидкі (близько 200 мс) фазотонічні рухи очних яблук, які зазвичай відбуваються або під час довільного погляду на об'єкт (за командою «подивись праворуч», «подивись ліворуч і вгору» тощо), або рефлекторно, коли раптовий зоровий або слуховий подразник змушує очі (зазвичай голову) повертатися в бік цього подразника. Кортикальний контроль саккад здійснюється лобовою часткою контралатеральної півкулі.
Другий тип спряжених рухів очей – це плавне відстеження: коли об'єкт рухається та потрапляє в поле зору, очі мимоволі фіксуються на ньому та стежать за ним, намагаючись утримати зображення об'єкта в зоні найчіткішого бачення, тобто в області жовтих плям. Ці рухи очей повільніші за саккади та, порівняно з ними, є більш мимовільними (рефлекторними). Їх корковий контроль здійснюється тім'яною часткою іпсилатеральної півкулі.
Порушення зору (якщо не уражені ядра 3, 4 або 6 пари) не супроводжуються порушенням ізольованих рухів кожного очного яблука окремо та не викликають диплопії. При дослідженні погляду необхідно з'ясувати, чи є у пацієнта ністагм, який виявляється за допомогою тесту плавного стеження. У нормі очні яблука рухаються плавно та унісонно при стеженні за об'єктом. Виникнення ривкових посмикувань очних яблук (мимовільних коригувальних саккад) свідчить про порушення здатності до плавного стеження (об'єкт одразу зникає із зони найкращого зору та знову знаходиться за допомогою коригувальних рухів очей). Перевіряється здатність пацієнта утримувати очі в крайньому положенні при погляді в різних напрямках: праворуч, ліворуч, вгору та вниз. Звертають увагу на те, чи розвивається у пацієнта ністагм, викликаний відведенням погляду від середнього положення, тобто ністагм, який змінює напрямок залежно від напрямку погляду. Швидка фаза ністагму, викликаного поглядом, спрямована до погляду (при погляді ліворуч швидкий компонент ністагму спрямований ліворуч, при погляді праворуч - праворуч, при погляді вгору - вертикально вгору, при погляді вниз - вертикально вниз). Порушення плавної здатності до відстеження та виникнення ністагму, викликаного поглядом, є ознаками пошкодження мозочкових зв'язків з нейронами стовбура мозку або центральних вестибулярних зв'язків, а також може бути наслідком побічної дії протисудомних засобів, транквілізаторів та деяких інших препаратів. Якщо ураження знаходиться в потилично-тім'яній ділянці, незалежно від наявності чи відсутності геміанопсії, рефлекторні повільні відстежувальні рухи очей у напрямку ураження обмежені або неможливі, але довільні рухи та рухи за командою зберігаються (тобто пацієнт може здійснювати довільні рухи очей у будь-якому напрямку, але не може стежити за об'єктом, що рухається в напрямку ураження). Повільні, фрагментарні, дисметричні рухи слідування спостерігаються при супрануклеарному паралічі та інших екстрапірамідних розладах.
Для перевірки довільних рухів очей та саккад пацієнта просять подивитися праворуч, ліворуч, вгору та вниз. Оцінюється час, необхідний для початку виконання рухів, їх точність, швидкість та плавність (часто виявляється незначна ознака порушення функції супутніх рухів очей у вигляді їх «спотикання»). Потім пацієнта просять по черзі фіксувати погляд на кінчиках двох вказівних пальців, які розташовані на відстані 60 см від обличчя пацієнта та приблизно 30 см один від одного. Оцінюється точність та швидкість довільних рухів очей.
Саккадична дисметрія, при якій довільний погляд супроводжується серією різких, уривчастих рухів очей, характерна для пошкодження мозочкових зв'язків, хоча може виникати і при патології потиличної або тім'яної часток мозку - іншими словами, нездатність досягти цілі поглядом (гіпометрія) або погляд, який "пропускає" ціль через надмірну амплітуду рухів очей (гіперметрія), що коригується за допомогою саккад, свідчать про дефіцит контролю координації. Виражена уповільненість саккад може спостерігатися при таких захворюваннях, як гепатоцеребральна дистрофія або хорея Гентінгтона. Гостре пошкодження лобової частки (інсульт, черепно-мозкова травма, інфекція) супроводжується паралічем горизонтального погляду в напрямку, протилежному ураженню. Як очні яблука, так і голова відхилені в бік ураження (хворий "дивиться на ураження" і відвертається від паралізованих кінцівок) через збережену функцію протилежного центру голови та обертання очей убік. Цей симптом тимчасовий і триває лише кілька днів, оскільки дисбаланс погляду незабаром компенсується. Здатність до рефлекторного відстеження при паралічі фронтального погляду може зберігатися. Горизонтальний параліч погляду з ураженням лобової частки (кори та внутрішньої капсули) зазвичай супроводжується геміпарезом або геміплегією. При локалізації патологічного ураження в області даху середнього мозку (претектальні ураження, що залучають задню спайку мозку, яка є частиною епіталамуса), розвивається вертикальний параліч погляду в поєднанні з порушенням конвергенції ( синдром Паріно ); погляд вгору зазвичай уражається більшою мірою. При ураженні варола та медіального поздовжнього пучка, що забезпечує латеральні супутні рухи очних яблук на цьому рівні, виникає горизонтальний параліч погляду в бік ураження (очі відводяться в бік, протилежний ураженню, пацієнт «відвертається» від ураження стовбура мозку та дивиться на паралізовані кінцівки). Такий параліч погляду зазвичай зберігається протягом тривалого часу.
Оцінка роз'єднаних рухів очей (конвергенція, дивергенція)
Конвергенцію перевіряють, просячи пацієнта сфокусувати погляд на об'єкті, що рухається до його очей. Наприклад, пацієнта просять зафіксувати погляд на кінчику молоточка або вказівного пальця, який лікар плавно підводить до перенісся. Коли об'єкт наближається до перенісся, осі обох очних яблук зазвичай повертаються до об'єкта. При цьому зіниця звужується, війковий м'яз розслабляється, і кришталик стає опуклим. Завдяки цьому зображення об'єкта фокусується на сітківці. Цю реакцію у вигляді конвергенції, звуження зіниці та акомодації іноді називають акомодаційною тріадою. Дивергенція - це зворотний процес: при видаленні об'єкта зіниця розширюється, а скорочення війкового м'яза призводить до сплющення кришталика.
Якщо порушена конвергенція або дивергенція, виникає горизонтальна диплопія при погляді на близькі або віддалені об'єкти відповідно.
Конвергентний параліч виникає, коли уражається претектальна ділянка даху середнього мозку на рівні верхніх горбків чотиригорбкової пластинки. Він може бути пов'язаний з паралічем погляду, спрямованого вгору, при синдромі Паріно. Дивергентний параліч зазвичай спричинений двостороннім пошкодженням 6-ї пари черепних нервів.
Ізольовану реакцію зіниці на акомодацію (без конвергенції) тестують у кожному очному яблуці окремо: кінчик неврологічного молоточка або пальця розміщують перпендикулярно до зіниці (інше око закрите) на відстані 1-1,5 м, потім швидко наближають до ока, при цьому зіниця звужується. У нормі зіниці жваво реагують на світло та конвергенцію з акомодацією.
Спонтанні патологічні рухи очних яблук
Синдроми спонтанного ритмічного розладу погляду включають окулогірні кризи, періодичне чергування погляду, синдром "пінг-понгу" погляду, підстрибування очей, занурення очей, чергування косо відхилення погляду, періодичне чергування відхилення погляду тощо. Більшість цих синдромів розвиваються при тяжкому ураженні мозку та спостерігаються переважно у пацієнтів у стані коми.
- Окулогірні кризи – це раптові відхилення очних яблук вгору, а рідше – вниз, що розвиваються та тривають від кількох хвилин до кількох годин. Вони спостерігаються у випадках інтоксикації нейролептиками, карбамазепіном, препаратами літію; при енцефаліті стовбура мозку, гліомі третього шлуночка, черепно-мозковій травмі та деяких інших патологічних процесах. Окулогірну кризу слід відрізняти від тонічного відхилення погляду вгору, яке іноді спостерігається у коматозних пацієнтів з дифузним гіпоксичним ураженням мозку.
- Синдром «пінг-понгу» спостерігається у пацієнтів у коматозному стані; він полягає в періодичному (кожні 2-8 секунд) одночасному відхиленні очей з одного крайнього положення в інше.
- У пацієнтів з тяжким пошкодженням моста або структур задньої черепної ямки іноді спостерігається хитання очей – швидкі уривчасті рухи очних яблук вниз із середнього положення з подальшим повільним поверненням у центральне положення. Горизонтальні рухи очей відсутні.
- «Опускання ока» – це термін, який використовується для опису повільних рухів очних яблук вниз, після яких через кілька секунд вони швидко повертаються у вихідне положення. Горизонтальні рухи очей зберігаються. Найпоширенішою причиною є гіпоксична енцефалопатія.
Зіниці та очні щілини
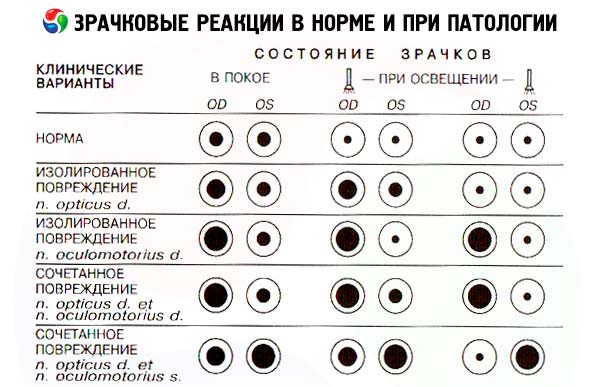
Реакції зіниць та очних щілин залежать не лише від функції окорухового нерва – ці параметри також визначаються станом сітківки та зорового нерва, що складають аферентну частину рефлекторної дуги реакції зіниці на світло, а також симпатичним впливом на гладкі м'язи ока. Проте, зіничні реакції досліджуються при оцінці стану 3-ї пари черепних нервів.
У нормі зіниці круглі та однакового діаметра. За нормального освітлення приміщення діаметр зіниці може коливатися від 2 до 6 мм. Нормальною вважається різниця в розмірі зіниці (анізокорія) не більше 1 мм. Для перевірки безпосередньої реакції зіниці на світло пацієнта просять подивитися вдалину, потім швидко вмикають кишеньковий ліхтарик і оцінюють ступінь і стабільність звуження зіниці цього ока. Увімкнену лампочку можна піднести до ока збоку, зі скроневої сторони, щоб виключити акомодаційну реакцію зіниці (її звуження у відповідь на наближення об'єкта). У нормі при освітленні зіниця звужується, це звуження стабільне, тобто залишається таким весь час, поки джерело світла знаходиться поблизу ока. При видаленні джерела світла зіниця розширюється. Потім оцінюють узгоджену реакцію іншої зіниці, яка виникає у відповідь на освітлення ока, що досліджується. Таким чином, необхідно освітити зіницю одного ока двічі: під час першого освітлення ми дивимося на реакцію освітленої зіниці на світло, а під час другого освітлення спостерігаємо за реакцією зіниці іншого ока. Зіниця неосвітленого ока зазвичай звужується точно з такою ж швидкістю та в тій самій мірі, що й зіниця освітленого ока, тобто зазвичай обидві зіниці реагують однаково та одночасно. Тест на поперемінне освітлення зіниці дозволяє виявити пошкодження аферентної частини рефлекторної дуги реакції зіниці на світло. Освітіть одну зіницю та відзначте її реакцію на світло, потім швидко перемістіть лампу до другого ока та знову оцініть реакцію його зіниці. У нормі, коли перше око освітлене, зіниця другого ока спочатку звужується, але потім, у момент переміщення лампи, вона трохи розширюється (реакція на зняття освітлення, що відповідає першому оку) і, нарешті, коли на неї спрямований промінь світла, вона знову звужується (пряма реакція на світло). Якщо під час другого етапу цієї проби, коли друге око безпосередньо освітлюється, його зіниця не звужується, а продовжує розширюватися (парадоксальна реакція), це свідчить про пошкодження аферентного шляху зіничного рефлексу цього ока, тобто про пошкодження його сітківки або зорового нерва. У цьому випадку пряме освітлення другої зіниці (зіниці сліпого ока) не викликає її звуження. Однак вона продовжує розширюватися узгоджено з першою зіницею у відповідь на припинення освітлення останньої.
Для перевірки зіничних рефлексів обох очей на конвергенцію та акомодацію пацієнта просять спочатку подивитися вдалину (наприклад, на стіну позаду лікаря), а потім перевести погляд на близький об'єкт (наприклад, на кінчик пальця, що тримається безпосередньо перед носом пацієнта). Якщо зіниці вузькі, перед тестом кімнату затемнюють. У нормі фіксація погляду на об'єкті, розташованому близько до очей, супроводжується незначним звуженням зіниць обох очей, що поєднується з конвергенцією очних яблук та збільшенням опуклості кришталика (акомодаційна тріада).
Таким чином, у нормі зіниця звужується у відповідь на пряме освітлення (безпосередня зінична реакція на світло); у відповідь на освітлення іншого ока (супутня зінична реакція на світло); при фокусуванні погляду на об'єкті поблизу. Раптовий переляк, страх, біль викликають розширення зіниць, за винятком випадків, коли симпатичні волокна до ока перериваються.
Ознаки пошкодження
Оцінюючи ширину очних щілин та випинання очних яблук, можна виявити екзофтальм – випинання очного яблука з орбіти та з-під повіки. Екзофтальм найлегше виявити, стоячи позаду сидячого пацієнта та дивлячись вниз на його очні яблука. Причинами одностороннього екзофтальму можуть бути пухлина або псевдопухлина орбіти, тромбоз кавернозного синуса, каротидно-кавернозна фістула. Двосторонній екзофтальм спостерігається при тиреотоксикозі (односторонній екзофтальм при цьому стані зустрічається рідше).
Положення повік оцінюється при різних напрямках зору. У нормі, при погляді прямо перед собою, верхня повіка перекриває верхній край рогівки на 1-2 мм. Птоз (опущення) верхньої повіки – поширена патологія, яка зазвичай супроводжується постійним скороченням лобового м’яза через мимовільну спробу пацієнта утримати верхню повіку піднятою.
Опущення верхньої повіки найчастіше спричинене пошкодженням окорухового нерва; вродженим птозом, який може бути одностороннім або двостороннім; синдромом Бернара-Горнера; міотонічною дистрофією; міастенією; блефароспазмом; набряком повік внаслідок ін'єкції, травми, венозного застою; віковими змінами тканин.
- Птоз (частковий або повний) може бути першою ознакою ураження окорухового нерва (розвивається через слабкість м'яза, що піднімає верхню повіку). Зазвичай він поєднується з іншими ознаками ураження 3-ї пари черепних нервів (іпсилатеральний мідріаз, відсутність реакції зіниць на світло, порушення рухів очного яблука вгору, вниз і всередину).
- При синдромі Бернарда-Горнера звуження очної щілини та птоз верхньої та нижньої повік зумовлені функціональною недостатністю гладких м'язів хрящів нижньої та верхньої повік (м'язів предплесна). Птоз зазвичай частковий та односторонній. Він поєднується з міозом, спричиненим недостатністю функції розширення зіниці (через дефект симпатичної іннервації). Міоз найбільш виражений у темряві.
- Птоз при міотонічній дистрофії (дистрофічній міотонії) двосторонній та симетричний. Розмір зіниць не змінюється, їх реакція на світло збережена. Є й інші ознаки цього захворювання.
- При міастенії птоз зазвичай частковий, асиметричний, а його вираженість може значно змінюватися протягом дня. Реакції зіниць не порушені.
- Блефароспазм (мимовільне скорочення кругового м'яза ока) супроводжується частковим або повним закриттям очної щілини. Легкий блефароспазм можна сплутати з птозом, але при першому періодично активно піднімається верхня повіка і контрактура лобового м'яза відсутня.
Нерегулярні напади розширення та звуження зіниць, що тривають кілька секунд, називаються «гіппусом» або «ундуляцією». Цей симптом може виникати при метаболічній енцефалопатії, менінгіті та розсіяному склерозі.
Односторонній мідріаз (розширення зіниці) у поєднанні з птозом та парезом зовнішніх м'язів спостерігається при пошкодженні окорухового нерва. Розширення зіниці часто є першою ознакою пошкодження окорухового нерва при стисканні нервового стовбура аневризмою та при вивиху стовбура мозку. І навпаки, при ішемічних ураженнях 3-ї пари (наприклад, при цукровому діабеті) еферентні рухові волокна, що йдуть до зіниці, зазвичай не уражаються, що важливо враховувати при диференціальній діагностиці. Односторонній мідріаз, що не поєднується з птозом та парезом зовнішніх м'язів очного яблука, не характерний для пошкодження окорухового нерва. Можливі причини цього порушення включають медикаментозний паралітичний мідріаз, що виникає при місцевому застосуванні розчину атропіну та інших М-холіноблокаторів (у цьому випадку зіниця перестає звужуватися у відповідь на застосування 1% розчину пілокарпіну); адіоз зіниці; спастичний мідріаз, спричинений скороченням зіничного дилататора при подразненні симпатичних структур, що його іннервують.
Звуження зіниці, або пупіллотонія, зазвичай спостерігається з одного боку. Як правило, зіниця на ураженому боці розширена ( анізокорія ), її реакція на світло аномально повільна та тривала (міотонічна) та конвергенція з акомодацією. Оскільки зіниця зрештою реагує на світло, анізокорія поступово зменшується під час неврологічного обстеження. Типовою є денерваційна гіперчутливість зіниці: після закапування 0,1% розчину пілокарпіну в око вона різко звужується до точкового розміру.
Пупілотонія спостерігається при доброякісному захворюванні (синдром Холмса-Аді), яке часто має сімейний характер, частіше зустрічається у жінок віком 20-30 років і, крім «тонічної зіниці», може супроводжуватися зниженням або відсутністю глибоких рефлексів з ніг (рідше з рук), сегментарним ангідрозом (локальний розлад потовиділення) та ортостатичною артеріальною гіпотензією.
При синдромі Аргайла Робертсона зіниця звужується при фіксації погляду на близькій відстані (реакція акомодації збережена), але не реагує на світло. Синдром Аргайла Робертсона зазвичай двосторонній, поєднується з неправильною формою зіниці та анізокорією. Протягом дня зіниці мають постійні розміри, не реагують на інстиляції атропіну та інших мідріатиків. Цей синдром спостерігається при ураженнях покришки середнього мозку, наприклад, при нейросифілісі, цукровому діабеті, розсіяному склерозі, пухлині шишкоподібної речовини, важкій черепно-мозковій травмі з подальшим розширенням сильвієвого водопроводу тощо.
Вузька зіниця (внаслідок парезу м'яза-розширювача повіки) у поєднанні з частковим птозом верхньої повіки (парез м'яза верхнього хряща повіки), анофтальмом та порушенням потовиділення з тієї ж сторони обличчя вказує на синдром Бернара-Горнера. Цей синдром зумовлений порушенням симпатичної іннервації ока. Зіниця не розширюється в темряві. Синдром Бернара-Горнера найчастіше спостерігається при інфарктах довгастого мозку (синдром Валленберга-Захарченка) та варона, пухлинах стовбура мозку (переривання центральних низхідних симпатичних шляхів, що йдуть від гіпоталамуса); ураженні спинного мозку на рівні циліоспінального центру в бічних рогах сірої речовини сегментів C8 Th2 ; при повному поперечному ураженні спинного мозку на рівні цих сегментів (двосторонній синдром Бернара-Горнера, що поєднується з ознаками порушення симпатичної іннервації органів, розташованих нижче рівня пошкодження, а також з порушеннями провідності довільних рухів та чутливості); захворювання верхівки легені та плеври (пухлина Панкоста, туберкульоз тощо); при пошкодженні першого грудного спинномозкового корінця та нижнього стовбура плечового сплетення; аневризма внутрішньої сонної артерії; пухлини в ділянці яремного отвору, печеристої пазухи; пухлини або запальні процеси в орбіті (переривання постгангліонарних волокон, що йдуть від верхнього шийного симпатичного ганглія до гладких м'язів ока).
Коли подразнюються симпатичні волокна, що йдуть до очного яблука, виникають симптоми, «протилежні» симптому Бернара-Горнера: розширення зіниці, розширення очної щілини та екзофтальм (синдром Пурфур-дю-Петі).
При односторонній втраті зору, спричиненій перериванням передніх відділів зорового шляху (сітківки, зорового нерва, хіазми, зорового тракту), зникає пряма реакція зіниці сліпого ока на світло (оскільки перериваються аферентні волокна зіничного рефлексу), а також узгоджена реакція зіниці другого, здорового ока на світло. Зіниця сліпого ока здатна звужуватися при освітленні зіниці здорового ока (тобто узгоджена реакція на світло в сліпому оці зберігається). Тому, якщо лампочку ліхтарика перемістити зі здорового ока до ураженого, можна спостерігати не звуження, а, навпаки, розширення зіниці ураженого ока (як узгоджена реакція на припинення освітлення здорового ока) - симптом Маркуса Ганна.
Під час обстеження також звертають увагу на колір та однорідність райдужної оболонки. На боці, де порушена симпатична іннервація ока, райдужка світліша (симптом Фукса), і зазвичай присутні інші ознаки синдрому Бернарда-Горнера. Гіалінова дегенерація зіничного краю райдужки з депігментацією можлива у людей похилого віку як прояв інволюційного процесу. Симптом Аксенфельда характеризується депігментацією райдужки без накопичення в ній гіаліну, спостерігається при порушеннях симпатичної іннервації та обміну речовин. При гепатоцеребральній дистрофії мідь відкладається вздовж зовнішнього краю райдужки, що проявляється жовтувато-зеленою або зеленувато-коричневою пігментацією (кільце Кайзера-Флейшера).


 [
[