Медичний експерт статті
Нові публікації
Нефрокальциноз у дорослих і дітей
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
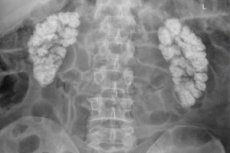
Гіперкальціємічна нефропатія, нефрокальциноз, кальцифікація або звапніння нирок – це генералізоване відкладення кальцію в тканинах нирок у вигляді його нерозчинних солей (оксалату та фосфату).
Епідеміологія
Нефрокальциноз, який можна виявити під час мікроскопії, є випадковою, але досить поширеною знахідкою патологоанатомів, а клінічна статистика виявлення нефрокальцинозу протягом життя становить 0,1-6%. [ 1 ] Нефрокальциноз спостерігається у 22% випадків первинного гіперпаратиреозу. [ 2 ]
За деякими даними, поширеність нефрокальцинозу у недоношених дітей сягає 15-16%.
У дорослих 95-98% випадків є медулярним нефрокальцинозом, а 2-5% – кортикальним.
Причини нефрокальцинозу
Основною причиною нефрокальцинозу, який виникає при низці патологій і є однією з їх візуалізованих ознак, є системне порушення кальцієвого обміну та фосфорно-кальцієвого балансу, що призводить до відкладення тканинних кальцифікатів (звапноутворення). У більшості випадків, коли ці складні процеси порушуються за участю різних факторів, спостерігається двосторонній кальцифікація, тобто розвивається нефрокальциноз обох нирок. [ 3 ]
Отже, відкладення кальцію в тканині нирок може бути спричинене:
- гіперкальціємія – підвищений рівень двовалентних катіонів кальцію в крові, що можливо, в тому числі при його надмірному споживанні; [ 4 ]
- первинний гіперпаратиреоз, при якому надмірне вироблення паратиреоїдного гормону (гормону паращитовидних залоз) призводить до резорбції кісткової тканини; [ 5 ]
- нирковий канальцевий ацидоз I типу, що виникає через нездатність нирок підтримувати нормальний фізіологічний рівень pH у крові та сечі;
- некроз кіркової речовини нирок (кортикальний некроз), який може розвинутися при важких інфекціях, панкреатиті, ускладнених пологах, опіках тощо;
- наявність вродженої аномалії - медулярної губчастої нирки; [ 6 ]
- МЕН I – множинний ендокринний неопластичний синдром I типу;
- ідіопатична гіпомагніємія, а також втрата магнію через діабет або підвищений рівень гормонів щитовидної залози (тиреотоксикоз);
- руйнування (резорбція, остеоліз) кісткової тканини при остеопорозі, первинних пухлинах або метастазах;
- функціональна недостатність кори надниркових залоз - гіпоальдостеронізм; [ 7 ]
Читайте також:
- Кальциноз: що це таке?
- Ураження нирок при метаболічних захворюваннях
- Причини підвищеного вмісту кальцію в крові
Нефрокальциноз у дітей може бути:
- у випадках передчасних пологів дитини (при терміні вагітності менше 34 тижнів);
- при гіперкальціємії у новонароджених;
- при тяжкому неонатальному гіперпаратиреозі;
- через вроджені порушення функції канальців, головним чином проксимальний канальцевий ацидоз та синдром Бартера; [ 8 ]
- наслідок гемолітико-уремічного синдрому;
- при синдромі Вільямса або синдромі Олбрайта;
- через дисбаланс вітаміну D та фосфатів під час штучного вигодовування немовляти; [ 9 ], [ 10 ]
- у випадках перинатальної, інфантильної або ювенільної гіпофосфатазії (Х-зчепленого порушення обміну фосфору) та аутосомно-домінантного гіпофосфатемічного рахіту;
- внаслідок цистинозу (нездатності розщеплювати амінокислоту L-цистеїн) із синдромом Фанконі;
- при наявності спадкового оксалозу (первинної гіпероксалурії);
- якщо є спадкова непереносимість (мальабсорбція) фруктози. [ 11 ]
Детальніше читайте у публікації – Спадкова та метаболічна нефропатія у дітей.
Фактори ризику
Експерти враховують такі фактори ризику нефрокальцинозу:
- - наявність в анамнезі хронічного гломерулонефриту будь-якої етіології, хронічного пієлонефриту, полікістозу нирок;
- зниження щільності кісткової тканини – остеопороз, який може бути наслідком іммобілізації у пацієнтів з тривалим постільним режимом, дегенеративних змін у літніх людей, зниження рівня статевих гормонів у жінок під час менопаузи, надлишку вітаміну А в організмі, тривалого лікування системними кортикостероїдами або прийому ліків від печії на основі сполук алюмінію;
- саркоїдоз;
- злоякісні новоутворення, плазмоклітинна або множинна мієлома, лімфобластний лейкоз тощо;
- спадковий синдром Альпорта;
- гіпервітаміноз вітаміну D;
- тривале застосування кальцієвих добавок, тіазидних діуретиків, проносних засобів. [ 12 ]
Патогенез
Кальцій міститься в кістковій тканині, а позаскелетний Ca становить лише 1% цього макроелемента в організмі. Рівень кальцію контролюється регуляторними механізмами шлунково-кишкового тракту, нирок та остеогенних клітин (остеокластів).
Протягом дня клубочки нирок фільтрують 250 ммоль іонів Ca, і приблизно 2% відфільтрованого кальцію виводиться з сечею.
При гіперкальціємічній нефропатії патогенез відкладень кальцифікатів у тканинах нирок полягає в порушенні механізмів біохімічної регуляції рівня кальцію та фосфору, а також порушеннях метаболізму кісткової тканини, спричинених паратиреоїдним гормоном (ПТГ), вітаміном D, тиреотропним гормоном кальцитоніном (що впливає на синтез ПТГ) та пептидним гормоном FGF23 – фактором росту фібробластів 23, що виробляється клітинами кісткової тканини.
Таким чином, виведення кальцію сповільнюється зі збільшенням синтезу ПТГ, а через брак кальцитоніну посилюється резорбція кісток,
Також у плазмі крові та позаклітинних рідинах рівень іонізованого Ca підвищується, якщо вміст іонів фосфору недостатній – через його підвищене виведення з організму. А надмірним його виведення може бути через порушення функції ниркових канальців або підвищене вироблення гормону FGF23.
Крім того, важливу роль у підвищенні концентрації кальцію в плазмі – з подальшою кристалізацією та відкладенням його солей у нирках – відіграє гіперактивність внутрішньоклітинного ферменту 1-α-гідроксилази, який забезпечує перетворення вітаміну D на кальцитріол (1,25-дигідроксивітамін D3). У поєднанні з високим рівнем паратиреоїдного гормону кальцитріол стимулює реабсорбцію Ca у кишечнику. [ 13 ]
Симптоми нефрокальцинозу
За словами нефрологів, сам процес кальцифікації нирок відбувається безсимптомно, а ранні або перші ознаки нефрокальцинозу відсутні, за винятком випадків, коли починають проявлятися наслідки причинних факторів, що викликають погіршення клубочкової фільтрації нирок та зниження її швидкості.
Симптоми варіюються залежно від етіології та можуть включати: гіпертензію; підвищене сечовиділення – поліурію та часте сечовипускання; полідипсію (невгамовну спрагу).
У випадках медулярного нефрокальцинозу в ниркових чашечках можуть утворюватися вогнищеві відкладення кальцію, що призводить до утворення сечовивідних каменів, які, у свою чергу, спричиняють рецидивні інфекції сечовивідних шляхів; біль у животі та попереку (навіть до ниркової коліки); нудоту та блювання; а також появу крові в сечі (гематурія).
У дітей першого року життя нефрокальциноз – окрім порушень сечовипускання та схильності до інфекційного запалення сечовивідних шляхів – гальмує фізичний та психомоторний розвиток.
Наслідки та ускладнення
Серед наслідків нефрокальцинозу необхідно відзначити розвиток вогнищевої вапняної дистрофії нирок, що призводить до гострої та хронічної ниркової недостатності з можливою інтоксикацією організму (уремією) хімічними сполуками, що містяться в крові (сечовиною та креатиніном).
Можливе ускладнення у вигляді обструктивної уропатії, що призводить до набряку нирок та гідронефрозу.
Кальцифікація верхівок ниркових пірамід (сосочків) призводить до хронічного тубулоінтерстиціального нефриту.
Медулярний нефрокальциноз, особливо у пацієнтів з гіперпаратиреозом, часто ускладнюється сечокам'яною хворобою, яка починається з відкладення мікроскопічних кристалів оксалату кальцію в ниркових чашечках. [ 14 ]
Форми
Осадження та накопичення кальцію при нефрокальцинозі можуть бути трьох типів:
- молекулярний нефрокальциноз (або хімічний) – це збільшення внутрішньоклітинного кальцію в нирках без утворення кристалів і не може бути візуалізований;
- мікроскопічний нефрокальциноз, при якому кристали солей кальцію можна побачити за допомогою світлової мікроскопії, але вони не візуалізуються на рентгенографії нирок;
- Макроскопічний нефрокальциноз видно на рентгенівських знімках та ультразвуковому дослідженні.
Відкладення можуть накопичуватися у внутрішньому медулярному інтерстиції, у базальних мембранах та у вигинах петель Генле, у кірковій речовині та навіть у просвітах канальців. А залежно від локалізації нефрокальциноз поділяють на медулярний та кортикальний.
Медулярний нефрокальциноз характеризується інтерстиціальним (міжклітинним) відкладенням оксалату та фосфату кальцію в мозковій речовині нирок – навколо ниркових пірамід.
Якщо тканини кіркового шару ниркової паренхіми зазнають кальцифікації – у вигляді однієї або двох смуг відкладених солей Ca вздовж зони пошкодженої кіркової тканини або багатьох дрібних відкладень, розсіяних у кірковій речовині нирки, – то визначається кірковий нефрокальциноз.
Діагностика нефрокальцинозу
Діагностика нефрокальцинозу вимагає повного обстеження нирок. Патологію зазвичай діагностують за допомогою методів візуалізації, оскільки лише інструментальна діагностика може виявити відкладення Ca за допомогою: ультразвукового дослідження нирок та сечоводів; [ 15 ] ультразвукової доплерографії нирок, КТ або МРТ.
Якщо результати радіологічних методів діагностики нирок недостатньо переконливі, для підтвердження нефрокальцинозу може знадобитися біопсія нирки.
Необхідні лабораторні дослідження включають аналізи сечі: загальний, проба Зимницького, загальний кальцій у сечі, а також екскреція фосфатів, оксалатів, цитратів та креатиніну. Аналізи беруться на загальний та іонізований кальцій у крові, на вміст лужної фосфатази, паратиреоїдного гормону, кальцитоніну в плазмі крові.
Враховуючи багатофакторну етіологію кальцифікації нирок, спектр діагностичних тестів може бути значно ширшим. Наприклад, для виявлення остеопорозу проводять КТ губчастої кісткової тканини, рентгенівську абсорбціометрію та ультразвукову денситометрію; для визначення синдрому МЕН I типу потрібні додаткові тести тощо [ 16 ].
Диференціальна діагностика
Диференціальна діагностика обов'язкова: з папілярним некрозом нирки, туберкульозом нирки, пневмоцистною або мікобактеріальною позалегеневою інфекцією у хворих на СНІД тощо.
Не слід плутати нефрокальциноз з нефролітіазом, тобто утворенням каменів у нирках, хоча у деяких пацієнтів обидві патології присутні одночасно.
До кого звернутись?
Лікування нефрокальцинозу
У разі нефрокальцинозу лікування спрямоване не лише на етіологічно пов'язану патологію та зменшення існуючих симптомів, але й на зниження вмісту кальцію в крові.
Лікування гіперкальціємії вимагає збільшення споживання рідини та гідратації ізотонічним розчином натрію хлориду, а також приймають кальцимиметики (Цинакальцет та ін.).
Терапія макроскопічного нефрокальцинозу може включати тіазидові діуретики та цитратні препарати (цитрат калію тощо), що сприяють кращій розчинності кальцію в сечі.
Якщо нефрокальциноз пов'язаний з остеопорозом та підвищеною резорбцією кісткової тканини, застосовують антирезорбтивні засоби (інгібітори резорбції кісткової тканини) – бісфосфонати та інші препарати для лікування та профілактики остеопорозу.
Для лікування гіперфосфатемії призначають препарати, що зв'язують фосфати (Севеламер або Ренвела). Медикаментозна терапія гіпоальдостеронізму проводиться мінералокортикоїдами (Триметилацетат, Флорінеф тощо).
Пацієнтам із хронічним гіпопаратиреозом може бути призначений рекомбінантний людський паратиреоїдний гормон (терипаратид).
Нефрокальциноз, що виникає в кірковій речовині нирки під час її некрозу, потребує системної антибіотикотерапії, відновлення водно-електролітного балансу шляхом внутрішньовенного введення рідини та гемодіалізу.
Для обмеження споживання певних макронутрієнтів призначається дієта при нефрокальцинозі, детальніше:
Хірургічне лікування не передбачає видалення кальцієвих відкладень з тканини нирок: можна видалити лише утворені камені. Хірургічне втручання можливе при первинному гіперпаратиреозі, оскільки, видаливши паращитоподібну залозу, можна зупинити негативний вплив її гормону на нирки. [ 17 ]
Профілактика
Серед заходів, які можуть запобігти розвитку гіперкальціємічної нефропатії, фахівці називають вживання достатньої кількості води та зменшення споживання солі й продуктів, що містять багато кальцію та оксалатів.
І, звичайно ж, своєчасне лікування захворювань, що призводять до нефрокальцинозу.
Прогноз
Етіологія відкладення кальцію в нирках та характер ускладнень цього процесу визначатимуть прогноз нефрокальцинозу в кожному конкретному випадку. Конкретні причини нефрокальцинозу, такі як хвороба Дента, первинна гіпероксалурія та гіпомагніємічний гіперкальціуричний нефрокальциноз, за відсутності ефективного лікування можуть прогресувати до хронічної ниркової недостатності, [ 18 ] термінальної стадії ниркової недостатності. Радіологічно виявлений нефрокальциноз рідко буває оборотним. Патологія рідко прогресує, але медицина поки що не в змозі зменшити ступінь кальцифікації.

